Almindelighed
Antipsykotiske lægemidler - også kendt som neuroleptika - er lægemidler, der bruges til behandling af psykose.

Ifølge klassificeringen af DSM-IV (Diagnostic and Statistical Manual of Mental Disorders) omfatter psykotiske lidelser:
- Skizofreni;
- Skizofreniform lidelse;
- Schizoaffektiv lidelse;
- Vrangforstyrrelse;
- Kort psykotisk lidelse;
- Delt psykotisk lidelse;
- Stofinduceret psykotisk lidelse (f.eks. Amfetamin, LSD, kokain osv.);
- Psykotisk lidelse på grund af generel medicinsk tilstand;
- Psykotisk lidelse er ikke angivet på anden måde.
Generelt har antipsykotika en beroligende og antihallucinerende effekt og stabiliserer humøret hos patienter med psykose.
På grund af de bivirkninger - også alvorlige - som antipsykotika kan fremkalde, bør deres anvendelse imidlertid kun begrænses til behandling af meget alvorlige psykotiske lidelser, såsom - for eksempel - skizofreni.
Skizofreni
Skizofreni er en psykiatrisk sygdom, der forstyrrer den enkeltes evne til at kommunikere, dømme, tænke sammenhængende, styre den følelsesmæssige sfære og skelne det virkelige fra det, der ikke er det.
Denne patologi er hovedsageligt kendetegnet ved to typer symptomer:
- Produktive symptomer (eller positive), disse symptomer er forbundet med det almindelige begreb om sindssyge og er vrangforestillinger (forfølgelse, storhed eller tankelæsning), hallucinationer (især auditive, de såkaldte "stemmer"), tankegang og adfærdsbizarre;
- Negative symptomerofte forveksles med forsætlig social tilbagetrækning eller med en frivillig mangel på ansvar over for andre. Sådanne symptomer omfatter følelsesmæssig udfladning, tab af vital momentum og fattigdom i både kvalitativ og kvantitativ tænkning.
Årsagerne til skizofreni er ikke helt klare, men det ser ud til, at både miljøfaktorer og en genetisk komponent er involveret.
I et forsøg på at forklare årsagen til begyndelsen af denne patologi er forskellige neurokemiske hypoteser blevet formuleret. Nogle af disse hypoteser vil blive illustreret kort nedenfor.
Dopaminerg hypotese
Ifølge denne hypotese skyldes skizofreni en stigning i dopaminsignalet eller en "hyperaktivering af D2-type postsynaptiske dopaminreceptorer i hjernen.
Denne hypotese understøttes af følgende fakta:
- Levodopa (et lægemiddel, der anvendes til behandling af Parkinsons sygdom samt en forløber for dopamin), når det administreres til skizofrene patienter forværrer deres symptomer og - samtidig - kan fremkalde hallucinationer hos parkinsonpatienter;
- Lægemidler, der hæmmer dopaminsyntese, forstærker virkningen af antipsykotika;
- Hos skizofrene patienter er der identificeret forhøjede dopaminniveauer i visse hjerneområder og en stigning i antallet af D2 -receptorer i de limbiske og striatumområder i hjernen.
Glutamatergisk hypotese
Ifølge denne hypotese skyldes skizofreni et underskud af glutamat, en aminosyre, der spiller rollen som excitatorisk neurotransmitter i centralnervesystemet.
Serotonerg hypotese
Ifølge denne hypotese skyldes skizofreni en serotoninmangel. Denne teori er i overensstemmelse med den dopaminerge hypotese. Faktisk er serotonin en negativ modulator af de dopaminerge veje og - mangel på den - kan forårsage en overaktivering af samme.
Den dopaminerge hypotese - selvom det ikke er tilstrækkeligt til at forklare årsagerne til skizofreni - er bestemt meget akkrediteret, da praktisk talt alle antipsykotika udøver en antagonistisk virkning på dopaminreceptorer.
Men med ankomsten af nye antipsykotika (atypiske antipsykotika), der også har affinitet for andre typer af receptorer - såvel som for dopaminreceptorer - udvikles alternative hypoteser om den mulige årsag til skizofreni.
Udvikling af antipsykotika
Det første antipsykotiske lægemiddel - chlorpromazin - blev syntetiseret i 1950 af kemiker Paul Charpentier i et forsøg på at syntetisere analoger af promethazin, et phenothiazin med neuroleptisk og antihistaminaktivitet.
Senere opdagede den franske kirurg Laborit og hans samarbejdspartnere dette lægemiddels evne til at forstærke virkningerne af anæstesi. De bemærkede, at chlorpromazin i sig selv ikke forårsagede tab af bevidsthed, men begunstigede en tendens til at sove og en markant uinteresse i det omgivende miljø.
I 1952 antog psykiaterne Delay og Deniker, at chlorpromazin, ikke kun var et middel, der var i stand til at behandle symptomerne på uro og angst, men at det også kunne have en terapeutisk effekt i behandlingen af psykose.
Fra da af begyndte udviklingen af den første klasse af antipsykotiske lægemidler, phenothiazinerne.
I slutningen af 1950'erne syntetiseredes et andet antipsykotisk middel, som stadig er meget udbredt i dag og tilhører klassen af butyrophenoner, haloperidol.
Haloperidol blev tilfældigt opdaget af forsker Paul Janssen og hans samarbejdspartnere i et forsøg på at skaffe lægemiddelanaloger af meperidin (et opioid analgetikum) med øget smertestillende aktivitet. De modifikationer, der blev foretaget på meperidinmolekylet, førte til udviklingen af en analog, der besad en så øget smertestillende medicin aktivitet, men som - samtidig - havde antipsykotiske virkninger svarende til chlorpromazins.
Janssen og hans samarbejdspartnere forstod, at de med passende strukturelle ændringer i molekylet af den analoge opnåede kunne eliminere den smertestillende virkning til fordel for neuroleptisk aktivitet. Efter disse ændringer blev haloperidol endelig opnået. Dette stof blev markedsført i Europa fra 1958 og i USA fra 1967.
Klasser af antipsykotiske lægemidler
Som anført ovenfor var den første klasse af antipsykotiske lægemidler, der blev udviklet, phenothiazines, efterfulgt af klassen af butyrophenoner.
Efterfølgende fortsatte forskningen på dette område og tillod syntese af nye klasser af lægemidler op til opdagelsen af de seneste atypiske antipsykotika.
Fenothiaziner
I virkeligheden angiver udtrykket phenothiaziner en gruppe molekyler, der besidder både antipsykotisk og antihistaminaktivitet. I dette tilfælde vil kun phenothiaziner med antipsykotiske egenskaber blive overvejet.
Neuroleptiske phenothiaziner er typiske antipsykotiske lægemidler, der virker ved at modvirke dopamin D2 -receptorer. Det chlorpromazin, det perphenazin, det thioridazin, det fluphenazin, det prochlorperazin, det perphenazin og "acetofenzain.
Ud over deres neuroleptiske egenskaber kan phenothiaziner også prale af antiemetiske (dvs. antivokende) egenskaber.
Butyrophenoner
Butyrophenoner virker ved at modvirke dopamin D2-receptorer og har også en vis affinitet over for serotonin 5-HT2-receptorer. Butyrophenoner kan også prale af antiemetiske egenskaber ud over antipsykotiske.
De tilhører denne klasse l "haloperidol, det droperidol, det trifluperidol og det spiperone.
Benzamidderivater
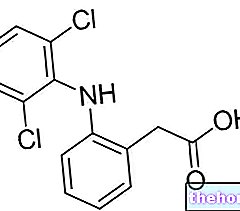
Til denne kategori hører sulpirid, et atypisk antipsykotisk lægemiddel. Det virker ved at modvirke dopamin D2 -receptorer. Sulpirid - som alle atypiske antipsykotika - giver mindre ekstrapyramidale bivirkninger.
Benzazepinderivater
De lægemidler, der tilhører denne kategori, er alle atypiske antipsykotika og har derfor en lavere "forekomst af ekstrapyramidale bivirkninger end typiske antipsykotika."
De virker ved at modvirke dopamin D2 og serotonin 5-HT2 receptorer.
De tilhører denne kategori af lægemidler clozapin, L "olanzapin, det quetiapin og loxapine.
Andre atypiske antipsykotika
Andre atypiske antipsykotika, der stadig bruges i terapien, er risperidon og "aripiprazol.
Bivirkninger
Bivirkningerne forårsaget af antipsykotika kan tilskrives det faktum, at disse lægemidler - ud over at modvirke dopamin- og serotoninreceptorerne - også udøver en antagonistisk virkning på andre receptorsystemer i centralnervesystemet, såsom det adrenerge, histaminergiske eller kolinerge system.
Nogle af de bivirkninger, som antipsykotika kan forårsage, er:
- Sedation;
- Hypotension;
- Gastrointestinale lidelser;
- Øjen- og synsproblemer;
- Blæreforstyrrelser;
- Seksuelle dysfunktioner.
De ekstrapyramidale virkninger skyldes hovedsageligt typiske antipsykotika, mens atypiske antipsykotika har en "lavere forekomst af disse virkninger (men er ikke helt blottet for dem).
Ekstrapyramidale effekter kaldes også "Parkinson-lignende effekter", fordi de ligner de symptomer, der forekommer hos personer med Parkinsons sygdom.
Disse virkninger er forårsaget af antagonisme af antipsykotika mod dopamin D2 -receptorer, der findes i de nigrostriatale områder i hjernen.
Ekstrapyramidale symptomer omfatter:
- Dystoni;
- Akathisia (manglende evne til at sidde stille);
- Ufrivillige bevægelser;
- Bradykinesia;
- Muskelstivhed;
- Rystelser
- Blandende gangart.
Endelig kan antipsykotika forårsage starten på en bestemt lidelse kendt som neuroleptisk malignt syndrom. Dette syndrom er en neurologisk lidelse karakteriseret ved:
- Feber;
- Dehydrering;
- Muskelstivhed;
- Akinesia;
- Svedende;
- Takykardi;
- Arytmi;
- Ændringer i bevidsthedstilstanden, der kan udvikle sig til stupor og koma.
Hvis disse symptomer opstår, skal du straks stoppe med at tage stoffet og kontakte en læge med det samme.

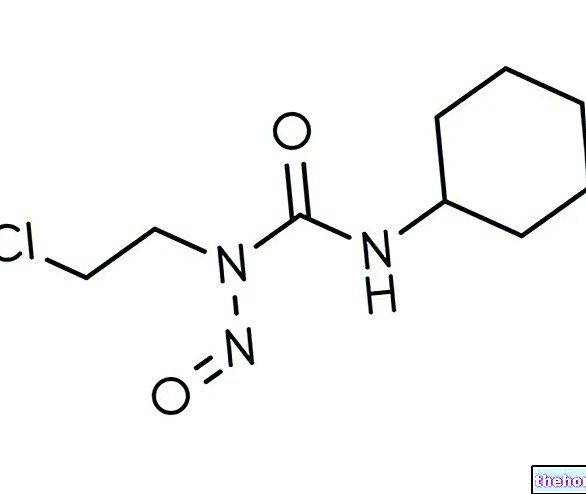













.jpg)