Aktive ingredienser: Gestodene, Ethinylestradiol
ARIANNA 60 mikrogram / 15 mikrogram, filmovertrukne tabletter
Hvorfor bruges Arianna - P -piller? Hvad er det for?
- ARIANNA er en oral p -pille, der bruges til at forhindre graviditet.
- Hver af de 24 lysegule tabletter indeholder en lille mængde af to forskellige kvindelige hormoner, gestoden og ethinylestradiol.
- De 4 hvide tabletter indeholder ikke aktive stoffer og kaldes "placebotabletter".
- P -piller, der indeholder to hormoner, kaldes "kombinationspiller".
Kontraindikationer Når Arianna - P -piller ikke bør bruges
Brug ikke ARIANNA, hvis du har nogen af nedenstående betingelser. Kontakt din læge, hvis du har nogen af nedenstående betingelser. Din læge vil diskutere med dig andre præventionsmetoder, der kan være mere egnede til dig.
- Hvis du har en allergi (overfølsomhed) over for et af de aktive stoffer (gestoden eller ethinyløstradiol) eller et af de øvrige indholdsstoffer i dette lægemiddel (listen over hjælpestoffer er angivet i afsnit 6).
- Hvis du har (eller nogensinde har haft) en blodprop i et blodkar i benet (dyb venetrombose, DVT), lunge (lungeemboli, PE) eller andre organer
- Hvis du ved, at du har en lidelse, der påvirker blodpropper, såsom protein C-mangel, protein S-mangel, antithrombin-III-mangel, faktor V Leiden eller antiphospholipid-antistoffer;
- Hvis du skal opereres, eller hvis du skal ligge i lang tid (se afsnittet "Blodpropper");
- Hvis du nogensinde har haft et hjerteanfald eller slagtilfælde;
- Hvis du har (eller nogensinde har haft) angina pectoris (en tilstand, der forårsager alvorlige brystsmerter og kan være et første tegn på et hjerteanfald) eller forbigående iskæmisk anfald (TIA - midlertidige slagtilfælde)
- Hvis du har en af følgende sygdomme, som kan øge risikoen for blodpropper i arterierne:
- alvorlig diabetes med blodkarskade
- meget højt blodtryk
- meget højt fedtindhold (kolesterol eller triglycerider) i blodet
- Hvis du har (eller nogensinde har haft) en type migræne kaldet "migræne med aura";
- Hvis du har (eller nogensinde har haft) hjerte- eller blodkar -sygdom, især: - hjerterytme eller hjerteklappeforstyrrelse - sygdom i visse blodkar i hjertet (koronar).
- Hvis du har (eller nogensinde har haft) en godartet tumor (kaldet fokal nodulær hyperplasi eller hepatisk adenom) eller levermalignitet, eller hvis du for nylig har haft leversygdom. I disse tilfælde vil din læge bede dig om at stoppe med at tage tabletterne, indtil din lever fungerer normalt.
- Hvis du har vaginal blødning af ukendt årsag.
- Hvis du har brystkræft eller kræft i livmoderen eller kræft, der er følsom over for kvindelige kønshormoner, eller hvis du har mistanke om, at du har nogen af disse kræftformer.
Forholdsregler ved brug Hvad du skal vide, før du tager Arianna - P -piller
Generelle noter
Du bør læse oplysningerne om blodpropper i afsnit 2. Inden du begynder at bruge MIA. Det er især vigtigt, at du læser symptomerne på en blodprop (se afsnit 2 "Blodpropper"). Inden du begynder at tage ARIANNA, vil din læge stille dig nogle spørgsmål om din personlige og familiemedicinske historie. Din læge vil også måle dit blodtryk og kan, afhængigt af din personlige situation, også foretage andre tests. Denne indlægsseddel beskriver forskellige situationer, der kræver suspension af ARIANNA, eller som ARIANNAs pålidelighed kan reduceres i. I sådanne situationer er det nødvendigt at afstå fra samleje eller vedtage andre ikke-hormonelle præventionsmidler, såsom brug af kondomer eller andre. barriere metoder. Brug ikke rytme- eller basaltemperaturmetoden. Faktisk kan disse metoder være upålidelige, fordi ARIANNA ændrer de månedlige ændringer i kropstemperatur og livmoderhalsslim.
ARIANNA beskytter, ligesom alle hormonelle præventionsmidler, ikke mod HIV -infektion (AIDS) eller andre seksuelt overførte sygdomme.
Interaktioner Hvilke lægemidler eller fødevarer kan ændre virkningen af Arianna - P -piller
Fortæl altid din læge, hvilken medicin eller naturlægemidler du allerede tager, herunder medicin købt uden recept.
Fortæl også enhver anden læge eller tandlæge, der ordinerer medicin (eller apoteket, der sælger det til dig), at du bruger ARIANNA.
De kan fortælle dig, om du skal bruge ekstra prævention (f.eks. Kondom), og i så fald hvor længe.
Nogle lægemidler kan reducere effektiviteten af ARIANNA til forebyggelse af graviditet eller kan forårsage uventet blødning. Disse omfatter:
- Medicin til behandling af:
- HIV -infektioner (ritonavir)
- epilepsi (fx phenobarbital, phenytoin, primidon, carbamazepin eller topiramat)
- nogle infektioner (f.eks. rifabutin, rifampicin, griseofulvin, ampicillin eller tetracyclin)
- søvnforstyrrelser (modafinil)
- Lægemidlet fremstillet af perikon, som bruges til behandling af visse former for depression.
Troleandomycin, givet samtidig med p -piller, kan øge risikoen for intrahepatisk kolestase (tilbageholdelse af galde i leveren).
Spørg din læge eller apotek til råds, før du tager medicin.
Graviditet
Hvis du er gravid, har din læge ingen grund til at ordinere prævention. Hvis du opdager, at du er gravid, mens du tager ARIANNA, skal du stoppe med at tage denne pille og kontakte din læge. Fortæl det til din læge, hvis du planlægger at blive gravid. Spørg din læge eller apotek til råds, før du tager medicin.
Fodringstid
Det anbefales ikke at bruge ARIANNA, hvis du ammer.
Hvis du ønsker at amme, vil din læge anbefale en passende prævention.
Spørg din læge eller apotek til råds, før du tager medicin.
Vigtig information om nogle af ingredienserne i ARIANNA
ARIANNA indeholder lactose. Hvis du lider af intolerance over for nogle sukkerarter, skal du kontakte din læge, før du tager ARIANNA.
Advarsler Det er vigtigt at vide, at:
Hvornår skal du se en læge?
Kontakt hurtigst muligt en læge
- hvis du bemærker mulige tegn på en blodprop, der kan indikere, at du lider af en blodprop i benet (dyb venetrombose), en blodprop i lungen (lungeemboli), et hjerteanfald eller et slagtilfælde (se afsnittet nedenfor "Blodpropper").
For en beskrivelse af symptomerne på disse alvorlige bivirkninger, gå til afsnittet "Sådan genkendes en blodprop".
I nogle situationer er det nødvendigt at være særlig opmærksom på brugen af ARIANNA eller andre kombinerede hormonelle præventionsmidler, og det kan være nødvendigt at gennemgå regelmæssige lægeundersøgelser.
Fortæl det til din læge, hvis noget af det følgende gælder for dig.
Hvis denne tilstand forekommer eller forværres, mens du bruger ARIANNA, skal du informere din læge.
- hvis dine blodprøver har vist, at du har et højt sukkerindhold, et højt kolesteroltal eller et højt niveau af prolaktin (hormon, der stimulerer mælkeproduktionen);
- hvis du er overvægtig;
- hvis du har godartet brystkræft eller en nær slægtning, der har haft brystkræft
- hvis du har livmodersygdom (livmoderdystrofi)
- hvis du har Crohns sygdom eller ulcerøs colitis (kronisk inflammatorisk tarmsygdom)
- hvis du har systemisk lupus erythematosus (SLE, en sygdom, der påvirker det naturlige forsvarssystem)
- hvis du har hæmolytisk uræmisk syndrom (HUS, en blodproppeforstyrrelse, der forårsager nyresvigt)
- hvis du har seglcelleanæmi (en arvelig sygdom i de røde blodlegemer)
- hvis du har et højt fedtindhold i blodet (hypertriglyceridæmi) eller en "positiv familiehistorie af denne tilstand." Hypertriglyceridæmi har været forbundet med en øget risiko for at udvikle pancreatitis (betændelse i bugspytkirtlen);
- hvis du skal opereres, eller hvis du skal ligge i lang tid (se afsnit 2 "Blodpropper");
- hvis du lige har født, er din risiko for at udvikle blodpropper højere. Spørg din læge, hvor lang tid efter at du har fået en baby, du kan begynde at tage ARIANNA;
- hvis du har "betændelse i venerne under huden (overfladisk tromboflebitis);
- hvis du har åreknuder.
- hvis du eller en nær slægtning (forældre, bedsteforældre, brødre, søstre) nogensinde har lidt af en sygdom med tendens til at udvikle blodpropper (i ben, lunger eller andre steder; hjerteanfald, slagtilfælde);
- hvis du lider af epilepsi (se også "Brug af anden medicin")
- hvis du lider af migræne
- hvis du har høretab på grund af en sygdom kendt som otosklerose
- hvis du lider af astma
- hvis du under graviditeten eller under brug af en anden p -pille har haft en hudsygdom, der forårsagede kløe, røde pletter og blærer (herpes gestationis);
- hvis du nogensinde har haft pletter i dit ansigt (chloasma) under graviditeten eller mens du har brugt en anden p -pille. I dette tilfælde skal du undgå direkte udsættelse for sollys, mens du bruger ARIANNA;
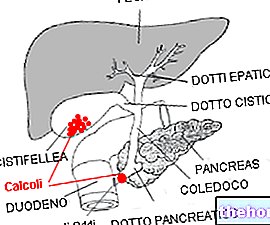
- hvis du lider af galdesten
- hvis du har hjerte-, lever- eller nyresygdom
- hvis du lider af depression
- hvis du har forhøjet blodtryk
- hvis du lider af en sygdom kendt som 'chorea' karakteriseret ved ufrivillige, uregelmæssige og pludselige bevægelser.
Hvis du har arveligt angioødem, kan produkter indeholdende østrogen fremkalde eller forværre symptomerne på angioødem Du bør straks kontakte din læge, hvis du oplever symptomer på angioødem, såsom hævelse af ansigt, tunge og / eller svælg og / eller synkebesvær eller nældefeber ledsaget af vejrtrækningsbesvær.
Tøv ikke med at spørge din læge eller apotek til råds, hvis du har spørgsmål om brugen af ARIANNA.
BLODPROPPER
Brug af et kombineret hormonelt præventionsmiddel som ARIANNA øger din risiko for at udvikle en blodprop sammenlignet med ikke at bruge en.
I sjældne tilfælde kan en blodprop blokere blodkar og forårsage alvorlige problemer.
Blodpropper kan udvikle sig
- i vener (kaldet "venøs trombose", "venøs tromboemboli" eller VTE)
- i arterierne (kaldet 'arteriel trombose', 'arteriel tromboemboli' eller ATE).
Gendannelse fra blodpropper er ikke altid fuldendt. Sjældent kan der forekomme langvarige alvorlige virkninger, eller meget sjældent kan de være dødelige.
Det er vigtigt at huske, at den samlede risiko for en skadelig blodprop forbundet med ARIANNA er lav.
SÅDAN KENDER DU EN BLODKLOD
Kontakt straks en læge, hvis du bemærker nogen af følgende tegn eller symptomer.
- hævelse af det ene ben eller langs en vene i benet eller foden, især når det ledsages af:
- smerter eller ømhed i benet, som kun kan mærkes, når du står eller går
- øget fornemmelse af varme i det berørte ben
- ændring i hudens farve på benet, såsom at blive bleg, rød eller blå
- pludselig og uforklarlig åndenød eller hurtig vejrtrækning
- pludselig hoste uden indlysende årsag, hvilket muligvis forårsager udsendelse af blod;
- skarpe brystsmerter, som kan stige med dyb vejrtrækning
- svær hovedpine eller svimmelhed
- hurtig eller uregelmæssig hjerterytme
- kraftige smerter i maven.
- øjeblikkeligt synstab eller
- smertefri sløring af synet, der kan udvikle sig til tab af syn
- brystsmerter, ubehag, følelse af tryk eller tyngde
- fornemmelse af klemning eller fylde i brystet, armen eller under brystbenet
- følelse af fylde, fordøjelsesbesvær eller kvælning
- ubehag i overkroppen udstråler til ryg, kæbe, hals, arme og mave;
- svedtendens, kvalme, opkastning eller svimmelhed
- ekstrem svaghed, angst eller åndenød
- hurtige eller uregelmæssige hjerteslag
- pludselig følelsesløshed eller svaghed i ansigt, arm eller ben, især på den ene side af kroppen;
- pludselig forvirring, problemer med at tale eller forstå;
- pludselig svært ved at se i det ene eller begge øjne
- pludselige gangbesvær, svimmelhed, tab af balance eller koordination
- pludselig, alvorlig eller langvarig migræne uden kendt årsag;
- bevidsthedstab eller besvimelse med eller uden anfald.
- hævelse og lyseblå misfarvning af den ene ekstremitet
- svære mavesmerter (akut mave)
BLODKLODER I EN VEIN
Hvad kan der ske, hvis der dannes en blodprop i en vene?
- Brugen af kombinerede hormonelle præventionsmidler har været forbundet med en øget risiko for dannelse af blodpropper i venerne (venøs trombose), men disse bivirkninger er sjældne.I de fleste tilfælde forekommer de i det første år, hvor et kombineret hormonelt præventionsmiddel anvendes.
- Hvis der dannes en blodprop i en vene i benet eller foden, kan det forårsage en dyb venetrombose (DVT).
- Hvis en blodprop bevæger sig fra benet og lægger sig i lungen, kan det forårsage en "lungeemboli".
- Meget sjældent kan der dannes en blodprop i et andet organ, såsom øjet (nethindevenetrombose).
Hvornår er risikoen for at udvikle en blodprop i en vene højest?
Risikoen for at udvikle en blodprop i en vene er størst i løbet af det første år, hvor man tager et kombineret hormonelt præventionsmiddel for første gang. Risikoen kan være endnu højere, hvis du genstarter at tage et kombineret hormonelt præventionsmiddel (det samme lægemiddel eller et andet lægemiddel) efter en pause på 4 eller flere uger.
Efter det første år reduceres risikoen, men er altid lidt højere, end hvis du ikke brugte et kombineret hormonelt præventionsmiddel.
Når du holder op med at tage ARIANNA, vender risikoen for at udvikle en blodprop tilbage til normal inden for få uger.
Hvad er risikoen for at udvikle en blodprop?
Risikoen afhænger af din naturlige risiko for VTE og typen af kombineret hormonel prævention, du tager. Den samlede risiko for at udvikle en blodprop i benet eller lungen (DVT eller PE) med ARIANNA er lav.
- Ud af 10.000 kvinder, der ikke bruger noget kombineret hormonelt præventionsmiddel, og som ikke er gravide, vil omkring 2 udvikle en blodprop om et år.
- Ud af 10.000 kvinder, der bruger et kombineret hormonelt præventionsmiddel, der indeholder levonorgestrel, norethisteron eller norgestimat, vil omkring 5-7 udvikle en blodprop om et år.
- Ud af 10.000 kvinder, der bruger et kombineret hormonelt præventionsmiddel, der indeholder gestoden, såsom ARIANNA, vil omkring 9-12 udvikle en blodprop om et år.
- Risikoen for dannelse af en blodprop afhænger af din sygehistorie (se under "Faktorer, der øger risikoen for dannelse af en blodprop").
Faktorer, der øger risikoen for at udvikle en blodprop i en vene
Risikoen for at udvikle en blodprop med ARIANNA er lav, men nogle forhold får den til at stige. Risikoen er større:
- hvis du er svært overvægtig (body mass index eller BMI over 30 kg / m2)
- hvis en nær slægtning har haft en blodprop i benet, lungen eller et andet organ i en ung alder (mindre end cirka 50 år). I dette tilfælde kan du have en arvelig blodproppeforstyrrelse;
- hvis du skal opereres, eller hvis du skal ligge i lang tid på grund af en skade eller sygdom, eller hvis du har et ben i støbningen. Du skal muligvis stoppe med at tage ARIANNA et par uger før operationen eller under in som du er mindre mobil Hvis du skal stoppe med at tage ARIANNA, skal du spørge din læge, hvornår du kan begynde at tage det igen;
- som du bliver ældre (især over 35 år);
- hvis du fødte for mindre end et par uger siden.
Risikoen for at udvikle en blodprop øger, jo flere tilstande du har af denne type. Flyrejser (der varer> 4 timer) kan midlertidigt øge risikoen for blodpropper, især hvis du har nogle af de andre risikofaktorer angivet. Det er vigtigt, at du fortæller din læge, om noget af dette gælder for dig, selvom du ikke er sikker. Din læge kan beslutte, at ARIANNA skal stoppes. Hvis nogen af ovenstående betingelser ændres, mens du bruger ARIANNA, f.eks. Hvis en nær slægtning har en blodprop uden kendt årsag, eller hvis du tager meget på i vægt, skal du kontakte din læge.
BLODKLODER I ET ARTERI
Hvad kan der ske, hvis der dannes en blodprop i en "arterie?"
Ligesom blodpropper i en vene kan blodpropper i en arterie forårsage alvorlige problemer, for eksempel kan de forårsage et hjerteanfald eller slagtilfælde.
Faktorer, der øger risikoen for at udvikle en blodprop i en arterie
Det er vigtigt at bemærke, at risikoen for hjerteanfald eller slagtilfælde forbundet med brugen af ARIANNA er meget lav, men kan øge:
- med stigende alder (over 35 år);
- hvis du ryger. Når du bruger et kombineret hormonelt præventionsmiddel, såsom ARIANNA, rådes du til at stoppe med at ryge. Hvis du ikke er i stand til at stoppe med at ryge og er over 35 år, kan din læge råde dig til at bruge en anden form for prævention;
- hvis du er overvægtig
- hvis du har forhøjet blodtryk
- hvis et medlem af din nærmeste familie har haft et hjerteanfald eller slagtilfælde i en ung alder (mindre end cirka 50 år). I dette tilfælde kan du også have stor risiko for at få et hjerteanfald eller slagtilfælde;
- hvis du eller en nær slægtning har et højt fedtindhold i blodet (kolesterol eller triglycerider)
- hvis du lider af migræne, især migræne med aura
- hvis du har hjerteproblemer (ventildefekt, en hjerterytmeforstyrrelse kaldet atrieflimren)
- hvis du har diabetes.
Hvis du har mere end en af disse tilstande, eller hvis nogen af dem er særlig alvorlige, kan risikoen for at udvikle en blodprop være endnu højere.
Hvis nogen af ovenstående tilstande ændres, mens du bruger ARIANNA, f.eks. Hvis du begynder at ryge, hvis en nær slægtning har en blodprop uden kendt årsag, eller hvis du tager meget på i vægt, skal du kontakte din læge.
ARIANNA og kræft
Brystkræft er blevet observeret lidt hyppigere hos kvinder, der bruger kombinationspiller, men det vides ikke, om dette skyldes pillen. Det kan være, at disse kvinder simpelthen blev set mere grundigt og oftere, og at brystkræft blev opdaget tidligere. Hos kvinder, der bruger kombinationspiller i en relativt lang periode, har undersøgelser rapporteret tilfælde af livmoderhalskræft. Det er i øjeblikket ukendt, om dette skyldes pillen eller kan tilskrives seksuel adfærd (f.eks. Hyppigere ændringer i partnere) og andre faktorer.
I sjældne tilfælde er der rapporteret om godartede levertumorer og endnu mere sjældent maligne levertumorer hos kvinder, der bruger pillen. Hvis du oplever usædvanligt kraftige mavesmerter, skal du kontakte din læge.
Intermenstruel blødning
Uventet blødning (blødning uden for de dage, hvor du tager placebotabletterne) kan forekomme i løbet af de første måneder af at tage ARIANNA. Hvis denne blødning opstår i mere end et par måneder eller begynder efter et par måneder, skal lægen undersøge årsagen.
Hvad skal man gøre, hvis menstruationen ikke vises i placebodagene
Hvis du har taget alle de aktive lysegule tabletter korrekt, ikke har haft kraftig opkastning eller diarré og ikke har taget anden medicin, er det meget usandsynligt, at du er gravid. Hvis din menstruation ikke vises to gange i træk, kan du være gravid. Kontakt straks din læge. Start ikke den næste strimmel, før du er sikker på, at du ikke er gravid.
Dosis, metode og administrationstidspunkt Sådan bruges Arianna - P -piller: Dosering
Dosering
- Start med at tage ARIANNA ved at tage tablet nummer 1 ved siden af ordet "START".
- For at hjælpe dig med at holde styr på dit daglige pilleindtag, er der 7 selvklæbende strimler med syv dage i ugen. Vælg den strimmel, der starter med den dag, du begynder at tage dine tabletter. Hvis du f.eks. Starter på en onsdag, skal du bruge klæbebåndet, der starter med "MER" Påfør klæbebåndet langs toppen af ARIANNA -blisteren, hvor der står "Påfør klæbebåndet her".
- Hver blister indeholder 28 tabletter. Tag en pille på samme tid hver dag, i 28 på hinanden følgende dage, i henhold til pilens retning, uden nogensinde at begå en fejl, som følger: Tag en lysegul aktiv tablet om dagen i de første 24 dage; derefter en hvid placebo pille hver dag i de sidste 4 dage.
- Efter at have taget den sidste tablet, fortsæt med at tage ARIANNA den næste dag med at starte en anden strimmel uden et frit interval mellem den ene strimmel og den næste. Du skal altid starte en ny strimmel på samme ugedag. Da der ikke er intervaller, er det vigtigt, at du allerede har fået dig en ny blister, før du løber tør for en.
- Menstruationen starter normalt to til tre dage efter, at du har taget den sidste lysegule tablet i strimlen og er muligvis ikke færdig, før du starter den næste strimmel.
Metode og indgivelsesvej
Tag hver tablet med et stort glas vand.
Hvis du ikke har brugt et hormonelt præventionsmiddel i den foregående måned
Tag den første tablet på den første dag i din menstruation.
Hvis hun brugte en anden "p -pille".
Brug den blisterpakning, du tager (hvis pakken med piller også indeholder hormonfrie (inaktive) tabletter, må du ikke tage dem). Start derefter ARIANNA-blisteren dagen efter, uden at der er pillefrit interval.
Hvis du brugte en metode kun til progestogen (pille kun til gestagen, injicerbar metode eller implantat)
- Skift fra en pille, der kun er gestagen: Mylina kan starte når som helst i din menstruation, dagen efter at du stoppede den pille, der kun er gestagen.
- Overgang fra et implantat: du starter ARIANNA den dag, implantatet fjernes.
- Skift fra et injicerbart præventionsmiddel: Start MIA den dag, din næste injektion var planlagt.
Under alle omstændigheder skal du bruge en barrieremetode til prævention (f.eks. Kondom) i de første 7 dage efter at du har taget pillen.
Hvis det starter ARIANNA efter en abort fandt sted i første trimester
Du kan begynde at tage MELIE med det samme, men du skal følge din læges råd, inden du starter. Hvis ARIANNA starter efter fødslen eller efter en abort i andet trimester Som med enhver anden p-pille, bør ARIANNA ikke startes tidligere end 21-28 dage efter fødsel eller abort, da risikoen for blodpropper er højere. Hvis du starter senere, Vi anbefaler, at du bruger en barrierer til prævention i løbet af de første 7 dage, hvor du tager pillen. Hvis du har haft sex, før du starter MIA, skal du sørge for, at du ikke er gravid eller vente på den næste cyklus.
Spørg altid din læge til råds.
Brugstid
Din læge vil fortælle dig, hvor lang tid du skal tage denne pille.
Hvis du har glemt at tage ARIANNA
Hvis du glemmer at tage pillen, er der risiko for at blive gravid
Hvis du opdager, at du ikke har taget en lysegul tablet inden for 12 timer efter det tidspunkt, du normalt tog din tablet, skal du straks tage den glemte tablet og fortsætte som normalt og tage den næste tablet på det sædvanlige tidspunkt, indtil blisteren er færdig.
Hvis du opdager, at du ikke har taget en lysegul tablet mere end 12 timer efter det tidspunkt, du normalt tager den, er der risiko for, at du bliver gravid. Derefter:
- tage den glemte tablet med det samme, selvom det betyder at tage 2 tabletter på samme dag;
- fortsæt med at tage præventionen til slutningen af strimlen;
- derudover skal du bruge en barrieremetode til prævention (kondom, spermicid) i de næste 7 dage;
- hvis denne periode på 7 dage går ud over den sidste lysegule tablet, skal du smide de resterende tabletter væk og starte den næste blister.
Hvis du har glemt nogle lysegule tabletter i en blisterpakning, og du ikke har din forventede menstruation, som skal starte, mens du tager de hvide tabletter, kan du være gravid.
Hvis du har glemt en eller flere hvide tabletter, er du stadig beskyttet, så længe der ikke er mere end 4 dage mellem den sidste lysegule tablet i den aktuelle strimmel og den første lysegule tablet i den næste strimmel.
Spørg din læge til råds.
Hvis du har kraftig opkastning eller diarré inden for 4 timer efter at du har taget pillen, ligner situationen, når du glemmer en tablet. Efter opkastning eller diarré, bør du tage en anden tablet fra en reservestrimmel hurtigst muligt. Hvis det er muligt, skal du tage det inden for 12 timer efter den sædvanlige tid til at tage pillen. Hvis dette ikke er muligt, eller hvis der allerede er gået 12 timer, skal du følge instruktionerne i 'Hvis du har glemt at tage ARIANNA'.
Hvis disse episoder med alvorlig opkastning eller diarré gentager sig i flere dage, skal du bruge en barrierer til prævention (kondom, spermicid ...), indtil den næste blister begynder.
Spørg din læge til råds.
Overdosering Hvad skal man gøre, hvis man har taget for meget Arianna - P -piller
En overdosis kan forårsage gastrointestinale problemer (f.eks. Kvalme, opkastning, mavesmerter), ømhed i brystet, svimmelhed, søvnighed / træthed og uregelmæssig menstruation (blødning).
Spørg din læge til råds.
Bivirkninger Hvad er bivirkningerne af Arianna - P -piller
Som al anden medicin kan ARIANNA forårsage bivirkninger, men ikke alle får bivirkninger.
Hvis du får bivirkninger, især hvis de er alvorlige eller vedvarende, eller hvis der er ændringer i dit helbred, som du tror kan skyldes MERRY, skal du fortælle det til din læge.
En øget risiko for at udvikle blodpropper i venerne (venøs tromboemboli (VTE)) eller blodpropper i arterierne (arteriel tromboembolisme (ATE)) er til stede hos alle kvinder, der tager kombinerede hormonelle præventionsmidler. For mere detaljerede oplysninger om de forskellige risici ved "at tage kombinerede hormonelle præventionsmidler, se afsnit 2" Det skal du vide, før du bruger MERRY ".
De hyppigst rapporterede bivirkninger (mere end 10%) hos kvinder, der bruger ARIANNA, er sjældne eller fraværende menstruationer under pillen, eller når de stoppes, blødning mellem menstruation eller hovedpine, herunder migræne.
Almindelige bivirkninger (kan forekomme hos 1 til 10 ud af 100 kvinder):
- vaginal infektion, herunder vaginal candidiasis
- humørsvingninger, herunder depression eller ændret seksuel lyst
- nervøsitet eller svimmelhed
- kvalme, opkastning eller mavesmerter
- bryst acne problemer, såsom smerter, ømhed, hævelse eller udflåd
- smertefuld menstruation eller ændring i menstruationsstrømmen
- ændringer i vaginal udledning eller en ændring i livmoderhalsen (ectropion)
- væskeretention i væv eller ødem (markeret væskeretention)
- vægttab eller gevinst
Ikke almindelige bivirkninger (kan forekomme hos 1 til 10 ud af 1000 kvinder):
- ændringer i appetit
- mavekramper eller flatulens
- udslæt, overdreven hårvækst, hårtab eller pletter i ansigtet (chloasma)
- ændringer i laboratorietestresultater: forhøjet kolesterol, triglyceridniveauer eller forhøjet blodtryk Sjældne bivirkninger (kan forekomme hos 1 til 10 ud af 10.000 kvinder):
- allergiske reaktioner (meget sjældne tilfælde af nældefeber, angioødem eller alvorlige åndedræts- eller kredsløbssygdomme)
- glukoseintolerance
- intolerance over for kontaktlinser
- gulsot
- en type hudreaktion kaldet "erythema nodosum"
- skadelige blodpropper i en vene eller arterie, for eksempel:
- i et ben eller en fod (DVT)
- i en lunge (PE)
- hjerteanfald
- slag
- mini-slagtilfælde eller midlertidige slagtilfælde-lignende symptomer, kendt som et forbigående iskæmisk angreb (TIA)
- blodpropper i leveren, maven / tarmene, nyrerne eller øjet.
Chancen for at udvikle en blodprop kan være større, hvis du har andre tilstande, der øger denne risiko (se afsnit 2 for mere information om tilstande, der øger risikoen for blodpropper og symptomerne på en blodprop).
Meget sjældne bivirkninger (kan forekomme hos færre end 1 ud af 10.000 kvinder):
- godartet levertumor (kaldet fokal nodulær hyperplasi eller hepatisk adenom) eller malign levertumor
- forværring af en immunsystemsygdom (lupus), leversygdom (porfyri) eller en sygdom kendt som 'chorea' karakteriseret ved uregelmæssige, pludselige og ufrivillige bevægelser
- visse former for øjensygdomme, såsom betændelse i synsnerven, som kan føre til delvis eller totalt synstab eller en blodprop i nethinden
- bugspytkirtelsygdomme øget risiko for galdesten eller obstruktion af strømmen af galde
- lever- eller galdesygdom (såsom hepatitis eller unormal leverfunktion)
- blod- og urinvejssygdom (hæmolytisk og uræmisk syndrom)
- en type hudreaktion kaldet "erythema multiforme"
Fortæl det til din læge eller apoteket, hvis nogen af bivirkningerne bliver alvorlige, eller du bemærker nogen bivirkninger, der ikke er angivet i denne indlægsseddel.
Indberetning af bivirkninger
Tal med din læge eller apotek, hvis du får bivirkninger, herunder mulige bivirkninger, der ikke er anført i denne indlægsseddel. Du kan også indberette bivirkninger direkte via det nationale rapporteringssystem på www.agenziafarmaco.gov.it/it/responsabili. Ved at rapportere bivirkninger kan du hjælpe med at give mere information om lægemidlets sikkerhed.
Udløb og opbevaring
Opbevar ARIANNA utilgængeligt for børn.
Brug ikke ARIANNA efter den udløbsdato, der står på kartonen og blisterpakningen.
Der kræves ingen særlige opbevaringsbetingelser.
Lægemidler bør ikke bortskaffes via spildevand eller husholdningsaffald. Spørg din apotek om, hvordan du skal smide medicin, du ikke længere bruger. Dette vil hjælpe med at beskytte miljøet.
Andre_information "> Andre oplysninger
Hvad ARIANNA indeholder
Bleg gul tablet
De aktive ingredienser er: 60 mikrogram gestoden og 15 mikrogram ethinylestradiol.
Øvrige indholdsstoffer er: lactosemonohydrat, mikrokrystallinsk cellulose, magnesiumstearat, polacrilinkalium, Opadry gul YS-1-6386-G [hypromellose, titandioxid (E171), gult jernoxid (E172), rødt jernoxid (E172)], macrogol 1450, E voks (montanglycolic wax).
Hvid tablet
Den indeholder ikke aktive ingredienser. Øvrige indholdsstoffer er: lactosemonohydrat, mikrokrystallinsk cellulose, magnesiumstearat, polacrilinkalium, Opadry Y-5-18024-A [hypromellose, hydroxypropylcellulose, titandioxid (E171), macrogol 400], macrogol 1500, voks E (montanglycolvoks).
Beskrivelse af udseendet af ARIANNA og pakningens indhold
ARIANNA fås i form af filmovertrukne tabletter.
Hver pakning indeholder 1, 3 eller 6 blærer, der hver indeholder 28 tabletter (24 lysegule aktive tabletter og 4 hvide placebotabletter).
Ikke alle pakningsstørrelser er nødvendigvis markedsført.
Indlægsseddel: AIFA (Italian Medicines Agency). Indhold offentliggjort i januar 2016. De foreliggende oplysninger er muligvis ikke opdaterede.
For at få adgang til den mest opdaterede version er det tilrådeligt at få adgang til webstedet AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttige oplysninger.
01.0 LÆGEMIDLETS NAVN -
ARIANNA 60 MCG / 15 MCG -TABLETTER OVERLAGET MED FILM
02.0 KVALITATIV OG KVANTITATIV SAMMENSÆTNING -
Gestodene: 60 mcg
Ethinylestradiol: 15 mcg
Til en lysegul filmovertrukket tablet (aktiv tablet).
Hjælpestof med kendt effekt: lactose
De hvide filmovertrukne tabletter indeholder ingen aktive ingredienser (placebo).
Hjælpestof med kendt effekt: lactose.
Den fulde liste over hjælpestoffer findes i afsnit 6.1.
03.0 LÆGEMIDDELFORM -
Filmovertrukket tablet.
Den aktive tablet er lysegul, rund med konvekse ansigter.
Placebotablet er hvid, rund med konvekse ansigter.
04.0 KLINISKE OPLYSNINGER -
04.1 Terapeutiske indikationer -
Oral hormonel prævention.
Beslutningen om at ordinere Arianna skal tage hensyn til den enkelte kvindes aktuelle risikofaktorer, især dem, der er relateret til venøs tromboemboli (VTE) og sammenligningen mellem risikoen for VTE forbundet med Arianna og den, der er forbundet med andre kombinerede hormonelle præventionsmidler (se p -piller). (Se afsnit 4.3 og 4.4).
04.2 Dosering og indgivelsesmåde -
Dosering
Tag en tablet regelmæssigt og uden afbrydelse om dagen på samme tid i 28 på hinanden følgende dage (en lysegul tablet aktiv i de første 24 dage og en hvid inaktiv tablet i de følgende 4 dage) uden interval mellem en pakning og Abstinensblødning begynder normalt 2-3 dage efter indtagelse af den sidste aktive tablet og kan fortsætte efter starten af den nye pakning.
Sådan starter Arianna
- Ingen hormonel prævention i den foregående måned:
Tag den første tablet på den første menstruationsdag.
- Skifte fra et andet kombineret oral prævention:
Kvinden skal starte Arianna dagen efter den sidste aktive tablet af hendes tidligere kombinerede orale prævention.
- Ændring fra en metode kun til gestagen (minipille, injektion, implantat):
Du kan til enhver tid skifte til Arianna, hvis du bruger minipillen fra den næste dag. I tilfælde af et implantat skal Arianna startes på dagen for fjernelse af implantatet eller, i tilfælde af et injicerbart produkt, den dag, hvor den næste injektion skal gives. I alle disse tilfælde skal kvinden advares. også at bruge en ikke-hormonel præventionsmetode i de første 7 dage efter tabletterne.
- Efter en første trimester abort:
Kvinden kan starte Arianna med det samme. Der er ikke behov for yderligere prævention.
- Efter fødsel eller anden trimesterabort:
Da den umiddelbare postpartumperiode er forbundet med en øget risiko for tromboemboli, bør brugen af p-piller ikke begynde før den 21.-28. Dag efter fødslen eller efter en anden trimesterabort. Kvinden bør advares om også at bruge en ikke-hormonel metode af prævention i de første 7 dage efter indtagelse af tabletterne. Men hvis du har haft samleje i mellemtiden, skal graviditet udelukkes eller den første menstruation.
- For ammende kvinder, se afsnit 4.6.
Mangler en eller flere tabletter
Antikonceptionssikkerheden kan falde, hvis du glemmer at tage de lysegule tabletter, især hvis den glemte opstår i løbet af de første par dage af pakningen.
• Hvis du bemærker, at du har glemt at tage en lysegul tablet inden for 12 timer efter det sædvanlige tidspunkt, skal du tage den med det samme og fortsætte behandlingen som normalt og tage den næste tablet på det sædvanlige tidspunkt.
• Hvis du bemærker, at du har glemt at tage en lysegul tablet, når der er gået mere end 12 timer siden den sædvanlige tid, er prævention ikke længere sikret. Den sidste glemte tablet skal tages med det samme, selvom det kan betyde, at du tager to tabletter samme dag, og den orale præventionsbehandling fortsatte til slutningen af kalenderpakken, samtidig med at der også blev anvendt en ikke-hormonel præventionsmetode (kondomer, spermicider osv.) i de næste 7 dage.Hvis den syv-dages periode, hvor der kræves en ekstra præventionsmetode, går ud over den sidste aktive tablet i den aktuelle pakning, skal den nye pakning startes dagen efter, at den sidste aktive tablet blev taget i den aktuelle pakning. inaktive tabletter. Det er usandsynligt, at abstinensblødning begynder at tage placebotabletterne fra den anden pakning, men der kan forekomme pletblødning eller gennembrudsblødning. Hvis der ikke opstår abstinensblødning i slutningen af den anden pakning. prævention, skal muligheden for graviditet udelukkes før du begynder at tage tabletter.
Fejl ved at tage en eller flere hvide tabletter har ingen konsekvenser, så længe intervallet mellem den sidste lysegule tablet i den aktuelle pakning og den første lysegule tablet i den næste pakning ikke er mere end 4 dage.
I tilfælde af gastrointestinale lidelser:
Begyndelsen af interkurrente fordøjelsesforstyrrelser, såsom opkastning inden for fire timer efter indtagelse af tabletten eller alvorlig diarré, kan midlertidigt gøre metoden ineffektiv på grund af nedsat hormonabsorption. Sådanne hændelser bør behandles på samme måde som at glemme en tablet i mindre end 12 timer. Supplerende tabletter skal tages fra en reservepakke. Hvis disse episoder gentager sig i flere dage, bør der anvendes en ekstra ikke-hormonel præventionsmetode (kondom, spermicid osv.), Indtil den næste pakning startes.
Pædiatrisk population
Der er begrænsede data tilgængelige om brug til unge under 18 år
Ældre befolkning
Arianna er ikke indiceret efter overgangsalderen.
Patienter med nedsat leverfunktion
Arianna er kontraindiceret hos kvinder med alvorlig leversygdom. Se afsnittet "Kontraindikationer".
Patienter med nedsat nyrefunktion
Arianna er ikke specifikt undersøgt hos patienter med nedsat nyrefunktion
Indgivelsesmåde
Oral brug
04.3 Kontraindikationer -
Kombinerede hormonelle præventionsmidler bør ikke anvendes under følgende forhold.
- overfølsomhed over for de aktive stoffer eller over for et eller flere af hjælpestofferne anført i afsnit 6.1
- koronararteriesygdom
- valvulopati
- trombogene rytmeforstyrrelser
- Tilstedeværelse eller risiko for venøs tromboemboli (VTE)
o Venøs tromboemboli - nuværende VTE (med antikoagulantindtag) eller tidligere historie (f.eks. dyb venetrombose [DVT] eller lungeemboli [PE])
o Kendt arvelig eller erhvervet disposition for venøs tromboemboli, såsom resistens over for aktiveret protein C (inklusive faktor V Leiden), antitrombin III -mangel, protein C -mangel, protein S -mangel
o større operation med langvarig immobilisering (se pkt.4.4)
o Høj risiko for venøs tromboemboli på grund af tilstedeværelsen af flere risikofaktorer (se pkt.4.4)
- Tilstedeværelse eller risiko for arteriel tromboemboli (ATE)
o Arteriel tromboemboli - nuværende eller tidligere arteriel tromboemboli (f.eks. myokardieinfarkt) eller prodromale tilstande (f.eks. angina pectoris)
o Cerebrovaskulær sygdom - nuværende eller tidligere slagtilfælde eller prodromale tilstande (f.eks. forbigående iskæmisk anfald (TIA))
o Kendt arvelig eller erhvervet disposition for arteriel tromboemboli, såsom hyperhomocysteinæmi og antiphospholipid antistoffer (anticardiolipin antistoffer, lupus antikoagulant)
o Migrærehistorie med fokale neurologiske symptomer
o Høj risiko for arteriel tromboemboli på grund af tilstedeværelsen af flere risikofaktorer (se pkt. 4.4) eller tilstedeværelsen af en alvorlig risikofaktor som:
• diabetes mellitus med vaskulære symptomer
• alvorlig hypertension
• alvorlig dyslipoproteinæmi
- Kendt eller mistænkt brystkræft
- carcinom i endometrium eller anden kendt eller mistænkt østrogenafhængig neoplasma
- leveradenomer eller carcinom eller aktiv leversygdom, indtil leverfunktionstest er vendt tilbage til det normale
- kønsblødning af ubestemt karakter
04.4 Særlige advarsler og passende forholdsregler ved brug -
Advarsler
Hvis nogen af de betingelser eller risikofaktorer, der er nævnt nedenfor, er til stede, bør Ariannas egnethed diskuteres med kvinden.
I tilfælde af en forværring eller første forekomst af nogen af disse risikofaktorer eller tilstande, skal kvinden kontakte sin læge for at afgøre, om brugen af Arianna skal afbrydes.
Risiko for venøs tromboemboli (VTE)
Brug af kombineret hormonel prævention (COC) resulterer i en øget risiko for venøs tromboemboli (VTE) sammenlignet med ingen brug. Produkter, der indeholder levonorgestrel, norgestimat eller norethisteron, er forbundet med en lavere risiko for VTE.Risikoen forbundet med andre produkter. som Arianna kan være todelt. Beslutningen om at bruge et andet produkt end dem, der er forbundet med en lavere risiko for VTE, bør kun træffes efter drøftelser med kvinden for at sikre, at hun forstår risikoen for VTE forbundet med Arianna, den måde, hvor din nuværende risikofaktorer påvirker denne risiko og det faktum, at risikoen for at udvikle en VTE er størst i det første brugsår.Der er også tegn på, at risikoen øges, når man tager en p -piller genoptages efter en pause på 4 eller flere uger.
Omkring 2 ud af 10.000 kvinder, der ikke bruger en p -piller, og som ikke er gravide, udvikler en VTE i løbet af et år. Hos en enlig kvinde kan risikoen imidlertid være meget højere afhængigt af hendes underliggende risikofaktorer (se nedenfor).
Det anslås [1], at ud af 10.000 kvinder, der anvender et CHC indeholdende gestoden, vil mellem 9 og 12 udvikle en VTE på et år; dette tal kan sammenlignes med omkring 6 [2] kvinder, der bruger et CHC indeholdende levonorgestrel.
[1] Disse forekomster blev estimeret ud fra totaliteten af epidemiologiske undersøgelsesdata ved hjælp af de relative produkters relative risici sammenlignet med levonorgestrel-holdige p-piller.
[2] Medianværdi i intervallet 5-7 pr. 10.000 kvindeår, baseret på en relativ risiko på ca. 2,3-3,6 for p-piller indeholdende levonorgestrel sammenlignet med ikke-brug
I begge tilfælde er antallet af VTE'er om året lavere end det forventede antal under graviditet eller i postpartumperioden.
VTE kan være dødelig i 1-2% af tilfældene.
Meget sjældent er der rapporteret trombose hos CHC -brugere i andre blodkar, f.eks. Lever-, mesenteriske, nyre- eller nethindevener og arterier.
Risikofaktorer for VTE
Risikoen for venøse tromboemboliske komplikationer hos CHC -brugere kan stige betydeligt, hvis der er yderligere risikofaktorer til stede, især hvis der er mere end én risikofaktorer (se tabel).
Arianna er kontraindiceret, hvis en kvinde har forskellige risikofaktorer, der øger hendes risiko for venøs trombose (se afsnit 4.3). Hvis en kvinde har mere end én risikofaktor, er det muligt, at den øgede risiko er større end summen af de enkelte faktorer; i dette tilfælde skal hendes samlede risiko for VTE overvejes. Hvis fordel-risiko-forholdet anses for at være negativt , bør der ikke ordineres et COC (se afsnit 4.3).
Der er ingen enighed om den mulige rolle for åreknuder og overfladisk tromboflebitis i starten og progressionen af venøs trombose.
Den øgede risiko for tromboemboli under graviditet, især den 6-ugers periode i puerperiet, skal overvejes (for information om "Graviditet og amning", se afsnit 4.6).
Symptomer på VTE (dyb venetrombose og lungeemboli)
Hvis der opstår symptomer af denne type, skal kvinder søge øjeblikkelig lægehjælp og informere dem om, at de tager et CHC.
Symptomer på dyb venetrombose (DVT) kan omfatte:
- ensidig hævelse af benet og / eller foden eller langs en vene i benet
- smerter eller ømhed i benet, som kun kan mærkes, når du står eller går
- øget fornemmelse af varme i det berørte ben; hud på benet, der er rød eller misfarvet.
Symptomer på lungeemboli (PE) kan omfatte:
- pludselig og uforklarlig begyndelse af åndenød og hurtig vejrtrækning
- pludselig hoste, som kan være forbundet med hæmoptyse;
- skarpe smerter i brystet
- svær hovedpine eller svimmelhed
- hurtig eller uregelmæssig hjerterytme.
Nogle af disse symptomer (såsom "åndenød" og "hoste") er uspecifikke og kan blive misfortolket som mere almindelige eller mindre alvorlige hændelser (f.eks. Luftvejsinfektioner).
Andre tegn på vaskulær okklusion kan omfatte: pludselige smerter, hævelse eller en lyseblå misfarvning af en "ekstremitet.
Hvis okklusionen finder sted i øjet, kan symptomerne variere fra smertefri sløring af synet til synstab. Nogle gange opstår synstab næsten øjeblikkeligt.
Risiko for arteriel tromboemboli (ATE)
Epidemiologiske undersøgelser har forbundet brugen af CHC'er med en øget risiko for arteriel tromboemboli (myokardieinfarkt) eller cerebrovaskulære ulykker (f.eks. Forbigående iskæmisk anfald, slagtilfælde). Arterielle tromboemboliske hændelser kan være dødelige.
Risikofaktorer for ATE
Risikoen for arterielle tromboemboliske komplikationer eller en cerebrovaskulær ulykke hos CHC -brugere stiger i tilstedeværelse af risikofaktorer (se tabel). Arianna er kontraindiceret, hvis en kvinde har en alvorlig risikofaktor eller flere risikofaktorer for ATE, der øger hendes risiko for arteriel trombose (se afsnit 4.3). Hvis en kvinde har mere end én risikofaktor, er det muligt, at stigningen i risiko er større end summen af de enkelte faktorer; i dette tilfælde skal hendes samlede risiko overvejes. Hvis fordelen mellem risiko og fordel antages at være negativ, en CHC bør ikke ordineres (se afsnit 4.3).
Tabel: Risikofaktorer for ATE
Symptomer på ATE
Hvis der opstår symptomer af denne type, skal kvinder straks kontakte en sundhedspersonale og informere dem om, at de tager et CHC.
Symptomer på cerebrovaskulær ulykke kan omfatte:
- pludselig følelsesløshed eller svaghed i ansigt, arm eller ben, især på den ene side af kroppen
- pludselige gangbesvær, svimmelhed, tab af balance eller koordination
- pludselig forvirring, vanskeligheder ved at fjerne eller forstå;
- pludselig svært ved at se i det ene eller begge øjne
- pludselig, alvorlig eller langvarig migræne uden kendt årsag;
- bevidsthedstab eller besvimelse med eller uden kramper.
Midlertidige symptomer tyder på, at det er et forbigående iskæmisk angreb (TIA).
Symptomer på myokardieinfarkt (MI) kan omfatte:
- smerter, ubehag, pres, tyngde, fornemmelse af klemning eller fylde i brystet, armen eller under brystbenet
- ubehag udstråler til ryg, kæbe, hals, arme, mave;
- følelse af fylde, fordøjelsesbesvær eller kvælning
- svedtendens, kvalme, opkastning eller svimmelhed
- ekstrem svaghed, angst eller åndenød
- hurtige eller uregelmæssige hjerteslag.
GYNEKOLOGISKE KANKER
En metaanalyse af data fra 54 internationale undersøgelser fandt en lidt større risiko for at blive diagnosticeret med brystkræft blandt orale præventionsbrugere. Denne øgede risiko synes ikke at afhænge af behandlingens varighed. Indflydelsen fra risikofaktorer som nulliparitet eller familiehistorie for brystkræft er ikke bevist.
Denne øgede risiko er midlertidig og forsvinder 10 år efter, at den orale prævention er stoppet.
Flere brystkræftformer kan diagnosticeres hos kvinder, der tager p -piller på grund af den mere regelmæssige kliniske overvågning, de gennemgår, hvilket øger sandsynligheden for tidlig opdagelse.
Fordi brystkræft er sjælden hos kvinder under 40 år, er det overskydende antal brystkræftdiagnoser hos kvinder, der tager eller for nylig har taget p -piller, lille i forhold til risikoen for brystkræft i den periode. Hele levetiden Brystkræft diagnosticeret i COC-brugere har en tendens til at være mindre avancerede klinisk end dem, der diagnosticeres hos ikke-brugere.
Nogle epidemiologiske undersøgelser rapporterer en øget risiko for livmoderhalskræft hos langtidsbrugere af p-piller. Men i hvilket omfang sådanne data kan tilskrives forskelle i seksuel adfærd eller andre faktorer, såsom humant papillomavirus (HPV), er fortsat kontroversielt.
Publicerede data kompromitterer ikke brugen af orale præventionsmidler, da fordelene opvejer de potentielle risici.
Derudover reducerer oral prævention risikoen for kræft i æggestokkene og endometrium.
NEOPLASIA / LIVERSYGDOM
Godartede levertumorer (f.eks. Fokal nodulær hyperplasi, hepatiske adenomer) og endnu sjældnere maligne levertumorer er sjældent blevet rapporteret hos kvinder, der tager p -piller. I isolerede tilfælde har disse tumorer resulteret i livstruende intra-abdominale blødninger.
Både under graviditet og under brug af p -piller er forekomsten af kolestase eller forværring heraf blevet rapporteret, men der er ingen afgørende beviser for en sammenhæng med p -piller.
Lever- og lever -galdeforstyrrelser er blevet rapporteret ved brug af p -piller. Akutte eller kroniske forstyrrelser i leverfunktionen kan kræve afbrydelse af p -piller, indtil parametre for leverfunktionen er vendt tilbage til normale værdier.
HOVEDPINE
Start eller forværring af migræne eller udvikling af hovedpine med usædvanlige egenskaber, dvs. tilbagevendende, vedvarende eller intens, kræver afbrydelse af COC og evaluering af årsagen.
FORHØJET BLODTRYK
Selvom det er sjældent, er der rapporteret stigninger i blodtryk hos kvinder, der tager p -piller.
Hos kvinder med hypertension, en historie med hypertension eller tilstande relateret til hypertension (herunder nogle nyresygdomme) kan en anden præventionsmetode være at foretrække.
Hvis der anvendes p -piller i disse tilfælde, anbefales omhyggelig overvågning og afbrydelse af p -piller i tilfælde af en signifikant stigning i blodtrykket.
ANDET
- Der bør udvises forsigtighed hos kvinder med:
- Metaboliske lidelser såsom ukompliceret diabetes.
- Hyperlipidæmi (hypertriglyceridæmi, hyperkolesterolæmi). Kvinder, der behandles for hyperlipidæmi, bør overvåges konstant, hvis de vælger at tage p -piller. Vedvarende hypertriglyceridæmi kan forekomme hos en lille procentdel af COC -brugere.
- Hos patienter med forhøjede triglycerider kan brugen af østrogenholdige præparater være forbundet med sjældne, men markante stigninger i triglycerider i plasma, hvilket kan føre til pancreatitis.
- Fedme (kropsmasseindeks = vægt / højde² ≥ 30).
- Godartede brysttumorer og livmoderdystrofi (hyperplasi; fibroid).
- Hyperprolactinæmi med eller uden galactorea.
- Tæt overvågning er også nødvendig i tilstedeværelse af tilstande, der kan forekomme eller forværres under graviditet eller ved brug af kombinerede orale præventionsmidler og hos patienter med en historie eller tilstedeværelse af: epilepsi, migræne, otosklerose, astma, familiehistorie af vaskulær sygdom, åreknuder, herpes gestationis, galdesten, systemisk lupus erythematosus, hjerte-, nyre- eller leverdysfunktion, depression, hypertension, chorea, hæmolytisk uræmisk syndrom.
- Eksogene østrogener kan fremkalde eller forværre symptomerne på angioødem, især hos kvinder med arveligt angioødem.
- I kliniske undersøgelser blev ikke-graviditetsrelateret amenoré observeret i 7% af cyklusserne (hos 24% af kvinderne i løbet af kliniske undersøgelser) og 3,6% af kvinderne havde på hinanden følgende amenorro-cykler. I kliniske undersøgelser stoppede kun 1% af kvinderne behandlingen på grund af amenoré.
- Når Arianna tages i henhold til instruktionerne, er der i tilfælde af en amenoréisk cyklus ingen grund til at stoppe behandlingen og foretage en graviditetstest.Hvis Arianna ikke tages i henhold til instruktionerne, eller hvis amenoré opstår efter en lang menstruationsperiode regelmæssig , graviditet skal udelukkes.
-Nogle kvinder kan opleve postterapeutisk amenoré (som kan ledsages af anovulation) eller oligomenorré, især hvis tilstanden allerede var eksisterende. Disse forhold løser normalt spontant. Hvis det er langvarigt, bør undersøgelser af muligheden for hypofyseforstyrrelser udføres før yderligere recept.
- Ved alle p -piller kan der forekomme uregelmæssig blødning (pletblødning og blødning ved at stoppe præventionen), især i de første måneder af behandlingen. Vurderingen af enhver uregelmæssig blødning er således kun meningsfuld efter et tilpasningsinterval på cirka tre cyklusser. Hvis disse uregelmæssigheder vedvarer eller opstår efter tidligere regelmæssige cyklusser, bør muligheden for en organisk årsag undersøges, og der skal angives passende diagnostiske foranstaltninger for at udelukke malignitet eller graviditet. Diagnostiske foranstaltninger kan omfatte curettage.
- Der har været rapporter om depression under brug af p -piller. Kvinder med en historie med depression, der brugte p -piller, bør observeres nøje.
- Hvis melasma / chloasma har udviklet sig under en tidligere graviditet eller tidligere brug af p -piller, undgå udsættelse for sollys for at minimere forværring af denne tilstand.
- Diarré og / eller opkastning kan reducere hormonabsorption fra p -piller (se pkt.4.2).
Denne medicin anbefales ikke til kvinder med laktoseintolerance, da den indeholder laktose.
Lægeundersøgelser / besøg
Inden påbegyndelse eller genoptagelse af brugen af Arianna, bør der tages en komplet sygehistorie (inklusive familiehistorie), og graviditet bør udelukkes. Blodtryk skal måles, og en klinisk undersøgelse, styret af kontraindikationer, bør udføres (se pkt. 4.3) og advarsler (se afsnit 4.4). Det er vigtigt at henlede en kvindes opmærksomhed på oplysninger vedrørende venøs eller arteriel trombose, herunder risikoen forbundet med Arianna i forhold til andre hormonelle præparater, symptomer på VTE og ATE, kendte risikofaktorer og hvad de skal gøre i tilfælde af mistanke om trombose.
Kvinden bør også informeres om behovet for at læse indlægssedlen omhyggeligt og følge dens råd. Hyppigheden og typen af undersøgelser bør baseres på etablerede retningslinjer og bør tilpasses den enkelte kvinde.
Kvinder bør informeres om, at hormonelle præventionsmidler ikke beskytter mod HIV -infektioner (AIDS) og andre seksuelt overførte sygdomme.
04.5 Interaktioner med andre lægemidler og andre former for interaktion -
Interaktioner mellem ethinylestradiol eller gestoden og andre stoffer kan føre til et fald eller stigning i plasma- og vævskoncentrationer af ethinylestradiol eller gestoden.
Nedsat serumkoncentration af ethinylestradiol kan forårsage en øget forekomst af gennembrudsblødninger, menstruationsuregelmæssigheder og kan reducere effektiviteten af p -piller.
Samtidig brug af:
- Enzyminduktorer såsom: antikonvulsiva (phenobarbital, phenytoin, primidon, carbamazepin, topiramat); rifabutin; rifampicin; griseofulvin og muligvis perikon (Hypericum perforatum) .Formet præventionseffekt på grund af øget levermetabolisme under behandlingen og i cyklussen efter behandlingens ophør. En ikke-hormonel præventionsmetode bør foretrækkes.
Ved samtidig administration med COC'er kan mange HIV / HCV1-proteasehæmmere og ikke-nukleosid revers transkriptasehæmmere øge eller reducere plasmakoncentrationer af østrogen eller gestagen. Nettoeffekten af disse ændringer kan i nogle tilfælde være klinisk relevant.
Se de tilsvarende afsnit af produktresuméerne for hver af proteasehæmmerne og ikke-nukleosid revers transkriptasehæmmere, HIV og HCV, for specifikke anbefalinger.
Plasmakoncentrationer af østrogen, progestogen eller begge dele kan øges af stærke eller moderate CYP3A4 -hæmmere, såsom azol -antifungale midler (f.eks. Itraconazol, voriconazol, fluconazol), makrolider (f.eks. Clarithromycin, erythromycin), verapamil, diltiazem og grapefrugtsaft.
- Etoricoxib-doser på 60 til 120 mg / dag har vist sig at øge plasmakoncentrationen af ethinylestradiol henholdsvis 1,4 til 1,6 gange, når det tages samtidigt med et kombineret hormonelt præventionsmiddel indeholdende 0,035 mg ethinylesteradiol.
Den kliniske relevans af de potentielle interaktioner med enzymhæmmere er ukendt.
- Modafinil: risiko for reduceret prævention under behandling og i cyklussen efter afbrydelse af behandlingen.
- Flunarizin: risiko for galactorrhea på grund af brystvævets øgede følsomhed over for prolactin på grund af flunarizins virkning.
- Troleandomycin kan øge risikoen for intrahepatisk kolestase under samtidig administration med p -piller.
Virkninger af Arianna på andre lægemidler
Orale præventionsmidler kan påvirke metabolismen af nogle lægemidler. Derfor kan plasma- og vævskoncentrationer stige (f.eks. Cyclosporin) eller falde (f.eks. Lamotrigin).
Kliniske data tyder på, at ethinylestradiol hæmmer clearance af CYP1A2 -substrater, hvilket fører til en svag (f.eks. Theophyllin) eller moderat (f.eks. Tizanidin) stigning i deres plasmakoncentration.
Indlægssedlerne til ledsagende medicin bør konsulteres for at identificere potentielle interaktioner.
04.6 Graviditet og amning -
Graviditet
Produktet er ikke indiceret under graviditet.
Indtil videre ved klinisk brug og i modsætning til diethylstilbestrol giver resultaterne af adskillige epidemiologiske undersøgelser os mulighed for at overveje reduceret risiko for misdannelser med østrogener administreret i tidlig graviditet, alene eller i kombination.
Desuden kan de risici, der er forbundet med den seksuelle differentiering af fosteret (især hunnen), som er beskrevet med de første stærkt androgenomimetiske progestogener, ikke ekstrapoleres til de nyere progestogener (f.eks. Det, der anvendes i dette lægemiddel), som er meget mindre, eller slet ikke, androgenomimetik.
Følgelig berettiger opdagelsen af en graviditet hos en patient, der tager en "østrogen-gestagen-kombination", ikke aborten.
Den øgede risiko for tromboemboli i postpartumperioden bør tages i betragtning, når Arianna genstartes (se afsnit 4.2. Og 4.4).
Fodringstid
Det anbefales ikke at bruge produktet til ammende mødre, da østrogener og gestagener passerer i modermælken.
Under amning bør der tilbydes en anden præventionsmetode.
04.7 Virkninger på evnen til at føre motorkøretøj og betjene maskiner -
Ikke relevant.
04.8 Bivirkninger -
Følgende bivirkninger er blevet rapporteret hos COC -brugere:
For alvorlige bivirkninger hos COC -brugere, se afsnit 4.4.
Forekomsten af amenoré blev rapporteret hos 15% af kvinderne under det kliniske forsøg, se pkt.4.4.
Blandt de hyppigst rapporterede bivirkninger (større end 10%) under fase III-undersøgelser og post-marketing overvågning hos Arianna-brugere er hovedpine, herunder migræne, og gennembrud blødning / pletblødning.
Andre bivirkninger set hos kvinder, der tager p -piller:
¹ COC'er kan forværre galde lithiasis og igangværende kolestase.
Beskrivelse af nogle bivirkninger
En øget risiko for arterielle og venøse trombotiske og tromboemboliske hændelser, herunder myokardieinfarkt, slagtilfælde, forbigående iskæmiske anfald, venøs trombose og lungeemboli er blevet observeret hos CHC -brugere, og denne risiko diskuteres mere detaljeret i afsnit 4.4.
Indberetning af formodede bivirkninger
Rapportering af formodede bivirkninger, der opstår efter godkendelse af lægemidlet, er vigtig, da det muliggør løbende overvågning af lægemidlets fordel / risiko -balance. Sundhedspersonale anmodes om at rapportere alle formodede bivirkninger via det nationale rapporteringssystem. "Adresse www. agenziafarmaco.gov.it/it/responsabili.
04.9 Overdosering -
Symptomer på oral overdosis af p -piller hos voksne og børn kan omfatte kvalme, opkastning, ømhed i brystet, svimmelhed, mavesmerter, søvnighed / træthed; abstinensblødning kan forekomme hos kvinder. Der er ingen modgift, og behandlingen bør være symptomatisk.
05.0 FARMAKOLOGISKE EGENSKABER -
05.1 "Farmakodynamiske egenskaber -
PROGESTINIK OG ESTROGENS I FAST FORENING
ATC -kode G03AA10 (genitourinært system og kønshormoner).
Monofasisk østrogen-gestagen-forening. Forkert Pearl Index 0.24 (21.521 cyklusser).
Ariannas præventionseffekt stammer fra tre komplementære virkningsmekanismer:
- hæmmer ægløsning ved niveauet af hypothalamus-hypofyseaksen;
- gøre livmoderhalsudskillelser uigennemtrængelige for migration af spermatozoer;
- gør endometriet uegnet til implantation.
05.2 "Farmakokinetiske egenskaber -
Ethinylestradiol
Absorption:
Ethinylestradiol absorberes hurtigt og fuldstændigt efter oral administration. Efter administration af 15 mikrogram nås maksimale plasmakoncentrationer på 30 pg / ml efter 1-1,5 h. Ethinylestradiol gennemgår en markant first-pass-effekt med store inter-individuelle variationer. Absolut biotilgængelighed er cirka 45%.
Fordeling:
Ethinylestradiol har et tilsyneladende fordelingsvolumen på 15 l / kg, og plasmaproteinbinding er cirka 98%.
Ethinylestradiol inducerer hepatisk syntese af kønshormonbindende globulin (SHBG) og kortikosteroid (CBG) Under behandling med ethinylestradiol 15 mcg stiger plasmakoncentrationen af SHBG fra 86 til cirka 200 nmol / l.
Biotransformation
Ethinylestradiol metaboliseres fuldstændigt (metabolisk plasmaclearance ca. 10 ml / min / kg). De dannede metabolitter udskilles i urinen (40%) og fæces (60%). In vitro er ethinylestradiol en reversibel hæmmer af CYP2C19, CYP1A1 og CYP1A2 samt en irreversibel hæmmer af CYP3A4 / 5, CYP2C8 og CYP2J2.
Eliminering
Eliminationshalveringstiden for ethinylestradiol er ca. 15 timer. Ethinylestradiol udskilles ikke signifikant i uændret form.Metabolitterne af ethinylestradiol udskilles i et urin / galdeforhold på 4: 6.
Steady state -forhold:
Steady-state-betingelser opnås i anden halvdel af behandlingscyklussen. Der er en ophobning af ethinylestradiol af en faktor, der spænder fra ca. 1,4 til 2,1.
Gestodene:
Absorption
Gestoden absorberes hurtigt og fuldstændigt efter oral administration. Absolut biotilgængelighed er cirka 100%. Efter en enkelt oral dosis på 60 mikrogram gestoden opnås maksimal plasmakoncentration på 2 ng / ml på cirka 60 minutter. Plasmakoncentrationer er stærkt afhængige af SHBG -koncentration.
Fordeling:
Gestoden har et tilsyneladende fordelingsvolumen på 1,4 L / kg efter en enkelt dosis på 60 mikrogram. Det er 30% bundet til plasmalbumin og 50-70% til SHBG.
Biotransformation:
Gestoden metaboliseres i vid udstrækning via steroidvejen. Metabolsk clearance er ca. 0,8 ml / min / kg efter en enkelt dosis på 60 mikrogram. De inaktive metabolitter, der dannes, udskilles i urinen (60%) og fæces (40%).
Eliminering:
Den tilsyneladende eliminationshalveringstid for gestoden er cirka 13 timer. Halveringstiden forlænges til 20 timer efter samtidig administration med ethinylestradiol.
Steady state betingelser:
Efter gentagne doser i kombination med ethinylestradiol stiger plasmakoncentrationen med cirka en faktor 2-4.
05.3 Prækliniske sikkerhedsdata -
Toksikologiske undersøgelser er udført på alle komponenter både individuelt og i kombination.
Undersøgelser af akut toksicitet hos dyr afslørede ingen risiko for akutte symptomer på grund af utilsigtet overdosering.
Generelle sikkerhedsundersøgelser med gentagen administration har ikke afsløret nogen uforudsete risici hos mennesker.
Langsigtede og gentagne doser kræftfremkaldende undersøgelser viste ikke kræftfremkaldende egenskaber. Det er imidlertid vigtigt at huske, at kønssteroider kan fremme udviklingen af visse væv i hormonafhængige tumorer.
Teratogenicitetsundersøgelser afslørede ingen særlig risiko, hvis kombinationerne af østrogen-gestagen bruges korrekt. Det er imidlertid vigtigt at stoppe behandlingen med det samme, hvis den tages ved en fejl ved begyndelsen af graviditeten.
Mutagenicitetsundersøgelser afslørede ikke noget mutagent potentiale for ethinylestradiol eller gestoden.
06.0 LÆGEMIDDELOPLYSNINGER -
06.1 Hjælpestoffer -
Bleg gul tablet (aktiv):
lactosemonohydrat,
mikrokrystallinsk cellulose,
magnesiumstearat,
polacrilinkalium,
Opadry gul YS-1-6386-G [hypromellose, titandioxid (E171), gult jernoxid (E172), rødt jernoxid (E172)],
macrogol 1450,
E voks (montanglycolic voks).
Hvid tablet (placebo):
lactosemonohydrat,
mikrokrystallinsk cellulose,
magnesiumstearat,
polacrilinkalium,
Opadry hvid Y-5-18024-A [hypromellose, hydroxypropylcellulose, titandioxid (E171), macrogol 400],
macrogol 1500,
E voks (montanglycolic voks).
06.2 Uforenelighed "-
Ikke relevant.
06.3 Gyldighedsperiode "-
34 måneder.
06.4 Særlige opbevaringsforhold -
Denne medicin kræver ingen særlige opbevaringsbetingelser.
06.5 Den umiddelbare emballages art og emballagens indhold -
24 lysegule og 4 hvide tabletter i kalenderpakning (PVC / aluminium)
Pakker med 1x28, 3x28 og 6x28.
Ikke alle pakningsstørrelser er nødvendigvis markedsført.
06.6 Brugsanvisning og håndtering -
Ingen særlige instruktioner.
07.0 INDEHAVER AF "MARKEDSFØRINGSTILLADELSEN" -
Bayer S.p.A. - Viale Certosa, 130 - 20156 Milano
08.0 MARKEDSFØRINGSTILLADELSESNUMMER -
1x28 filmovertrukne tabletter AIC n 034921015
3x28 filmovertrukne tabletter AIC n 034921027
6x28 filmovertrukne tabletter AIC n 034921039
09.0 DATO FOR FØRSTE TILLADELSE ELLER FORNYELSE AF TILLADELSEN -
20.10.2000 / 24. juli 2009
10.0 DATO FOR REVISION AF TEKSTEN -
09/2016