Fælles for forskellige patologier er nefrotisk syndrom et klinisk billede karakteriseret ved:
- tilstedeværelse af protein i urinen (proteinuri), som bliver skummende
- reduktion i mængden af protein i blodet (dysprotidæmi med hypoalbuminæmi)
- udseende af generaliseret hævelse (ødem), først i ansigtet, derefter forlænget til andre kropssteder, såsom fødder, ankler og mave
Ofte er der også:
- Hyperlipidæmi (overvejende forhøjet totalt kolesterol eller endog triglyceridæmi)
- Hyperkoagulering af blodet: risiko for tromboemboli
For at kunne tale om nefrotisk syndrom, skal tilstedeværelsen af proteiner i urinen have en glomerulær oprindelse, dvs. være udtryk for en alvorlig ændring af den glomerulære kapillærvægs permeabilitet.
Renal glomerulus og nyrefunktioner
Nephron er nyrens funktionelle enhed, det vil sige den mindste anatomiske formation, der er i stand til at udføre alle de funktioner, som organet er tildelt. Hver af de cirka to millioner nefroner, der findes i hver af de to nyrer, er opdelt i to komponenter:
- renal eller Malpinghi corpuscle (glomerulus + Bowmans kapsel): ansvarlig for filtrering
- rørsystem: ansvarlig for reabsorption og sekretion
som udfører tre grundlæggende processer:
- filtrering: forekommer i glomerulus, et højt specialiseret kapillarsystem, der lader alle de små molekyler i blodet passere og kun modsætter sig passage af større proteiner og korpuskulære elementer (røde, hvide blodlegemer og trombocytter). Større proteiner gennemgår ikke fysiske problemer, mindre afvises af tilstedeværelsen af negative elektriske ladninger
- reabsorption og sekretion: de forekommer i det rørformede system med det formål at genabsorbere overdrevent filtrerede stoffer (f.eks. glukose, som kroppen ikke har råd til at miste i urinen) og for at øge udskillelsen af dem, der filtreres på en utilstrækkelig måde
I nærvær af nefrotisk syndrom er der tab af selektivitet af den glomerulære barriere både for molekylære dimensioner og for elektrisk ladning: følgelig går vigtige mængder proteiner tabt med urinen.
Symptomer
Ødem er det mest karakteristiske symptom og kliniske tegn på nefrotisk syndrom.
Subkutant og blødt, oprindeligt lokaliseret i periorbitalområdet, især om morgenen, har ødem tendens til at sprede sig til andre områder, såsom fødderyggen, det presakrale område og maven, eller at blive generaliseret (anasarca) med ascites og pleural effusion og / eller perikardial. Udviklingen af ødem er mærkbar gennem den daglige vurdering af kropsvægt: jo mere dette øges, desto større ophobning af væsker i de interstitielle rum.
Skumdannelse i urinen er et tegn på proteinuri. Mørk, te-farvet eller coca-cola urin er derimod typisk for nefritisk syndrom, en tilstand, der ligner den forrige, men også karakteriseret ved tab af røde blodlegemer i urin.
Urintabet af proteiner, især immunglobuliner, kan være forbundet med en "øget modtagelighed for infektioner. Patienten kan føle sig svag, astenisk og kun præsentere kakektik i de mest alvorlige tilfælde og nu sjælden.
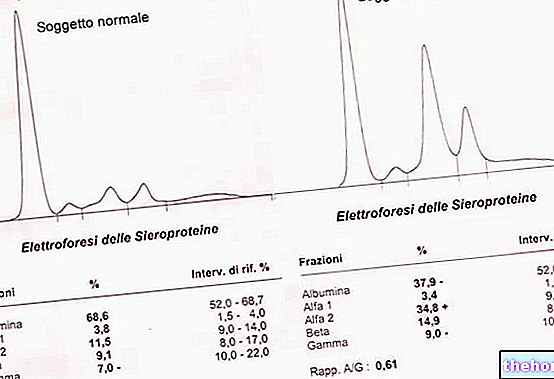
Elektroforese af serumproteiner viser ud over reduktionen af albumin en stigning i α2 globuliner og Β globuliner.

Årsager og klassificering
Afhængigt af dets oprindelse er det nefrotiske syndrom først og fremmest opdelt i primær og sekundær; i det første tilfælde er det udtryk for nyresygdomme, i det andet systemiske sygdomme eller under alle omstændigheder, der involverer andre organer udover nyrerne.
Primære eller primære former for nefrotisk syndrom (diagnosen er histologisk og kræver derfor nyrebiopsi):
- Minimal ændring glomerulopati
- Membranøs glomerulonefritis
- Fokal segmental glomerulosklerose
- Membran-proliferativ glomerulonephritis
Sekundære former for nefrotisk syndrom:
- Metaboliske sygdomme: Diabetes Mellitus; Amyloidose
- Immunsygdomme: Systemisk lupus erythematosus; Schonlein-Henoch purpura, Polyarteritis nodosa, Sjogrens syndrom, Sarcoidose
- Neoplasmer: Leukemier, lymfomer, multipelt myelom; Carcinomer (lunge, mave, tyktarm, bryst, nyre); Melanom
- Nephro-toksicitet: Guldsalte, Penicillamin, Ikke-steroide antiinflammatoriske lægemidler; Litium, heroin
- Allergener: Insektbid; Snake bite; Antitoxin serum
- Smitsomme sygdomme
- Bakteriel: post-infektiøs glomerulonephritis; fra inficeret shunt; bakteriel endokarditis, lue
- Viral: hepatitis B og C, HIV, Epstein-Barr, Herpes zooster
- Protozoer: malaria
- Helminths: schistosomes, filariae
- Eredofamilie: Alport syndrom, Fabrys sygdom
- Andre: Graviditetstoksæmi (præeklampsi); Ondartet hypertension
Hos små børn skyldes nefrotisk syndrom i 90% af tilfældene minimal glomerulonefrit læsion eller fokal og segmentel glomerulosklerose. Denne procentdel falder til 50% hos børn over 10 år.
Hos voksne er nefrotisk syndrom hyppigst forårsaget af membranøs glomerulonefritis efterfulgt af fokal og segmentel glomerulosklerose og minimal ændring af glomerulonefritis i forekomst. Omkring 30% af voksne med nefrotisk syndrom har systemisk sygdom (diabetes mellitus, amyloidose, systemisk lupus erythematosus eller kræft, især i tyktarmen eller lungen).
I pædiatrisk alder er nefrotisk syndrom mere almindeligt blandt mænd, mens forekomsten mellem de to køn i voksenalderen er ensartet.
Hvordan opstår symptomerne og komplikationerne ved nefrotisk syndrom?
Øget vægpermeabilitet af glomerulære kapillærer
↓
Passage af protein i urinen (proteinuri)
↓
Reduktion af plasmaproteiner (Hypoproteinæmi eller hypoprotidæmi eller hypoalbuminæmi)
_______________________|_______________________
|
Reduktion af onkotisk eller kolloid-osmotisk blodtryk
↓
Udseende af massivt ødem + hypovolæmi
↓
Reduktion i renal blodgennemstrømning
↓
Øget reninsekretion med aktivering af renin-angiotensinsystemet og øget frigivelse af aldosteron
↓
salt- og vandretention og forværring af ødem
+ mulig mild hypertension + stigning i glomerulær filtrationshastighed
↓
slid på nefronerne på grund af funktionel overbelastning
|
Øget kompenserende syntese af lipoproteiner i leveren + tab af urin af nogle faktorer, der regulerer lipidmetabolisme
↓
Hyperlipidæmi (øget plasma triglycerid, LDL og VLDL værdier)
↓
Lipiduri (øget koncentration af lipider i urinen)
+ Øget kardiovaskulær risiko med accelereret åreforkalkning
I nærvær af nefrotisk syndrom er hovedproteinet i urinen albumin (selektiv proteinuri); andre plasmaproteiner (ikke-selektiv proteinuri), såsom transferrin, koagulationshæmmere og hormonelle bærere kan imidlertid også være til stede i varierende grad; tabet af disse elementer forklarer de mulige komplikationer af sygdommen (fejlernæring, infektioner, trombose, anæmi, svaghed). For eksempel som reaktion på reduktion af plasmaproteiner producerer leveren en stor mængde fibrinogen. Hvis vi tilføjer dette nyretabet af antithrombin III og andre antikoagulerende faktorer, et billede af hyperkoagulabilitet dukker op, som hyppigt findes ved nefrotisk syndrom. letter i stedet anæmi, mens faldet i IgG og nogle faktorer af Komplement, ligesom Properdin, øger følsomheden over for infektioner. Manglen på globulin, der binder cholecalciferol, fører til en "ændring af metabolismen af D3 -vitamin med reduceret intestinal absorption af calcium og sekundær hyperparathyroidisme.
Terapi
Valget af terapi afhænger naturligvis af den sygdom, som det nefrotiske syndrom er en konsekvens og udtryk for.
Generelt involverer behandlingen administration af vanddrivende medicin, muligvis forbundet med infusion af humant albumin; denne tilgang er rettet mod at reducere ødem. Blandt de lægemidler, der er nyttige til at modvirke proteinuri, er ACE -hæmmere, især angivet i tilfælde af nefrotisk syndrom forbundet med hypertension Eventuelle ændringer i lipidmetabolisme kan korrigeres ved at tage lipidsænkende lægemidler, såsom statiner. Den øgede trombotiske risiko kan korrigeres ved brug af antikoagulantia. Hvis det nefrotiske syndrom er udtryk for inflammatoriske sygdomme eller autoimmun ætiologi, kan patienten drage fordel af immunsuppressive lægemidler (cyclosporin) og steroide antiinflammatoriske lægemidler (kortikosterider).
Dette er forbundet med sengeleje, den globale begrænsning af væskeindtag, indtagelse af en diætfattig og fedtfattig kost og afholdelse af medicin, der kan forværre nyreskaden forbundet med nefrotisk syndrom (kontrastmidler, antibiotika og NSAID'er som f.eks. ibuprofen, naproxen og celecoxib).






.jpg)