
I denne tilstand er de typiske symptomer på åben hypothyroidisme knappe eller fraværende: stigningen i TSH -niveauer formår at holde skjoldbruskkirtelhormonværdierne i det normale område.
Den hyppigste årsag til subklinisk hypothyroidisme er Hashimotos thyroiditis.
Skjoldbruskkirtlen: vigtige punkter
Inden du definerer egenskaberne ved subklinisk hypothyroidisme, er det nødvendigt kort at huske nogle forestillinger vedrørende skjoldbruskkirtlen:
- Skjoldbruskkirtlen er en lille endokrine kirtel, der ligger i den forreste del af halsen, foran og lateralt til strubehovedet og luftrøret. De vigtigste hormoner, den producerer - thyroxin (T4) og triiodothyronin (T3) - styrer metaboliske aktiviteter og er ansvarlige for, at de fleste af kroppens celler fungerer korrekt.
- Mere specifikt signalerer skjoldbruskkirtelhormonerne, hvor hurtigt kroppen skal arbejde, og hvordan den skal bruge mad og kemikalier til at producere energi og udføre sine funktioner korrekt. Ikke kun det: skjoldbruskkirtlen griber ind i vækst- og udviklingsprocesser i mange væv. Og stimulerer cellulære aktiviteter, der især optimerer funktionerne i det kardiovaskulære system og nervesystemet.
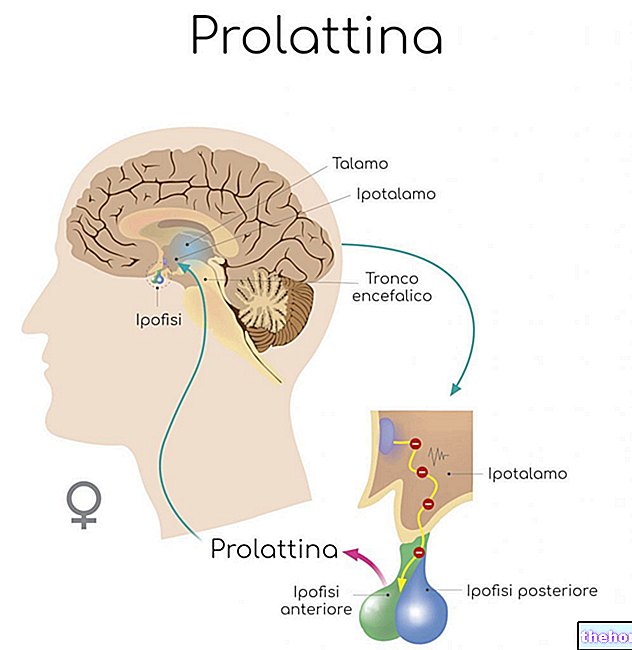
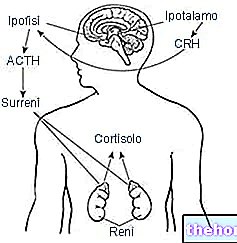
- Skjoldbruskkirtelhormonproduktion aktiveres og deaktiveres via et feedback -system. Blandt de forskellige faktorer, der er involveret i denne mekanisme, er det thyroidea stimulerende hormon (TSH) ansvarligt for at opretholde koncentrationen af skjoldbruskkirtelhormoner stabil i blodbanen.
Jeg er et eksempel:
- Hashimotos thyroiditis (hovedårsag til subklinisk hypothyroidisme);
- Basedow-Graves sygdom.
Andre årsager til subklinisk hypothyroidisme kan være:
- Tidligere akut betændelse;
- Jodmangel (diæt: kost fattig på jod eller rig på fødevarer, kaldet "gozzigeni", som forhindrer dets assimilering; endemisk: langvarig ophold i jodmangelige geografiske områder, især bjergrige og langt fra havet);
- Iatrogen, især:
- Tidligere ablativ terapi med radioaktivt jod;
- Operation af skjoldbruskkirtlen (thyroidektomi);
- Lægemidler (amiodaron, lithium, jodholdige radiologiske kontrastmidler osv.);
- Utilstrækkelig erstatningsterapi;
- Ekstern strålebehandling af hoved og hals (administreres f.eks. I tilfælde af laryngeal carcinom, Hodgkins lymfom, leukæmi, intrakranielle neoplasmer osv.).
Subklinisk hypothyroidisme kan også præsentere sig i en idiopatisk form (dvs. af uidentificerbare årsager).
Hvem er mest udsat
Subklinisk hypothyroidisme er relativt almindelig (prævalens anslås at være mellem 4 og 10% i den generelle befolkning).
Tilstanden påvirker hovedsageligt med stigende alder og hos det kvindelige køn ("kritiske" perioder for skjoldbruskkirtelfunktion er graviditet og overgangsalder).
Subklinisk hypothyroidisme er særlig almindelig hos dem med underliggende Hashimotos thyroiditis.
De emner, der er mest disponeret for at udvikle subklinisk hypothyroidisme, er:
- Downs syndrom patienter;
- Kvinder i postpartumperioden (inden for 6 måneder);
- Overgangsalder kvinder;
- Ældre patienter;
- Patienter med type 1 diabetes mellitus;
- Patienter med hjertesvigt;
- Patienter med en familiehistorie af skjoldbruskkirtelsygdom;
- Patienter med andre autoimmune sygdomme.
Det skal huskes, at subklinisk hypothyroidisme er en tilstand, hvor ændringen af skjoldbruskkirtelfunktionen er mild til moderat. Hvis det negligeres, kan dysfunktionen imidlertid udvikle sig til fuldstændig hypothyroidisme (de cirkulerende niveauer af TSH er forhøjet, og værdierne af skjoldbruskkirtelhormoner er under de normale grænser, derfor er de utilstrækkelige til at opretholde en tilstand af euthyroidisme).
Subklinisk hypothyroidisme: hovedsymptomer
Manifestationer af subklinisk hypothyroidisme kan være subtile eller milde.
Symptomer opstår normalt efter et langt subklinisk forløb og kan omfatte:
- Muskelsvaghed
- Asteni;
- Søvnighed i dagtimerne
- Kold intolerance;
- Koncentrationsbesvær
- Hæshed;
- Tør og ru hud;
- Øjenlåg ødem;
- Tab af hukommelse
- Forstoppelse.
I de fleste tilfælde forbliver subklinisk hypothyroidisme stabil i flere år og kan undertiden aftage.
Risikoen for subklinisk hypothyroidisme for at udvikle sig mod den åbenlyse form er større hos ældre patienter og hos patienter med høje antistof-skjoldbruskkirtelværdier (en parameter, der angiver tilstedeværelsen af autoimmune sygdomme).
Problemer forbundet med subklinisk hypothyroidisme
I de senere år har flere videnskabelige undersøgelser forbundet subklinisk hypothyroidisme med forskellige kliniske tilstande.
Ud over den mulige progression af dysfunktionen op til fuldstændig hypothyroidisme kan der være:
- Forøgelse af niveauet af lavdensitetslipoproteiner;
- Øget kardiovaskulær risiko;
- Kognitiv tilbagegang (hos ældre patienter);
- Angst og depression.
Derudover er patienter med subklinisk hypothyroidisme mere tilbøjelige til at udvikle:
- Hyperkolesterolæmi (stigning i niveauet af totalt kolesterol);
- Aterosklerose;
- Dyslipidæmi;
- Koronararteriesygdom;
- Perifer arteriel sygdom.
Diagnosen subklinisk hypothyroidisme kan stilles baseret på:
- Patientens omhyggelige historie;
- Tilstedeværelse af symptomer og tegn på mild hypofunktion i skjoldbruskkirtlen;
- Måling af serumkoncentrationer af TSH, frit T4 (FT4) og frit T3 (FT3) efter en simpel blodprøve.
Subklinisk hypothyroidisme er karakteriseret ved forhøjede serumniveauer af TSH (thyroidstimulerende hormon) forbundet med normale niveauer af frie skjoldbruskkirtelhormoner (FT3 og FT4) ved to lejligheder med mindst 2-3 måneders mellemrum.
Påvisning af anti-Thyroglobulin-antistoffer (Ab anti-TG) og anti-Thyroperoxidase-antistoffer (Ab anti-TPO) i blodet gør det muligt at etablere den autoimmune ætiologi for subklinisk hypothyroidisme og muligheden for at starte udskiftningsterapi med L-Thyroxine (L- T4).
Skjoldbruskkirtel -ultralyd, scintigrafi og fin nålaspiration er en nyttig afslutning til evaluering af det kliniske tilfælde, da de giver oplysninger om skjoldbruskkirtlens morfologi og funktionelle kapacitet.

Hvilke tests er nødvendige for subklinisk hypothyroidisme?
De blodprøver, der er nyttige til diagnosticering af subklinisk hypothyroidisme, er:
- Dosering af TSH, FT3 og FT4 (fri form af T4);
- Stimulustest med TRH (thyrotropinfrigivende hormon);
- Dosering af anti-thyroperoxidase antistoffer (Ab anti-TPO) og anti-thyroglobulin (Ab anti-TG);
- Total dosering af kolesterol, HDL, LDL og triglycerider.
Ved subklinisk hypothyroidisme findes cirkulerende thyreoideahormonniveauer typisk inden for normale grænser, forbundet med en forhøjet serum TSH-værdi.Doseringen af anti-thyroidea antistoffer giver os mulighed for at angive tilstedeværelsen af antistoffer, der er ansvarlige for den mest almindelige form for hypothyroidisme. Det vil sige, den autoimmune.
Hvad skal jeg gøre, når der opstår høj TSH?
Den første ting at gøre er at gentage TSH -doseringen efter 2 eller 12 uger for at udelukke en "forbigående anomali. Evalueringen af" FT4 er nyttig til at definere tilstanden for subklinisk hypothyroidisme og gør det muligt at evaluere sværhedsgraden.
Subklinisk hypothyroidisme vs forbigående stigning i TSH
TSH -doseringen er de mest følsomme laboratoriedata til diagnose af subklinisk hypothyroidisme. Det skal dog overvejes, at nogle fysiologiske eller patologiske situationer forbigående kan øge udskillelsen af TSH.
Årsagerne til dette fænomen omfatter søvnforstyrrelser, abnormiteter i døgnrytmen (f.eks. Natarbejde), udsættelse for giftige stoffer (pesticider, industrikemikalier osv.), Nogle former for thyroiditis (subakut eller postpartum), antithyroid -lægemidler eller hæmmer udskillelsen af TSH (glukokortikoider, dopamin osv.), større operationer, alvorlige traumer, infektioner og fejlernæring.
baseret på skjoldbruskkirtelhormon (erstatningsterapi med L-thyroxin, L-T4; fx levothyroxin), i første omgang ved lave doser. Formålet med behandlingen er at genoprette en tilstand af euthyroidisme.
Inden L L-thyroxin-substitutionsbehandling fortsættes, bør lægen imidlertid overvåge dysfunktionen inden for en kort periode (ca. 3-6 måneder) og bekræfte TSH-stigningen (det kan skyldes en forbigående abnormitet)).
Hvis L-thyroxin ikke tages (på grund af patientens manglende overholdelse af den terapeutiske protokol) eller ikke er tilstrækkelig, skabes en betingelse for hypothyroidisme. Af denne grund skal patienten med subklinisk hypothyroidisme under indtagelse af lægemidlet gennemgå regelmæssig opfølgning for at kontrollere virkningerne af behandlingen.
Subklinisk hypothyroidisme: skema til overvågning
- Efter den første konstatering af forhøjede TSH og normale skjoldbruskkirtelhormoner udføres doseringen af TSH, FT4 og Anti-Thyroperoxidase antistoffer (Ab anti-TPO) i blodet efter 2-3 måneder.
- Hvis TSH er normal, må du ikke udføre yderligere tests;
- Hvis TSH er høj (dvs. subklinisk hypothyroidisme er vedvarende):
- Udfør en ultralydsundersøgelse af skjoldbruskkirtlen;
- Evaluere skjoldbruskkirtelfunktion hver 6. måned (TSH og FT4); efter 2 år kan denne kontrol blive årlig.
Generelt bør skjoldbruskkirtlens funktion evalueres hos gravide kvinder, hos dem, der udvikler symptomer på hypothyroidisme eller i andre blodkemiske tests.
Behandling af subklinisk hypothyroidisme: ja eller nej?
Selv i dag er behandlingen eller ej af subklinisk hypothyroidisme genstand for kontroverser i de forskellige retningslinjer.
Generelt begynder udskiftning af skjoldbruskkirtelhormon, når TSH -værdier er større end 10 µU / ml. Hvad angår koncentrationer under 10 µU / ml, har den større stimulering af TSH på skjoldbruskkirtlen derimod en tendens til at blive udnyttet, så dette stadig sikrer en normal produktion af skjoldbruskkirtelhormoner. Terapi kan startes for TSH -værdier mellem 4 og 10 µU / ml i tilfælde af kronisk autoimmun thyroiditis eller nodulær skjoldbruskkirtelsygdom.
Den eneste tilstand, hvor behandlingen af subklinisk hypothyroidisme altid er indiceret hos voksne, er graviditet for at undgå dysfunktionens virkninger på drægtighed og fosterudvikling. Behandlingen kan overvejes af lægen i nærvær af kliniske symptomer eller ved tilfælde af sameksisterende hyperlipidæmi og hjertesvigt.






















.jpg)