Aktive ingredienser: Sunitinib
SUTENT 12,5 mg hårde kapsler
SUTENT 25 mg hårde kapsler
SUTENT 37,5 mg hårde kapsler
SUTENT 50 mg hårde kapsler
Indikationer Hvorfor bruges Sutent? Hvad er det for?
Sutent indeholder det aktive stof sunitinib, som er en proteinkinasehæmmer. Det bruges til at behandle kræft ved at forhindre aktiviteten af en bestemt gruppe proteiner, der vides at være involveret i vækst og spredning af kræftceller.
Sutent vil kun blive ordineret til dig af en læge, der har erfaring med brug af kræftmedicin.
Sutent bruges til at behandle voksne med følgende kræftformer:
- Mave -tarm -stromalkræft (GIST), en type kræft i maven og tarmene, i tilfælde hvor imatinib (en anden kræftmedicin) ikke længere virker eller ikke længere kan tages.
- Metastatisk nyrekræft (MRCC), en type nyrekræft, der har spredt sig til andre dele af kroppen.
- Pankreas neuroendokrine tumorer (pNET'er) (tumorer i de hormonproducerende celler i bugspytkirtlen), der skrider frem eller ikke kan resekteres
. Spørg din læge, hvis du ikke er sikker på, hvordan Sutent virker, eller hvorfor denne medicin er ordineret til dig.
Kontraindikationer Når Sutent ikke bør bruges
Tag ikke Sutent:
- Hvis du er allergisk over for sunitinib eller et af de øvrige indholdsstoffer i dette lægemiddel (angivet i afsnit 6).
Forholdsregler ved brug Hvad du skal vide, før du tager Sutent
Fortæl det til din læge, før du tager Sutent:
- Hvis du har forhøjet blodtryk. Sutent kan få dit blodtryk til at stige. Din læge kan kontrollere dit blodtryk, mens du tager Sutent, og det bliver nødvendigt at tage medicin for at sænke dit blodtryk.
- Hvis du har eller har haft blodsygdomme, blødningsproblemer eller blå mærker. Behandling med Sutent kan medføre en øget risiko for blødning, ændringer i antallet af visse blodlegemer, hvis mangel fører til anæmi eller påvirker blodets evne til at størkne. Risikoen for blødning kan være højere, hvis du tager warfarin eller acenocoumarol, medicin, der fortynder blodet for at forhindre blodpropper. Fortæl det til din læge, hvis du oplever blødning, mens du tager Sutent.
- Hvis du har hjerteproblemer. Sutent kan forårsage hjerteproblemer. Fortæl det til din læge, hvis du føler dig meget træt, har åndenød eller har hævede fødder og ankler.
- Hvis du oplever unormale ændringer i hjerterytmen. Sutent kan forårsage ændringer i hjerterytmen. Mens du behandles med Sutent, kan din læge få foretaget et elektrokardiogram for at vurdere omfanget af disse ændringer. Fortæl det til din læge, hvis du føler dig svimmel, besvimer eller får unormale hjerteslag, mens du tager Sutent.
- Hvis du for nylig har haft problemer med blodpropper i venerne og / eller arterierne (typer af blodkar), herunder slagtilfælde, hjerteanfald, emboli eller trombose. Kontakt straks din læge, hvis du oplever symptomer som brysttæthed eller smerter, smerter i arme, ryg, nakke eller kæbe, åndenød, følelsesløshed eller svaghed på den ene side af kroppen, rystende gang, smerter under behandling med Sutent. Hovedpine eller svimmelhed.
- Hvis du har problemer med skjoldbruskkirtlen. Sutent kan forårsage problemer med skjoldbruskkirtlen. Fortæl det til din læge, hvis du lettere bliver træt, mens du tager Sutent, generelt føler dig koldere end andre mennesker, eller din stemme går ned. Skjoldbruskkirtlens funktion bør kontrolleres, før du tager Sutent og regelmæssigt, mens du tager medicinen. Hvis skjoldbruskkirtlen ikke producerer nok skjoldbruskkirtelhormon, kan det være nødvendigt at tage et nyt skjoldbruskkirtelhormon.
- Hvis du har eller har haft problemer med din bugspytkirtel eller galdeblære. Fortæl det til din læge, hvis du får nogle af følgende tegn og symptomer: mave (øvre del af maven) smerter, kvalme, opkastning og feber, der kan skyldes betændelse i bugspytkirtlen eller galdeblæren.
- Hvis du har eller nogensinde har haft leverproblemer. Fortæl det til din læge, hvis du oplever et af følgende tegn og symptomer på leverproblemer under behandling med Sutent: kløe, gulfarvning af hud eller øjne, mørk urin og smerter eller ubehag i det øverste højre område af maven. Din læge bør udføre test. for at kontrollere leverfunktionen før og under behandling med Sutent og efter klinisk hensigtsmæssighed.
- Hvis du har eller har haft nyreproblemer. Lægen vil overvåge nyrernes funktion.
- Hvis du er ved at blive opereret eller har været opereret for nylig. Sutent kan påvirke den måde, dine sår heles på. Generelt skal du stoppe med at bruge Sutent, hvis du er ved at blive opereret. Din læge beslutter, hvornår Sutent -behandlingen skal startes igen.
- Det er tilrådeligt at få foretaget en tandkontrol, inden du starter behandlingen med Sutent.
- hvis du har eller har haft smerter i munden, tænderne og / eller kæben, hævelse eller sår i munden, følelsesløshed eller en følelse af tyngde i kæben eller løsnning af tænder, skal du straks fortælle det til din læge og tandlæge.
- Hvis du er under invasiv tandbehandling eller tandkirurgi, skal du fortælle din læge, at du er i behandling med Sutent, især hvis du også tager intravenøse bisphosphonater eller har taget dem tidligere.Bisphosphonater er medicin, der bruges til at forhindre knoglekomplikationer, der kan have været ordineret til et andet medicinsk problem.
- Hvis du har eller nogensinde har haft lidelser i hud og subkutan væv. 'Gangrenøs pyoderma' (smertefuld sårdannelse i huden) eller 'nekrotiserende fasciitis' (en hurtigt spredt 'hud- / bløddelsinfektion, der kan være dødelig) kan forekomme under behandling med denne medicin. Afbrydelse af behandlingen. Alvorlige hudreaktioner (Stevens-Johnson syndrom, toksisk epidermal nekrolyse, erythema multiforme) er blevet rapporteret ved brug af sunitinib, der oprindeligt optrådte på bagagerummet som rødlige målformede pletter eller cirkulære pletter, ofte med blærer i midten. Reaktionen kan udvikle sig til udbredt blærer eller afskalning af huden og kan være dødelig. Hvis du får udslæt eller et af disse hudsymptomer, skal du straks kontakte en læge.
- Hvis du har eller har haft anfald. Fortæl det til din læge så hurtigt som muligt, hvis du har forhøjet blodtryk, hovedpine, synstab.
- Hvis du har diabetes. Blodsukkerniveauet bør kontrolleres regelmæssigt hos diabetespatienter for at se, om doseringen af diabetesmedicin skal ændres for at minimere risikoen for lavt blodsukker.
Børn og unge
Sutent er ikke indiceret til patienter under 18 år. Sutent er ikke undersøgt hos børn og unge.
Interaktioner Hvilke lægemidler eller fødevarer kan ændre effekten af Sutent
Fortæl det til din læge eller på apoteket, hvis du tager anden medicin eller har brugt det for nylig.
Nogle lægemidler kan ændre niveauerne af Sutent i kroppen. Du skal fortælle det til din læge, hvis du tager medicin, der indeholder følgende aktive stoffer:
- ketoconazol, itraconazol - bruges til behandling af svampeinfektioner
- erythromycin, clarithromycin, rifampicin - bruges til behandling af infektioner
- ritonavir - bruges til behandling af AIDS
- dexamethason - et kortikosteroid, der bruges til flere tilstande
- phenytoin, carbamazepin, phenobarbital - bruges til behandling af epilepsi og andre neurologiske tilstande
- naturlægemidler, der indeholder perikon (Hypericum perforatum) - bruges til behandling af depression og angst
Sutent med mad og drikke
Indtagelse af grapefrugtjuice bør undgås under behandling med Sutent.
Advarsler Det er vigtigt at vide, at:
Graviditet og amning
Fortæl det til din læge, hvis du er gravid eller har mistanke om, at du er gravid.
Sutent bør ikke bruges under graviditet, medmindre det er strengt nødvendigt. Din læge vil diskutere med dig de mulige risici ved Sutent -behandling under graviditet.
Hvis graviditet er mulig, skal du bruge en pålidelig præventionsmetode, mens du bliver behandlet med Sutent.
Fortæl det til din læge, hvis du ammer. Du bør ikke amme, mens du bliver behandlet med Sutent.
Kørsel og brug af maskiner
Hvis du føler dig svimmel eller usædvanligt træt, skal du være særlig forsigtig, når du kører bil eller bruger maskiner.
Dosis, metode og administrationstidspunkt Sådan bruges Sutent: Dosering
Tag altid denne medicin nøjagtigt efter lægens anvisning.
Hvis du er i tvivl, skal du kontakte din læge. Din læge vil ordinere den rigtige dosis til dig, baseret på den kræftform, du skal behandle. Hvis du behandles for GIST eller MRCC, er den sædvanlige dosis 50 mg én gang dagligt, der skal tages i 28 dage (4 uger) efterfulgt af 14 dages (2 uger) hvile (uden medicin) i cyklusser på 6 uger. Hvis du behandles for pNET, er den sædvanlige dosis 37,5 mg en gang dagligt uden hvileperiode. Din læge vil finde ud af, hvilken dosis du har brug for, og hvornår du skal stoppe behandlingen med Sutent. Sutent kan tages med eller uden mad.
Overdosering Hvad skal man gøre, hvis man har taget for meget Sutent
Hvis du tager mere Sutent, end du burde
Hvis du ved et uheld har taget for mange kapsler, skal du straks tale med din læge. Lægehjælp kan være påkrævet
Hvis du har glemt at tage Sutent
Tag ikke en dobbelt dosis for at kompensere for en glemt dosis.
Bivirkninger Hvad er bivirkningerne af Sutent
Ligesom al anden medicin kan denne medicin forårsage bivirkninger, men ikke alle får bivirkninger.
Kontakt straks din læge, hvis du oplever nogen af disse alvorlige bivirkninger (se også Det, du skal vide, før du tager Sutent):
Hjerteproblemer. Fortæl det til din læge, hvis du føler dig meget træt, har åndenød eller har hævede fødder og ankler. Disse kan være symptomer på hjerteproblemer såsom hjertesvigt og hjertemuskelproblemer (kardiomyopati).
Lunge- eller vejrtrækningsproblemer. Fortæl det til din læge, hvis du oplever hoste, brystsmerter, pludselig åndenød eller hoster blod op. Disse kan være symptomer på en lungeemboli, der opstår, når blodpropper rejser til lungerne.
Nyreproblemer. Fortæl det til din læge, hvis du oplever en "ændret hyppighed eller mangel på vandladning, hvilket kan være symptomer på" nyresvigt.
Blødende. Fortæl det straks til din læge, hvis du oplever et af følgende symptomer eller et alvorligt blødningsproblem, mens du tager Sutent: hævet, smertefuld mave (mave); opkastning med blod; mørke, klæbrige afføring; hovedpine eller ændringer i mental status, hoste op af blod eller sputum med blod fra lungerne eller luftvejene.
Ødelæggelse af tumoren, der forårsager tarmperforering Fortæl din læge, hvis du har alvorlige tarmsmerter, feber, kvalme, opkastning, blod i afføring eller ændringer i tarmvaner.
Andre bivirkninger, der kan forekomme med Sutent er:
Meget almindelige bivirkninger (kan forekomme hos mere end 1 ud af 10 personer)
- Reduktion i antallet af blodplader, røde blodlegemer og / eller hvide blodlegemer (f.eks. Neutrofiler).
- Stakåndet
- Højt blodtryk.
- Overdreven træthed, tab af styrke.
- Hævelse forårsaget af væske under huden og omkring øjnene, dybt allergisk udslæt.
- Mundsmerter / irritation, ømhed / betændelse / mundtørhed, smagsforstyrrelser, mavebesvær, kvalme, opkastning, diarré, forstoppelse, mavesmerter / hævelse, tab / nedsat appetit.
- Nedsat aktivitet i skjoldbruskkirtlen (hypothyroidisme).
- Svimmelhed
- Hovedpine.
- Næseblod.
- Rygsmerter, ledsmerter.
- Smerter i arme og ben.
- Gulfarvning af huden / misfarvning af huden, overdreven pigmentering af huden, misfarvning af håret, udslæt på håndfladerne og fodsålerne, udslæt, tør hud.
- Hoste.
- Feber.
- Vanskeligheder med at falde i søvn.
Almindelige bivirkninger (kan forekomme hos 1 til 10 ud af 100 personer)
- Koageldannelse i blodkarrene.
- Utilstrækkelig blodtilførsel til hjertemusklen på grund af obstruktion eller indsnævring af kranspulsårerne.
- Brystsmerter.
- Reduceret mængde blod pumpet af hjertet.
- Væskeretention også omkring lungerne.
- Infektioner.
- Nedsat blodsukkerniveau. Hvis du oplever tegn og symptomer på lavt blodsukker: Fortæl det til din læge hurtigst muligt, hvis du oplever træthed, hjertebanken, svedtendens, sult og bevidsthedstab.
- Tab af protein i urinen, som nogle gange fører til hævelse.
- Influenzasyndrom.
- Unormale blodprøver, herunder lever- og bugspytkirtlenzymniveauer.
- Høje niveauer af urinsyre i blodet.
- Hæmorider, rektal smerte, tandkødsblødning, synkebesvær eller manglende evne til at synke.
- Brændende eller smertefuld fornemmelse i tungen, betændelse i fordøjelseskanalens foring, overskydende gas i maven eller tarmene.
- Vægttab.
- Muskuloskeletale smerter (smerter i muskler og knogler), muskelsvaghed, muskeltræthed, muskelsmerter, muskelspasmer.
- Tørhed i næsen, overbelastning i næsen.
- Overdreven rive.
- Ændringer i hudfølsomhed, tør hud, kløe, skrælning og betændelse i huden, blærer, acne, negle misfarvning, hårtab.
- Unormale fornemmelser i ekstremiteterne.
- Overdreven reduktion / stigning i følsomhed, især for berøring.
- Brændende i maven.
- Dehydrering.
- Rødme i ansigtet.
- Ændring i urinens farve.
- Depression.
- Kuldegysninger.
Ikke almindelige bivirkninger (kan forekomme hos 1 til 10 ud af 1.000 personer)
- Blødtvævsinfektioner, herunder i den anogenitale region, potentielt livstruende.Kontakt straks din læge, hvis du oplever symptomer på infektion omkring et sår i huden, herunder feber, smerter, rødme, hævelse eller dræning af pus eller blod.
- Slag.
- Hjerteanfald forårsaget af en afbrudt eller reduceret blodtilførsel til hjertet.
- Ændringer i hjertets elektriske aktivitet eller ændret hjerterytme.
- Væske omkring hjertet (perikardial effusion).
- Leverinsufficiens.
- Smerter i maven (maven) forårsaget af "betændelse i bugspytkirtlen.
- Ødelæggelse af tumoren forårsager perforering af tarmen.
- Betændelse (hævelse og rødme) i galdeblæren med eller uden tilhørende sten.
- Unormal kommunikationskanal mellem to kropshulrum eller med huden.
- Smerter i munden, tænder og / eller kæbe, hævelse eller irritation i munden, følelsesløshed eller en følelse af tyngde i kæben eller løsnning af tænder. Disse kan være tegn og symptomer på en kæbeknogskade (osteonekrose). Fortæl det straks til din læge og tandlæge, hvis du får nogle af disse tegn og symptomer.
- Overdreven produktion af skjoldbruskkirtelhormoner, hvilket resulterer i øget stofskifte. Problemer med sårheling efter operationen.
- Stigning i et muskelenzym i blodet (kreatinfosfokinase).
- Upassende og overdreven reaktion på allergener.
Sjældne bivirkninger (kan forekomme hos 1 til 10 ud af 10.000 mennesker)
- Alvorlige reaktioner i hud og / eller slimhinder (Stevens-Johnsons syndrom, toksisk epidermal nekrolyse, erythema multiforme).
- Tumor Lysis Syndrome (TLS) - TLS omfatter et sæt metaboliske komplikationer, der kan opstå under kræftbehandling. De er forårsaget af nedbrydningsprodukter fra berørte kræftceller og kan omfatte: kvalme, åndenød, uregelmæssig hjerterytme, muskelkramper, kramper, uklar urin og træthed forbundet med unormale laboratorietestresultater (høje niveauer af kalium, urinsyre og fosforsyre og lave calciumniveauer i blodet), hvilket kan føre til ændringer i nyrefunktionen og akut nyresvigt.
- Unormal nedbrydning af muskler, som kan forårsage nyreproblemer (rabdomyolyse).
- Nedsat hjernefunktion, som kan føre til en række symptomer, såsom hovedpine, forvirring, anfald og synstab (posterior reversibel leukoencephalopathysyndrom).
- Smertefuld sårdannelse i huden (gangrenøs pyodermi).
- Betændelse i leveren (hepatitis).
- Betændelse i skjoldbruskkirtlen.
Indberetning af bivirkninger
Tal med din læge, hvis du får bivirkninger, herunder mulige bivirkninger, som ikke er nævnt i denne indlægsseddel. Du kan også indberette bivirkninger direkte via det nationale rapporteringssystem anført i tillæg V. Ved at rapportere bivirkninger kan du hjælpe med at give mere information om sikkerheden ved dette lægemiddel.
Udløb og opbevaring
- Opbevar denne medicin utilgængeligt for børn.
- Brug ikke dette lægemiddel efter den udløbsdato, der står på kartonen og på etiketten efter "EXP". Udløbsdatoen refererer til den sidste dag i måneden.
- Dette lægemiddel kræver ingen særlige opbevaringsbetingelser.
- Brug ikke denne medicin, hvis du bemærker, at pakningen er beskadiget eller viser tegn på manipulation.
Smid ikke medicin via spildevand eller husholdningsaffald. Spørg din apotek om, hvordan du skal smide medicin, du ikke længere bruger. Dette vil hjælpe med at beskytte miljøet.
Hvad Sutent indeholder
Sutent 12,5 mg hårde kapsler
Den aktive ingrediens er sunitinib. Hver kapsel indeholder sunitinibmalat svarende til 12,5 mg sunitinib.
Øvrige indholdsstoffer er:
- Kapselindhold: mannitol (E421), croscarmellosenatrium, povidon (K-25) og magnesiumstearat.
- Kapselskal: gelatine, rødt jernoxid (E172) og titandioxid (E171).
- Blæk: shellak, propylenglycol, natriumhydroxid, povidon og titandioxid (E171).
Sutent 25 mg hårde kapsler
Den aktive ingrediens er sunitinib. Hver kapsel indeholder sunitinibmalat svarende til 25 mg sunitinib.
Øvrige indholdsstoffer er:
- Kapselindhold: mannitol (E421), croscarmellosenatrium, povidon (K-25) og magnesiumstearat.
- Kapselskal: gelatine, titandioxid (E171), gult jernoxid (E172), rødt jernoxid (E172), sort jernoxid (E172).
- Blæk: shellak, propylenglycol, natriumhydroxid, povidon og titandioxid (E171)
Sutent 37,5 mg hårde kapsler
Den aktive ingrediens er sunitinib. Hver kapsel indeholder sunitinibmalat svarende til 37,5 mg sunitinib.
Øvrige indholdsstoffer er:
- Kapselindhold: mannitol (E421), croscarmellosenatrium, povidon (K-25) og magnesiumstearat.
- Kapselskal: gelatine, titandioxid (E171), gult jernoxid (E172).
- Blæk: shellak, propylenglycol, kaliumhydroxid, sort jernoxid (E172).
Sutent 50 mg hårde kapsler
Den aktive ingrediens er sunitinib. Hver kapsel indeholder sunitinibmalat svarende til 50 mg sunitinib.
Øvrige indholdsstoffer er:
- Kapselindhold: mannitol (E421), croscarmellosenatrium, povidon (K-25) og magnesiumstearat.
- Kapselskal: gelatine, titandioxid (E171), gult jernoxid (E172), rødt jernoxid (E172) og sort jernoxid (E172).
- Blæk: shellak, propylenglycol, natriumhydroxid, povidon og titandioxid (E171).
Beskrivelse af hvordan Sutent ser ud og pakningens indhold
Sutent 12,5 mg fås som hårde gelatinekapsler med en orange hætte og krop, med "Pfizer" med hvidt blæk på hætten og "STN 12,5 mg" på kroppen, der indeholder farvede granulater. Gul-orange.
Sutent 25 mg fås som hårde gelatinekapsler med en karamelhætte og en orange krop med "Pfizer" med hvidt blæk på hætten og "STN 25 mg" på kroppen, der indeholder farvede granulater. Gul-orange.
Sutent 37,5 mg fås som hårde gelatinekapsler med en gul hætte og krop, med "Pfizer" med sort blæk på hætten og "STN 37,5 mg" på kroppen, der indeholder farvede granulater. Gul-orange.
Sutent 50 mg fås som hårde gelatinekapsler med en karamelfarvet hætte og krop, med "Pfizer" med hvidt blæk på hætten og "STN 50 mg" på kroppen, der indeholder gulorange granuler.. Den fås i flasker med 30 kapsler og perforerede enhedsdosisblister, der indeholder 28 x 1 kapsler.
Ikke alle pakningsstørrelser er nødvendigvis markedsført.
Indlægsseddel: AIFA (Italian Medicines Agency). Indhold offentliggjort i januar 2016. De foreliggende oplysninger er muligvis ikke opdaterede.
For at få adgang til den mest opdaterede version er det tilrådeligt at få adgang til webstedet AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttige oplysninger.
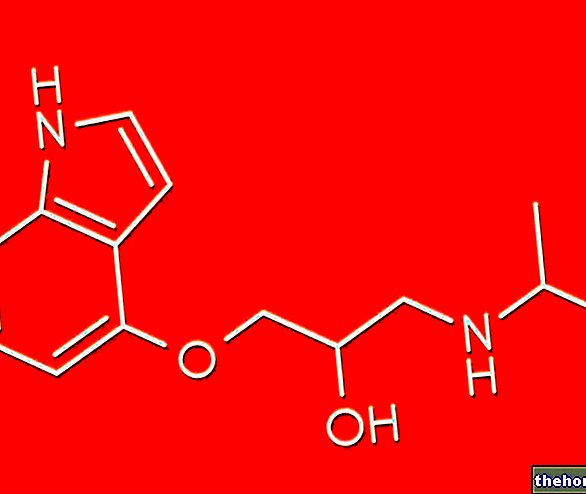
01.0 LÆGEMIDLETS NAVN
SUTENT 12,5 MG Hårde kapsler
02.0 KVALITATIV OG KVANTITATIV SAMMENSÆTNING
Hver kapsel indeholder sunitinibmalat, svarende til 12,5 mg sunitinib.
Den fulde liste over hjælpestoffer findes i afsnit 6.1.
03.0 LÆGEMIDDELFORM
Hård kapsel.
Gelatinkapsler med orange hætte og krop, mærket med hvidt blæk "Pfizer" på hætten, "STN 12,5 mg" på kroppen og indeholdende gulorange granulater.
04.0 KLINISKE OPLYSNINGER
04.1 Terapeutiske indikationer
Stromal tumor i mave -tarmkanalen (GIST)
SUTENT er indiceret til behandling af ikke -resekterbar og / eller metastatisk gastrointestinal stromalkræft (GIST) hos voksne efter svigtende behandling med imatinib på grund af resistens eller intolerance.
Metastatisk nyrecellekarcinom (MRCC)
SUTENT er indiceret til behandling af avanceret / metastatisk nyrecellekarcinom (MRCC) hos voksne.
Pankreas neuroendokrine tumorer (pNET)
SUTENT er indiceret til behandling af veldifferentierede, ikke-resekterbare eller metastatiske pankreasneuroendokrine tumorer (pNET'er) i sygdomsfremgang hos voksne.
Erfaringerne med SUTENT som et førstelinjemedicin er begrænsede (se afsnit 5.1).
04.2 Dosering og indgivelsesmåde
Sunitinib -behandling bør initieres af en læge med erfaring i administration af kræftfremkaldende midler.
Dosering
For GIST og MRCC er den anbefalede dosis SUTENT 50 mg, der skal tages oralt en gang dagligt i 4 på hinanden følgende uger efterfulgt af 2 ugers hvile (skema 4/2) for at gennemføre et fuldt forløb på 6 uger.
For pNET er den anbefalede dosis SUTENT 37,5 mg, der skal tages oralt en gang dagligt, uden en planlagt hvileperiode.
Dosisjustering
Sikkerhed og tolerabilitet
For GIST og MRCC kan dosisændringer foretages i trin på 12,5 mg baseret på individuel patientsikkerhed og tolerabilitet. Den daglige dosis må ikke overstige 75 mg, og den bør heller ikke reduceres til under 25 mg.
For pNET kan dosisændringer foretages i trin på 12,5 mg baseret på individuel patientsikkerhed og tolerabilitet. Den maksimale dosis administreret i fase 3 pNET -undersøgelsen var 50 mg pr. Dag.
Det kan være nødvendigt at afbryde indtagelsen af nogle doser baseret på den enkelte patients sikkerhed og tolerabilitet.
CYP3A4 -hæmmere / inducere
Samtidig administration af sunitinib med potente CYP3A4-inducere, såsom rifampicin, bør undgås (se pkt. 4.4. Og 4.5). Hvis dette ikke er muligt, kan det være nødvendigt at øge dosis sunitinib i trin på 12,5 mg (op til 87,5 mg / dag for GIST og MRCC eller 62,5 mg / dag for pNET) baseret på omhyggelig monitorering af tolerabilitet.
Samtidig administration af sunitinib med potente CYP3A4-hæmmere, såsom ketoconazol, bør undgås (se pkt. 4.4 og 4.5). Hvis dette ikke er muligt, kan det være nødvendigt at reducere dosen sunitinib til en minimumsdosis på 37,5 mg pr. Dag for GIST og MRCC eller 25 mg pr. Dag for pNET, baseret på omhyggelig overvågning af tolerabilitet.
Valget af et alternativt samtidig lægemiddel uden eller minimalt potentiale til at inducere eller hæmme CYP3A4 bør overvejes.
Særlige populationer
Pædiatrisk population
Sikkerheden og effekten af sunitinib hos patienter under 18 år er ikke fastslået.
Ingen data er tilgængelige.
Der er ingen indikation for en specifik brug af sunitinib til børn fra fødsel til 6 år ved behandling af ikke -resekterbar og / eller metastatisk GIST efter svigt i imatinib -behandling på grund af resistens eller intolerance. Der er ingen indikation for en specifik anvendelse af sunitinib i den pædiatriske population til behandling af MRCC og til behandling af veldifferentierede, ikke-resekterbare eller metastatiske pNET'er i sygdomsprogression.
Brug af sunitinib til den pædiatriske population anbefales ikke.
Ældre patienter (≥ 65 år)
Cirka en tredjedel af de patienter, der blev indskrevet i kliniske forsøg, der modtog sunitinib, var 65 år eller ældre. Der blev ikke observeret signifikante forskelle i sikkerhed og effekt mellem yngre og ældre forsøgspersoner.
Nedsat leverfunktion
Ingen initial dosisjustering er påkrævet, når sunitinib administreres til patienter med let eller moderat nedsat leverfunktion (Child-Pugh fase A og B). Anvendelsen af sunitinib til personer med svært nedsat leverfunktion (Child-Pugh-fase C) er ikke undersøgt, derfor anbefales det ikke at anvende det til patienter med nedsat leverfunktion (se pkt. 5.2).
Nedsat nyrefunktion
Ingen initial dosisjustering er nødvendig, når sunitinib administreres til patienter med nedsat nyrefunktion (moderat til svær) eller nyresygdom i slutstadiet (ESRD), der gennemgår hæmodialyse. Efterfølgende dosisjusteringer bør foretages baseret på den enkelte patients sikkerhed og tolerabilitet (se afsnit 5.2).
Indgivelsesmåde
SUTENT er til oral administration. Det kan tages med eller uden mad.
Hvis der ikke tages en dosis, bør der ikke gives en ekstra dosis. Patienten skal tage den sædvanlige foreskrevne dosis dagen efter.
04.3 Kontraindikationer
Overfølsomhed over for det aktive stof eller over for et eller flere af hjælpestofferne anført i pkt.6.1.
04.4 Særlige advarsler og passende forholdsregler ved brug
Samtidig administration med stærke CYP3A4-inducere bør undgås, da det kan reducere plasmakoncentrationen af sunitinib (se pkt. 4.2 og 4.5).
Samtidig administration med potente CYP3A4-hæmmere bør undgås, da det kan øge plasmakoncentrationen af sunitinib (se pkt. 4.2 og 4.5).
Hud- og vævsforstyrrelser
Misfarvning af huden, som kan skyldes farven på det aktive stof (gul), er en meget almindelig bivirkning, der forekommer hos cirka 30% af patienterne.Patienter bør informeres om, at de under behandling med sunitinib kan misfarve håret eller Andre mulige dermatologiske virkninger kan omfatte tørhed, fortykkelse eller revner i huden, blærer eller lejlighedsvis udslæt på håndflader eller fodsåler.
Ovenstående reaktioner var ikke kumulative, var generelt reversible og førte sædvanligvis ikke til afbrydelse af behandlingen. Tilfælde af gangrenøs pyodermi, generelt reversible efter seponering af lægemidlet, er blevet rapporteret Alvorlige hudreaktioner er blevet rapporteret, herunder tilfælde af erythema multiforme ( EM) og tilfælde, der kan tilskrives Stevens-Johnsons syndrom (SJS) og toksisk epidermal nekrolyse (NET), nogle af dem dødelige. Med tegn eller symptomer på SJS, NET eller EM (f.eks. Hududslæt ofte med blærer eller slimhindebetændelser) behandling med sunitinib bør afbrydes. Hvis diagnosen SJS eller NET bekræftes, bør behandlingen ikke genoptages. I nogle tilfælde med mistanke om EM, efter at reaktionen er opløst, har patienter genindført sunitinib -behandling ved lavere doser; nogle af disse patienter modtog også samtidig behandling med kortikosteroider eller antiseptika taminer.
Blødning og blødning forårsaget af tumorer
Hæmoragiske hændelser, nogle med dødelig udgang, herunder gastrointestinale, respiratoriske, urin- og hjerneblødninger er blevet rapporteret efter markedsføring.
Blødningsepisoder forekom hos 18% af patienterne behandlet med sunitinib sammenlignet med 17% af patienterne i placebogruppen i en GIST fase 3. Studie. Patienter med MRCC på sunitinib har aldrig tidligere behandlet med sunitinib rapporteret blødninger i 39% af tilfældene sammenlignet med 11% af patienter behandlet med IFN-α. Sytten (4,5%) patienter på sunitinib sammenlignet med 5 (1,7%) patienter på IFN-α oplevede blødningsepisoder af grad 3 eller højere. 26 procent af patienterne, der fik sunitinib til cytokin-ildfast MRCC, rapporterede blødningsepisoder. Blødningshændelser eksklusive epistaxis forekom hos 21,7% af patienterne behandlet med sunitinib sammenlignet med 9,85% af patienterne i placebogruppen i fase 3 pNET -undersøgelsen. Rutinemæssig evaluering af denne begivenhed bør omfatte et komplet blodtal og en fysisk undersøgelse.
Epistaxis var den mest almindelige bivirkning af hæmoragi efter at have været rapporteret hos cirka halvdelen af patienter med solide tumorer, der rapporterede blødningshændelser. Nogle af disse epistaxis -episoder var alvorlige, men meget sjældent dødelige.
Tumorblødninger, der undertiden er forbundet med tumornekrose, er blevet rapporteret; nogle af disse blødninger var dødelige.
I kliniske forsøg forekom "tumorblødning hos cirka 2% af patienterne med GIST. Disse hændelser kan pludselig forekomme, og i tilfælde af lungekræft kan de forekomme i form af" alvorlig og livstruende hæmoptyse eller som lungeblødning. Tilfælde af lungeblødning, nogle med dødelig udgang, er blevet observeret i kliniske forsøg og er også blevet rapporteret efter markedsføring hos patienter behandlet med sunitinib for MRCC, GIST og lungekræft. SUTENT er ikke godkendt til brug hos patienter med lungekræft.
Patienter i samtidig behandling med antikoagulantia (f.eks.warfarin, acenocoumarol) kan periodisk overvåges med et fuldstændigt blodtal (blodplader), koagulationsfaktorer (PT / INR) og en fysisk undersøgelse.
Gastrointestinale lidelser
Diarré, kvalme / opkastning, mavesmerter, dyspepsi og stomatitis / orale smerter var de hyppigst rapporterede gastrointestinale bivirkninger; Tilfælde af esophagitis er også blevet rapporteret (se pkt.4.8).
Understøttende behandling af gastrointestinale bivirkninger, der kræver behandling, kan omfatte medicin med anti-emetiske, antidiarrheal eller antacida egenskaber.
Alvorlige, undertiden dødelige, gastrointestinale komplikationer, herunder gastrointestinal perforering, er forekommet hos patienter med intra-abdominal malignitet behandlet med sunitinib. I fase 3 GIST -undersøgelsen forekom dødelig gastrointestinal blødning hos 0,98% af patienterne behandlet med placebo.
Forhøjet blodtryk
Hypertension var en meget almindelig bivirkning rapporteret i kliniske undersøgelser. Dosen af sunitinib blev reduceret, eller administrationen midlertidigt suspenderet hos cirka 2,7% af patienterne, hvor hypertension opstod. Hos ingen af disse patienter blev sunitinib stoppet permanent. Alvorlig hypertension (> 200 mmHg systolisk eller 110 mmHg diastolisk) forekom hos 4,7% af patienterne med solide tumorer Hos MRCC og tidligere ubehandlede patienter blev der rapporteret tilfælde af hypertension hos 33, 9% af patienterne på sunitinib sammenlignet med 3,6% af patienterne på IFN-α. Episoder af alvorlig hypertension forekom hos 12% af tidligere ubehandlede patienter i sunitinib-gruppen og hos mindre end 1% af patienterne i IFN-α-gruppen. I fase 3 pNET -undersøgelsen blev der rapporteret hypertension hos 26,5% af patienterne, der tog sunitinib sammenlignet med 4,9% af patienterne i placebogruppen. Episoder med alvorlig hypertension forekom hos patienter med pNET hos 10%. Af patienterne behandlet med sunitinib og 3% af patienter behandlet med placebo. Patienterne skal screenes for hypertension og overvåges hensigtsmæssigt. Midlertidig suspension af behandlingen anbefales til patienter med svær ukontrolleret hypertension med lægemiddelbehandling. Behandlingen kan genoptages, når hypertension er tilstrækkeligt kontrolleret.
Hæmatologiske lidelser
Der blev observeret en absolut reduktion i neutrofiltal i grad 3 og 4 hos henholdsvis 10% og 1,7% af patienterne, der var indskrevet i fase 3 GIST -undersøgelsen, og hos 16% og 1,6% af patienterne inkluderet i undersøgelsen. Fase 3 MRCC og hos 13 % og 2,4% af patienterne inkluderet i fase 3 pNET -undersøgelsen. Reduktion af grad 3 og 4 i trombocyttal blev rapporteret hos henholdsvis 3,7% og 0,4% af patienterne. patienter indskrevet i fase 3 GIST -undersøgelsen, i 8,2% og 1,1% af patienterne inkluderet i fase 3 MRCC -undersøgelsen og i 3,7% og 1,2% af patienterne inkluderet i fase 3 -studiet på pNET'er.
Ovenstående hændelser var ikke kumulative, var generelt reversible og førte normalt ikke til afbrydelse af behandlingen. Ingen af disse hændelser i fase 3-undersøgelserne var dødelige, men sjældne hæmatologiske hændelser er blevet rapporteret i produktets post-marketing fase. Dødelig, herunder blødning forbundet med trombocytopeni og neutropeniske infektioner.
Der er observeret anæmi i både tidlige og sene stadier af sunitinib -behandling; grad 3 og 4 er blevet rapporteret.
Komplette blodtællinger bør udføres i starten af hver behandlingscyklus hos patienter, der får sunitinib.
Hjertepatologier
Kardiovaskulære hændelser, nogle af dem dødelige, herunder hjertesvigt, kardiomyopati, myokardiskæmi og myokardieinfarkt, er blevet rapporteret hos patienter behandlet med sunitinib. Disse data indikerer, at sunitinib øger risikoen for kardiomyopati. Der er ikke identificeret andre specifikke risikofaktorer for sunitinib-induceret kardiomyopati end lægemidlets specifikke effekt hos behandlede patienter Sunitinib bør anvendes med forsigtighed hos patienter i risiko for disse hændelser, eller som tidligere har haft sådanne hændelser.
I kliniske undersøgelser forekom fald i venstre ejendomsfraktion af venstre ventrikel (LVEF) ≥ 20% og under den nedre normale grænse hos cirka 2% af sunitinib-behandlede GIST-patienter, 4% af patienter med MRCC, der var ildfaste for cytokiner behandlet med sunitinib og hos 2 % af placebo-behandlede GIST-patienter. Disse fald i LVEF ser ikke ud til at være progressive og forbedres ofte med fortsat behandling. I undersøgelsen foretaget hos patienter med MRCC og aldrig tidligere behandlet, havde 27% af patienterne behandlet med sunitinib og 15% af dem, der blev behandlet med IFN-α, en LVEF-værdi under den nedre normale grænse. Til to patienter (
Hos patienter med GIST blev der rapporteret episoder med "hjertesvigt", "kongestivt hjertesvigt" eller "venstre ventrikelsvigt" hos 1,2% af patienterne behandlet med sunitinib og hos 1% af patienterne, der blev behandlet med placebo. I det centrale studie i fase 3 på GIST (n = 312), forekom behandlingsrelaterede dødelige hjertereaktioner hos 1% af patienterne i begge undersøgelsesarme (sunitinib og placebo-arm). I et fase 2-studie af patienter med cytokin-ildfast MRCC rapporterede 0,9 % af patienterne behandlingsrelateret dødeligt myokardieinfarkt og i et fase 3-studie af patienter med MRCC og aldrig tidligere behandlet, 0,6 % af patienterne i IFN-α-armen og 0% af patienterne i sunitinib -armen rapporterede fatale hjertehændelser. I fase 3 pNET-undersøgelsen havde en patient (1%), der tog sunitinib, behandlingsrelateret dødelig hjertesvigt. En mulig sammenhæng mellem tyrosinkinase receptor (RTK) hæmning og hjertefunktion er uklar.
Patienter, der har rapporteret hjertehændelser inden for 12 måneder før administration af sunitinib, såsom myokardieinfarkt (herunder alvorlig / ustabil angina), koronar / perifer bypass -operation, symptomatisk CHF, cerebrovaskulær hændelse eller forbigående iskæmisk anfald eller lungeemboli, blev udelukket fra kliniske forsøg med sunitinib. Det vides ikke, om patienter med sådanne samtidige tilstande kan have øget risiko for at udvikle lægemiddelrelateret dysfunktion i venstre ventrikel.
Tæt overvågning af kliniske tegn og symptomer på kongestivt hjertesvigt bør foretages, især hos patienter med kardiale risikofaktorer og / eller med en historie med koronararteriesygdom.
Læger rådes til at afveje denne risiko i forhold til de potentielle fordele ved lægemidlet. Disse patienter bør overvåges nøje for kliniske tegn og symptomer på kongestiv hjertesvigt under behandling med sunitinib. Baseline og periodiske vurderinger af udstødningsfraktion i venstre ventrikel bør også overvejes, når patienten behandles med sunitinib. Hos patienter uden kardiale risikofaktorer bør der stadig overvejes en vurdering af den ventrikulære ejektionsfraktion ved baseline.
Ved tilstedeværelse af kliniske manifestationer af CHF anbefales det at afbryde behandlingen med sunitinib. Administration af Sunitinib bør afbrydes og / eller dosis reduceres hos patienter uden klinisk tegn på kongestiv hjertesvigt, men med et fald i ejekitionsfraktion mellem 20% og 50% fra baseline.
Forlængelse af QT -intervallet
Data fra prækliniske undersøgelser (in vitro Og in vivo), udført med doser, der er højere end dem, der anbefales til mennesker, indikerer, at sunitinib kan hæmme processerne med hjerte -repolarisering (f.eks. forlængelse af QT -intervallet).
Stigninger i QTc -intervallet til mere end 500 msek forekom med en hastighed på 0,5%, og ændringer fra baseline på mere end 60 msek forekom hos 1,1% af 450 patienter med solide tumorer; begge disse parametre anerkendes som potentielt betydelige variationer. Ved koncentrationer svarende til cirka to gange terapeutiske koncentrationer viste det sig, at sunitinib forlængede QTcF -intervallet (korrigeret efter Fredericas formel).
Forlængelse af QT-intervallet blev undersøgt i en undersøgelse, der omfattede 24 patienter i alderen 20-87 år med fremskredne maligniteter.Resultaterne af denne undersøgelse viste, at sunitinib havde en effekt på QTc-intervallet (defineret som placebo-justeret middelændring> 10 msek, med en øvre grænse på 90% CI> 15 msek) ved terapeutisk koncentration (dag 3) ved hjælp af 24-timers baseline-korrektionmetoden og ved koncentrationer over til terapeutiske (dag 9) ved anvendelse af begge korrektionsmetoder ved baseline. Ingen patient rapporterede en QTc -værdi> 500 msek.Selv om der blev observeret en effekt på QTcF-intervallet på dag 3 24 timer efter dosering (dvs. med den forventede terapeutiske plasmakoncentration efter den anbefalede startdosis på 50 mg) med 24-timers baseline-korrektion, er den kliniske betydning af dette fund uklar .
Ved hjælp af omfattende serielle EKG -vurderinger svarende til terapeutiske eksponeringer eller eksponeringer over terapeutisk, blev ingen af patienterne i den evaluerbare eller ITT -population observeret at have en forlængelse af det "alvorlige" QTc -interval (derfor lig med eller større end
Grad 3 i CTCAE version 3.0).
Ved terapeutiske plasmakoncentrationer var den gennemsnitlige maksimale ændring i QTcF -interval (korrigeret med Fredericas formel) fra baseline 9,6 msek (90% CI 15,1 msek.) Ved terapeutiske koncentrationer svarende til cirka to gange de terapeutiske koncentrationer var den maksimale ændring i QTcF -interval fra baseline var 15,4 msek (90% CI 22,4 msek).
Moxifloxacin (400 mg) anvendt som en positiv kontrol udviste en gennemsnitlig maksimal ændring i QTcF -intervallet fra baseline på 5,6 ms. Ingen forsøgspersoner rapporterede en effekt på QTc -intervallet større end grad 2 (CTCAE version 3.0).
QT -intervalforlængelse kan forårsage en øget risiko for ventrikulære arytmier, herunder Torsade de Pointes. Torsade de Pointes er blevet observeret i
Sunitinib bør anvendes med forsigtighed til patienter med tidligere QT-intervalforlængelse, hos patienter behandlet med antiarytmika eller med lægemidler, der kan forlænge QT-intervallet, eller hos patienter med eksisterende relevant hjertesygdom, bradykardi eller abnormiteter. Elektrolytisk. Samtidig administration af sunitinib med potente CYP3A4-hæmmere bør begrænses på grund af den mulige stigning i sunitinib-plasmakoncentrationer (se pkt. 4.2 og 4.5).
Venøse tromboemboliske begivenheder
Behandlingsrelaterede venøse tromboemboliske hændelser blev observeret hos ca. 1,0% af patienterne med solide tumorer behandlet med sunitinib i kliniske undersøgelser, herunder GIST- og MRCC-undersøgelserne.
I en fase 3 GIST -undersøgelse oplevede syv patienter (3%), der fik sunitinib, og ingen patienter i placebogruppen venøse tromboemboliske hændelser; fem af de syv patienter havde grad 3 dyb venetrombose (DVT) og to havde grad 1 eller 2. dyb venetrombose. Fire af disse syv patienter, der blev behandlet for GIST, blev afbrudt efter observation af DVT.
Tretten patienter (3%) behandlet med sunitinib i MRCC fase 3-studiet og aldrig tidligere behandlet og fire patienter (2%) fra de to cytokin-ildfaste MRCC-undersøgelser rapporterede venøse tromboemboliske hændelser. Ni af disse patienter havde venøse tromboemboliske hændelser. " lungeemboli, en med grad 2 og otte med grad 4. Otte af disse patienter havde DVT, en med grad 1, to med grad 2, fire med grad 3 og en med grad 4. Hos en patient med lungeemboli i MRCC -undersøgelsen , ildfast for cytokiner, blev dosis stoppet.
Af de tidligere ubehandlede MRCC-patienter på IFN-α rapporterede seks (2%) venøse tromboemboliske hændelser, en patient (lungeemboli, alle grad 4).
Venøse tromboemboliske hændelser blev rapporteret for 1 (1,2%) patient i sunitinib -armen og 5 (6,1%) patienter i placebo -armen i fase 3 pNET -undersøgelsen. To af disse placebobehandlede forsøgspersoner rapporterede DVT, en grad 2 og en grad 3.
Der blev ikke observeret tilfælde med dødelig udgang i de afgørende undersøgelser af GIST, MRCC og pNET. Tilfælde med fatale følger er blevet observeret efter produktets markedsføring (se respiratoriske hændelser og pkt.4.8).
Arterielle tromboemboliske begivenheder
Tilfælde af arterielle tromboemboliske hændelser (ATE'er), nogle gange dødelige, er blevet rapporteret hos patienter behandlet med sunitinib. De hyppigste hændelser omfattede cerebrovaskulær ulykke, forbigående iskæmisk angreb og cerebral iskæmi. Risikofaktorer forbundet med arterielle tromboemboliske hændelser udover allerede eksisterende malignitet og 65 år eller ældre inkluderede hypertension, diabetes mellitus og tidligere tromboembolisk hændelse.
Åndedrætsbegivenheder
Patienter, der havde 'lungeemboli inden for de foregående 12 måneder, blev udelukket fra kliniske forsøg med sunitinib.
Hos patienter, der modtog sunitinib i de afgørende fase 3 -undersøgelser, blev der observeret lungehændelser (dyspnø, pleural effusion, lungeemboli eller lungeødem) hos cirka 17,8% af patienterne med GIST, hos cirka 26,7% af dem med MRCC og hos 12% af patienter med pNET.
Ca. 22,2% af patienterne med solide tumorer, herunder GIST og MRCC, behandlet med sunitinib i kliniske undersøgelser, rapporterede lungebetændelser.
Tilfælde af lungeemboli blev observeret hos cirka 3,1% af patienterne med GIST og cirka 1,2% af patienterne med MRCC behandlet med sunitinib i fase 3 -undersøgelser (se pkt. 4.4. - Venøse tromboemboliske hændelser). Der blev ikke observeret tilfælde af lungeemboli hos pNET -patienter behandlet med sunitinib i fase 3-undersøgelsen. Sjældne tilfælde med dødelig udgang er blevet observeret efter markedsføringen (se pkt. 4.8).
Skjoldbruskkirtlen dysfunktion
Det anbefales at evaluere skjoldbruskkirtlens funktion ved at måle de grundlæggende laboratorieværdier hos alle patienter. Patienter med allerede eksisterende hypothyroidisme eller hypertyreose bør behandles i overensstemmelse med standard klinisk praksis, før behandling med sunitinib påbegyndes. Under behandling med sunitinib bør der udføres en rutinemæssig kontrol af skjoldbruskkirtelfunktionen hver 3. måned. Derudover bør alle patienter overvåges nøje under behandlingen for mulige tegn og symptomer på skjoldbruskkirtel dysfunktion, og patienter, der udvikler tegn og / eller symptomer, der tyder på skjoldbruskkirtel dysfunktion, bør gennemgå laboratorietest af skjoldbruskkirtelfunktion som klinisk forventet. Patienter, der udvikler skjoldbruskkirtlen dysfunktion, bør behandles i overensstemmelse med standard klinisk praksis.
Der er observeret hypotyreose ved begyndelsen eller slutningen af behandlingen med sunitinib.
Hypothyroidisme blev rapporteret som en bivirkning hos 7 patienter (4%), der fik sunitinib i de to MRCC -undersøgelser udført på cytokin -ildfaste patienter; hos 61 patienter (16%), der modtog sunitinib og hos tre patienter (
Derudover blev forhøjelser i TSH rapporteret hos 4 patienter (2%) behandlet for cytokin-ildfast MRCC. Samlet rapporterede 7% af MRCC-befolkningen kliniske eller laboratoriebevis for behandlingsrelateret hypothyroidisme. Erhvervet hypothyroidisme blev observeret hos 6,2% af patienterne i GIST -undersøgelsen, der tog sunitinib sammenlignet med 1% i placebogruppen. I fase 3 pNET -undersøgelsen blev hypothyroidisme rapporteret hos 6 patienter (7,2%), der modtog sunitinib, og hos en patient (1,2%), der modtog placebo.
Skjoldbruskkirtlens funktion blev prospektivt overvåget i to undersøgelser med brystkræftpatienter; SUTENT er ikke godkendt til behandling af brystkræft. I en undersøgelse blev hypothyroidisme rapporteret hos 15 forsøgspersoner (13,6%) behandlet med sunitinib og hos 3 forsøgspersoner (2,9%) behandlet med standardterapi. Forhøjet blod TSH blev rapporteret hos 1 patient. (0,9%) behandlet med sunitinib og ingen forsøgspersoner behandles med standardterapi. Hypertyreose blev ikke rapporteret hos nogen af de forsøgspersoner, der blev behandlet med sunitinib og blev rapporteret hos 1 forsøgsperson (1,0%), der modtog standardterapi.I den anden undersøgelse blev hypothyroidisme rapporteret hos i alt 31 forsøgspersoner (13%) behandlet med sunitinib og 2 forsøgspersoner (0,8%) behandlet med capecitabin. Forhøjet TSH i blod blev rapporteret hos 12 forsøgspersoner (5,0%) behandlet med sunitinib og ingen forsøgspersoner behandlet med capecitabin. Hyperthyroidisme blev rapporteret hos 4 forsøgspersoner (1,7%) behandlet med sunitinib og ingen forsøgspersoner behandlet med capecitabin. Der blev rapporteret nedsat blod TSH hos 3 forsøgspersoner (1,3%) behandlet med sunitinib og ingen forsøgspersoner behandlet med capecitabin. T4 -stigning blev rapporteret hos 2 forsøgspersoner (0,8%) behandlet med sunitinib og hos 1 patient (0,4%) behandlet med capecitabin. Stigningen i T3 blev rapporteret hos 1 patient (0,8%) behandlet med sunitinib og hos ingen forsøgspersoner behandlet med capecitabin.Alle skjoldbruskkirtlerelaterede hændelser rapporteret var grad 1-2.
Tilfælde af hypertyreose, nogle efterfulgt af hypothyroidisme og tilfælde af thyroiditis er sjældent blevet rapporteret i kliniske forsøg og i produktmarkedsføringsfasen.
Pankreatitis
Stigninger i serumlipase og amylaseaktivitet er blevet observeret hos patienter med flere solide tumorer, der modtager sunitinib. Stigningerne i serumlipaseaktivitet var forbigående og generelt ikke forbundet med tegn og symptomer på pancreatitis hos personer med solide tumorer af forskellige typer.
Pankreatitis blev observeret sjældent (
Tilfælde af alvorlige pancreas -hændelser, nogle med dødelig udgang, er blevet rapporteret.
Hvis der opstår symptomer på pancreatitis, skal behandlingen med sunitinib afbrydes, og patienterne skal få passende understøttende behandling. Der blev ikke rapporteret om behandlingsrelaterede pancreatitishændelser i fase 3 pNET-undersøgelsen.
Levertoksicitet
Levertoksicitet er blevet observeret hos patienter behandlet med sunitinib. Tilfælde af leversvigt, undertiden med dødelig udgang, er blevet observeret ved leverfunktion (alanintransaminase [ALT], aspartattransaminase [ASAT], bilirubinniveauer). Tegn eller symptomer på leversvigt, sunitinib -behandlingen skal afbrydes, og patienterne skal få passende understøttende lægehjælp.
Lever- og galdeforstyrrelser
Behandling med sunitinib kan være forbundet med cholecystitis, herunder alithiasic cholecystitis og enfematematisk cholecystitis. I vigtige kliniske undersøgelser var forekomsten af cholecystitis 0,5%.
Der er rapporteret om tilfælde af cholecystit i post-marketing-miljøet.
Nyrefunktion
Der er rapporteret tilfælde af nedsat nyrefunktion, nyresvigt og / eller akut nyresvigt, i nogle tilfælde med dødelig udgang.
Risikofaktorer forbundet med nedsat nyrefunktion / svigt hos patienter, der modtager sunitinib, omfatter udover allerede eksisterende nyrecellecarcinom: høj alder, diabetes mellitus, allerede eksisterende nedsat nyrefunktion, hjertesvigt, hypertension, sepsis, dehydrering / hypovolæmi og rabdomyolyse.
Sikkerheden ved fortsat behandling med sunitinib hos patienter med moderat til svær proteinuri er ikke systematisk blevet evalueret.
Tilfælde af proteinuri og sjældne tilfælde af nefrotisk syndrom er blevet rapporteret. Urinalyse ved baseline anbefales, og patienter bør monitoreres for mulig udvikling eller forværring af proteinuri.
Sunitinib -behandling bør afbrydes hos patienter med nefrotisk syndrom.
Fistler
Hvis der opstår fisteldannelse, skal behandlingen med sunitinib afbrydes. Der er begrænset information tilgængelig om forlænget behandling med sunitinib hos patienter, der får fistler.
Forringelse af sårhelingsprocessen
Der er rapporteret tilfælde af nedsat sårheling under behandling med sunitinib. Der er ikke udført formelle kliniske undersøgelser af sunitinibs virkning på sårheling. Af forsigtighedshensyn anbefales det, at behandlingen med sunitinib midlertidigt afbrydes hos patienter, der gennemgår en større operation. Klinisk erfaring med hensyn til den tid, der kræves for at genstarte. Terapi efter større operation er begrænset. Derfor skal beslutningen om at genoptage sunitinib -behandling efter større kirurgi baseres på den kliniske vurdering af helbredelse efter operationen.
Osteonekrose af underkæben / maxilla
Tilfælde af osteonekrose i kæben er blevet rapporteret hos patienter behandlet med SUTENT. I de fleste rapporterede tilfælde havde patienter modtaget tidligere eller samtidig behandling med intravenøse bisphosphonater, som osteonekrose i kæben er en identificeret risiko for. Derfor bør der udvises forsigtighed, når SUTENT og intravenøse bisphosphonater administreres samtidigt eller i rækkefølge.
Invasive tandinterventioner er også blevet identificeret som en risikofaktor. En tandundersøgelse og passende forebyggende tandpleje bør overvejes inden behandling med SUTENT. Hvis det er muligt, bør invasive tandinterventioner undgås hos patienter, der tidligere har taget eller tager intravenøse bisphosphonater (se pkt. 4.8).
Overfølsomhed / angioødem
Hvis der opstår ødem på grund af en overfølsomhedsreaktion, skal behandlingen med sunitinib afbrydes og standard medicinsk behandling gives.
Lidelser i nervesystemet
Smagsforstyrrelser
Dysgeusi blev rapporteret hos cirka 28% af patienterne, der fik sunitinib under kliniske forsøg.
Kramper
I kliniske forsøg med sunitinib og efter markedsføring er der set tilfælde af anfald hos personer med eller uden radiologiske tegn på hjernemetastaser. Derudover har der været et begrænset antal rapporter (hovedpine, nedsat opmærksomhed, nedsat mental funktion og synstab, herunder kortikal blindhed, bør kontrolleres med medicinsk behandling, herunder hypertensionskontrol. Det anbefales midlertidig suspension af sunitinib; efter opløsning af begivenheden, kan behandlingen genoptages efter den behandlende læges skøn.
Tumorlysesyndrom (TLS)
Tilfælde af tumorlysesyndrom (TLS), nogle med dødelig udgang, er sjældent blevet observeret i kliniske undersøgelser og er blevet rapporteret efter markedsføring hos patienter behandlet med sunitinib. Risikofaktorer for TLS omfatter høj tumorbyrde, eksisterende kronisk nyresvigt, oliguri, dehydrering, hypotension og sur urin. Disse patienter bør overvåges omhyggeligt og behandles som klinisk indiceret; for disse patienter bør profylaktisk hydrering overvejes.
Infektioner
Tilfælde af alvorlige infektioner, med eller uden neutropeni, herunder nogle tilfælde med dødelig udgang, er blevet rapporteret.
De infektioner, der oftest ses ved behandling med sunitinib, er infektioner, der er typiske for kræftpatienten, såsom luftveje, urinveje, hud og sepsis.
Sjældne, undertiden dødelige, tilfælde af nekrotiserende fasciitis, herunder perineum, er blevet rapporteret. Sunitinib -behandling bør afbrydes hos patienter, der udvikler nekrotiserende fasciitis, og passende behandling indledes straks.
Hypoglykæmi
Der har været rapporter om nedsat blodsukker under behandling med sunitinib, nogle af dem klinisk symptomatiske og kræver hospitalsindlæggelse på grund af bevidsthedstab. I tilfælde af symptomatisk hypoglykæmi bør behandlingen med sunitinib midlertidigt afbrydes. Blodsukkerniveauer bør kontrolleres regelmæssigt hos diabetespatienter for at vurdere, om doseringen af diabetesmedicin skal justeres for at minimere risikoen for hypoglykæmi.
04.5 Interaktioner med andre lægemidler og andre former for interaktion
Interaktionsundersøgelser er kun blevet udført hos voksne.
Medicin, der kan at øge plasmakoncentrationer af sunitinib
Hos raske frivillige resulterede samtidig administration af en enkelt dosis sunitinib med ketoconazol, en stærk CYP3A4-hæmmer, i en stigning i den kombinerede [sunitinib + primære metabolit] Cmax og AUC0-∞ med henholdsvis 49% og 51%.
Administration af sunitinib med stærke CYP3A4 -hæmmere (f.eks. Ritonavir , itraconazol, erythromycin, clarithromycin, grapefrugtjuice) kan øge koncentrationen af sunitinib.
Kombination med CYP3A4 -hæmmere bør derfor undgås, eller et alternativt lægemiddel uden eller minimalt potentiale for at hæmme CYP3A4 bør overvejes.
Hvis dette ikke er muligt, skal dosis af SUTENT muligvis reduceres til et minimum på 37,5 mg / dag for GIST og MRCC eller 25 mg / dag for pNET, baseret på omhyggelig overvågning af tolerabilitet (se afsnit 4.2).
Medicin, der kan reducere plasmakoncentrationer af sunitinib
Hos raske frivillige resulterede samtidig administration af en enkelt dosis sunitinib og CYP3A4-inducer rifampicin i en reduktion af den kombinerede [sunitinib + primære metabolit] Cmax og AUC0-∞ med henholdsvis 23% og 46%.
Administration af sunitinib med stærke CYP3A4 -inducere (f.eks. Dexamethason, phenytoin, carbamazepin, rifampicin, phenobarbital eller naturlægemidler, der indeholder johannesurt /Hypericum perforatum) kan reducere sunitinib -koncentrationer. Associeringen med inducere af CYP3A4 bør derfor undgås, eller et alternativt lægemiddel uden eller minimalt potentiale for at inducere CYP3A4 bør overvejes.Hvis dette ikke er muligt, kan dosis af SUTENT øges i trin på 12, 5 mg (op til 87,5 mg / dag for GIST og MRCC eller 62,5 mg / dag for pNET) baseret på omhyggelig overvågning af tolerabilitet (se afsnit 4.2).
04.6 Graviditet og amning
Graviditet
Der er ikke udført undersøgelser af gravide kvinder, der får sunitinib. Dyrestudier har vist reproduktionstoksicitet, herunder fostermisdannelser (se pkt. 5.3).
SUTENT bør ikke anvendes under graviditet eller til kvinder, der ikke anvender effektive præventionsmidler, medmindre de potentielle fordele begrunder den potentielle risiko for fosteret. Hvis SUTENT bruges under graviditet, eller hvis patienten bliver gravid under behandling med SUTENT, skal patienten informeres om de potentielle risici for fosteret.
Kvinder i den fertile alder bør rådes til at bruge effektiv prævention og undgå at blive gravid, når de behandles med SUTENT.
Fodringstid
Sunitinib og / eller dets metabolitter udskilles i rottemælk. Det vides ikke, om sunitinib eller dets vigtigste aktive metabolit udskilles i modermælk. Da de aktive stoffer generelt udskilles i modermælk og overvejer de mulige alvorlige bivirkninger hos ammende spædbørn, bør kvinder ikke amme under behandling med SUTENT.
Fertilitet
Prækliniske data tyder på, at fertiliteten hos mænd og kvinder kan blive nedsat ved behandling med sunitinib (se pkt. 5.3).
04.7 Virkninger på evnen til at føre motorkøretøj og betjene maskiner
Der er ikke udført undersøgelser af virkningerne på evnen til at føre motorkøretøj eller betjene maskiner.Patienter bør informeres om mulig forekomst af svimmelhed under behandling med sunitinib.
04.8 Bivirkninger
Resumé af sikkerhedsprofilen
De mest alvorlige behandlingsrelaterede bivirkninger ved sunitinib, nogle dødelige, er nyresvigt, hjertesvigt, lungeemboli, gastrointestinal perforering og blødninger (f.eks. Respiratoriske, gastrointestinale, tumorrelaterede, urin- og hjerneblødninger).
De mest almindelige bivirkninger af enhver klasse (rapporteret af patienter i afgørende kliniske forsøg med RCC, GIST og pNET) omfattede nedsat appetit, smagsforstyrrelser, hypertension, træthed, gastrointestinale forstyrrelser (f.eks. Diarré, kvalme, stomatitis, dyspepsi og opkastning), misfarvning af huden og palmar-plantar erythrodysæstesi syndrom. Disse symptomer kan blive mindre ved fortsat behandling. Hypothyroidisme kan opstå under behandlingen. Hæmatologiske lidelser (f.eks. Neutropeni, trombocytopeni og anæmi) var blandt de mest almindelige bivirkninger.
Andre dødelige bivirkninger end dem, der er anført i pkt. 4.4. eller i afsnit 4.8 og anses for muligvis relateret til sunitinib omfatter multiple organsvigt, spredt intravaskulær koagulation, peritoneal blødning, binyreinsufficiens, pneumothorax, chok og pludselig død.
Tabel over bivirkninger
Bivirkninger rapporteret af patienter med GIST, MRCC og pNET i et samlet datasæt af 7115 patienter er anført nedenfor og kategoriseret efter systemorganklasse, frekvens og sværhedsgrad (NCI-CTCAE). Bivirkninger efter markedsføring, der er identificeret i kliniske undersøgelser, rapporteres også. Inden for hver frekvensklasse rapporteres bivirkninger efter faldende sværhedsgrad.
Frekvenser defineres som følger: meget almindelig (≥1 / 10), almindelig (≥1 / 100a
Tabel 1 - Bivirkninger rapporteret i kliniske undersøgelser
Følgende udtryk er blevet grupperet:
en nasopharyngitis og oral herpes
b Bronkitis, infektion i nedre luftveje, lungebetændelse og luftvejsinfektion
c Abscess, lem abscess, anal abscess, tandkødsabces, leverabces, bugspytkirtelabscess, perineal abscess, perirectal abscess, rectal abscess, subkutan abscess og dental abscess
d Esophageal candidiasis og oral candidiasis
og cellulitis og hudinfektion
f Sepsis og septisk shock
g Abdominal abscess, abdominal sepsis, diverticulitis og osteomyelitis
h Nedsat appetit og anoreksi
i Dysgeusi, ageusi og smagsændring
j Akut koronarsyndrom, angina pectoris, ustabil angina, koronararterieloklusion, myokardiskæmi
k Reduktion / anomali i udstødningsfraktionen
l Akut myokardieinfarkt, myokardieinfarkt, stille myokardieinfarkt
m Orofaryngeal og pharyngolaryngeal smerte
n Stomatitis og aphthous stomatitis
o Mavesmerter, nedre og øvre mavesmerter
p Mave -tarm- og tarmperforering
q Cholecystit og alithic cholecystitis
r Gul hud, misfarvning af huden og pigmentforstyrrelser
s Psoriasiform dermatitis, eksfolierende udslæt, udslæt, erytematøst udslæt, follikulært udslæt, generaliseret udslæt, makulaudslæt, makulopapulært udslæt, papulært udslæt og pruritisk udslæt
t Hudreaktion og hudpatologi
u Neglepatologi og misfarvning af negle
v Træthed og asteni
w Ansigtsødem, ødem og perifert ødem
x Amylase og øget amylase
* Inkluderer dødelige begivenheder
Beskrivelse af identificerede bivirkninger
Infektioner og angreb: Tilfælde af alvorlige infektioner (med eller uden neutropeni), herunder tilfælde med dødelig udgang, er blevet rapporteret. Der er rapporteret tilfælde af nekrotiserende fasciitis, nogle gange dødelig, som også kan påvirke perineumområdet (se også pkt. 4.4).
Lidelser i blod og lymfesystem: Der er rapporteret tilfælde af trombotisk mikroangiopati. I disse tilfælde anbefales midlertidig suspension af SUTENT; efter afslutning af disse hændelser kan behandlingen genstartes efter den behandlende læges skøn.
Immunsystemet lidelser: Overfølsomhedsreaktioner, herunder angioødem, er blevet rapporteret.
Nervesystemet lidelser: Få tilfælde, nogle dødelige, af forsøgspersoner med anfald og radiologiske tegn på reversibelt posterior leukoencephalopathysyndrom (RPLS) er blevet rapporteret (se også pkt. 4.4).
Metabolisme og ernæringsforstyrrelser: En højere forekomst af hypoglykæmiske hændelser er blevet rapporteret hos patienter med pNET sammenlignet med patienter med MRCC og GIST. Mange af de bivirkninger, der blev observeret i kliniske forsøg, blev imidlertid ikke anset for at være relateret til studiebehandling.
Lever og galdeveje: Leverdysfunktion er blevet rapporteret og kan omfatte abnormiteter i leverfunktionstest, hepatitis eller leversvigt.
Hud og subkutan væv: Tilfælde af gangrenøs pyodermi, generelt reversible efter seponering af behandlingen, er blevet rapporteret (se også pkt.4.4).
Muskuloskeletale og bindevævssygdomme: Tilfælde af myopati og / eller rabdomyolyse, nogle forbundet med akut nyresvigt, er blevet rapporteret. Patienter, der viser tegn eller symptomer på muskeltoksicitet, bør behandles i overensstemmelse med standard medicinsk praksis.
Tilfælde af fisteldannelse, undertiden forbundet med tumornekrose og regression, i nogle tilfælde med dødelig udgang, er blevet rapporteret.
Tilfælde af osteonekrose i kæben er blevet rapporteret hos patienter behandlet med SUTENT, hvoraf mange forekom hos patienter, der havde anerkendt risikofaktorer for osteonekrose i kæben, især eksponering for intravenøse bisphosphonater og / eller tandsygdomme, der krævede invasive tandinterventioner (se også afsnit 4.4).
Indberetning af formodede bivirkninger
Rapportering af formodede bivirkninger, der opstår efter godkendelse af lægemidlet, er vigtig, da det muliggør kontinuerlig overvågning af lægemidlets fordel / risiko -balance.Professionelle sundhedspersoner anmodes om at rapportere alle formodede bivirkninger via det nationale rapporteringssystem. I "bilag V .
04.9 Overdosering
Der er ingen specifik modgift mod overdosering med sunitinib, og behandlingen af overdosering bør omfatte generelle understøttende foranstaltninger. i disse tilfælde var de bivirkninger, der opstod, i overensstemmelse med sunitinibs kendte sikkerhedsprofil.
05.0 FARMAKOLOGISKE EGENSKABER
05.1 Farmakodynamiske egenskaber
Farmakoterapeutisk gruppe: antineoplastiske midler, proteinkinasehæmmere.
ATC -kode: LO1XE04.
Handlingsmekanisme
Sunitinib hæmmer multiple tyrosinkinase (RTK) receptorer, der er involveret i tumorvækst, tumor neoangiogenese og kræftmetastatisk progression. Sunitinib er blevet identificeret som en hæmmer af trombocytafledte vækstfaktorreceptorer (PDGFRα og PDGFRβ), vaskulære endotelvækstfaktorreceptorer (VEGFR1, VEGFR2 og VEGFR3), stamcellefaktorreceptor (KIT), FLT3 tyrosinkinase-receptor (Fms-lignende tyrosinkinase 3), CSF-1R-receptoren (kolonistimulerende faktor-receptor (CSF-1R)) og den glial-afledte neutrofiske faktorreceptor (RET). Hovedmetabolitten viser en styrke, der kan sammenlignes med sunitinibs virkning i biokemiske og cellulære test.
Klinisk effekt og sikkerhed
Sikkerheden og den kliniske effekt af sunitinib blev undersøgt i behandlingen af patienter med GIST, der var resistente over for imatinib (dvs. de patienter, der havde udviklet sig under eller efter behandling med imatinib) eller intolerante over for imatinib (dvs. dem, der havde betydelig toksicitet under behandling med imatinib som forhindrede fortsættelse af behandlingen), i behandlingen af patienter med MRCC og i behandlingen af patienter med inoperabelt pNET.
Effekten er baseret på tid til tumorprogression og stigning i overlevelse hos patienter med GIST, progressionsfri overlevelse og objektiv responsrate hos tidligere ubehandlede MRCC- og MRCC-patienter, der er ildfaste til behandling med henholdsvis MRCC. Cytokiner og på progressionsfri overlevelse for patienter med pNET.
Stromale tumorer i mave -tarmkanalen (GIST)
Et indledende åbent eskalerende studie blev udført hos patienter med GIST efter imatinib-svigt (median maksimal daglig dosis 800 mg) på grund af resistens eller intolerance. 97 patienter med forskellige doser og doseringsregimer blev registreret; 55 patienter blev behandlet med SUTENT 50 mg i henhold til det anbefalede 4-ugers lægemiddel og to-ugers lægemiddelabstinensplan (skema 4/2).
I denne undersøgelse var median Time To Progression TTP 34,0 uger (95% CI = 22,0-46,0 uger).
En randomiseret, dobbeltblind, placebokontrolleret fase 3-undersøgelse af sunitinib blev udført hos patienter med GIST, som var intolerante eller havde sygdomsprogression under eller efter behandling med imatinib (median maksimal daglig dosis 800 mg). I denne undersøgelse blev 312 patienter (2: 1) randomiseret til at blive behandlet med 50 mg sunitinib eller placebo, oralt en gang dagligt i henhold til 4/2 skemaet indtil sygdomsprogression eller tilbagetrækning fra undersøgelsen af en "anden årsag (207 patienter modtog sunitinib og 105 placebo).
Undersøgelsens primære effekt-endepunkt var TTP, defineret som tiden fra randomisering til første dokumentation af objektiv tumorprogression På tidspunktet for den præ-specificerede interimanalyse var median TTP med sunitinib 28,9 uger (95% CI = 21,3-34,1 uger ) når den blev vurderet af efterforskeren og 27,3 uger (95% CI = 16,0-32,1 uger), når den blev vurderet af det uafhængige revisionsudvalg og var statistisk bedre end den 5,1-ugers TTP opnået med placebo (95% CI = 4,4-10,1 uger, s
Uafhængigt revisionsudvalg. Forskellen i samlet overlevelse var statistisk til fordel for sunitinib [fareforhold: 0,491 95% (CI 0,290-0,831)]; risikoen for død var 2 gange højere hos patienter i placebo -armen end hos dem i sunitinib -armen.
Efter den foreløbige effekt- og sikkerhedsanalyse blev undersøgelsen på anbefaling af den uafhængige DSMB blindet, og patienter i placebo-armen blev tilbudt at skifte til åben sunitinib-behandling.
I alt 255 patienter blev behandlet med sunitinib i undersøgelsens åbne behandlingsfase, herunder 99 patienter, der oprindeligt blev behandlet med placebo.
Analysen af de primære og sekundære endepunkter i undersøgelsens åbne fase bekræftede de opnåede resultater på tidspunktet for interimsanalysen, som vist i nedenstående tabel.
Tabel 2 - Resumé af effekt -slutpunkter (ITT -population)
Median samlet overlevelse (OS) i ITT -populationen var 72,7 uger og 64,9 uger (HR 0,876, 95% CI 0,679 - 1,129, p = 0,306) i henholdsvis sunitinib -behandlingsarmen og placebo -armen. I denne analyse omfattede placebo-armen de patienter, der blev randomiseret til placebo og efterfølgende skiftede til åben sunitinib-behandling.
Metastatisk nyrecellekarcinom (MRCC) hos tidligere ubehandlede patienter
En randomiseret, multicenter, international fase 3-undersøgelse blev gennemført for at evaluere sunitinibs effekt og sikkerhed sammenlignet med interferon IFN-α hos tidligere ubehandlede MRCC-patienter. Syv hundrede og halvtreds patienter blev randomiseret 1: 1 til behandlingsarmene; modtog sunitinib-behandling i Hver cyklus består af 4 uger med 50 mg om dagen oralt efterfulgt af 2 uger uden at tage lægemidlet (skema 4/2) eller med IFN-α administreret oralt subkutant i en dosis på 3 millioner enheder (MU ) den første uge, 6 MU den anden uge og fra den tredje uge og fremefter i en dosis på 9 MU i henhold til en behandling på 3 ikke-på hinanden følgende dage hver uge.
Den gennemsnitlige varighed af behandlingen var 11,1 måneder (interval: 0,4 - 46,1) for sunitinib -behandling og 4,1 måneder (interval 0,1 - 45,6) for IFN -α -behandling. Behandlingsrelaterede alvorlige bivirkninger (TRSAE'er) blev rapporteret hos 23,7% af patienterne, der fik sunitinib og 6,9% af patienterne, der fik IFN-α. Afbrydelsesgraden på grund af bivirkninger var imidlertid 20% for sunitinib og 23% for IFN-α. Afbrydelse af behandlingen forekom hos 202 patienter (54%) i sunitinib-gruppen og 141 patienter (39%) i IFN-α-gruppen.
Dosisreduktioner forekom hos 194 patienter (52%) behandlet med sunitinib og 98 patienter (27%) behandlet med IFN-α. Patienterne blev behandlet indtil sygdomsprogression eller studietilbagekaldelse. Det primære effektmål var progressionsfri overlevelse (PFS).
En planlagt midlertidig analyse viste en statistisk signifikant fordel for SUTENT i forhold til IFN-α. I denne undersøgelse var median PFS for sunitinib-gruppen 47,3 uger sammenlignet med 22,0 uger for IFN-a-gruppen; hazard ratio var 0,415 (95% CI: 0,320-0,539, p-værdi
Sunitinib-behandling var forbundet med længere overlevelse end IFN-α-behandling. Median samlet overlevelse var 114,6 uger for sunitinib -armen (95% CI: 100,1 - 142,9 uger) og 94,9 uger for IFN -α -armen (95% CI: 77,7 - 117,0 uger) med en fareforhold 0,821 (95% CI: 0,673-1,001; p = 0,0510 baseret på den ikke-stratificerede log-rank test).
Progressionsfri overlevelse (PFS) og total overlevelse (OS), observeret i intentionen om at behandle (ITT) befolkning og bestemt ved radiologisk laboratorievurdering, er opsummeret i følgende tabeller:
Resumé af effekt -endepunkter (ITT -population)
Cytokin-ildfast metastatisk nyrecellekarcinom (MRCC)
Et fase 2-studie blev udført med SUTENT hos patienter, der var ildfaste i forhold til tidligere cytokinbehandling behandlet med interleukin-2 eller IFN-α. 33 patienter modtog en oral startdosis på 50 mg sunitinib en gang dagligt i 4 på hinanden følgende uger efterfulgt af en 2-ugers hvileperiode for at fuldføre et fuldt 6-ugers kursus (behandlingsplan 4 /2). Det primære effekt -endepunkt var den objektive responsrate (Objektiv
Svarprocent (ORR)) i henhold til RECIST -kriterierne (Svarevalueringskriterier i solide tumorer).
I denne undersøgelse var den objektive responsrate 36,5% (95% CI 24,7% -49,6%), og median tid til progression (TTP) var 37,7 uger (95% CI 24,0-46,4 uger).
En åben, enkeltarmet, multicenter, bekræftende undersøgelse for at evaluere sunitinibs effekt og sikkerhed blev udført hos patienter med MRCC, der var ildfaste i forhold til tidligere cytokinbehandling. Hundrede og seks patienter modtog mindst en dosis på 50 sunitinib mg i rammerne for 4/2 ordningen.
Det primære effekt -endepunkt for denne undersøgelse var frekvensen af ORR. Sekundære endepunkter inkluderede TTP, varighed af respons (DR) og samlet overlevelse (OS).
I denne undersøgelse var ORR 35,8% (95% CI 26,8% -47,5%). DR og median OS var endnu ikke nået.
Pankreas neuroendokrine tumorer (pNET)
Et åbent, multicenter, fase 2-understøttende studie evaluerede effekten og sikkerheden af sunitinib monoterapi ved 50 mg daglige doser efter en 4/2 tidsplan [4 ugers behandling, 2 uger fri] hos patienter med inoperable pNET I en kohorte på 66 patienter med bugspytkirtelcellekræft, det primære responsendepunkt var 17%.
Der blev udført en central fase 3, multicenter, international, randomiseret, dobbeltblind, placebokontrolleret undersøgelse af sunitinib monoterapi hos patienter med inoperabelt pNET.
Patienter, der skulle have haft dokumenteret RECIST-baseret sygdomsprogression inden for de foregående 12 måneder, blev randomiseret (1: 1) til at modtage 37,5 mg sunitinib én gang dagligt uden en planlagt seponeringsperiode (n = 86) eller placebo (n = 85) .
Det primære endepunkt var vurderingen af progressionsfri overlevelse (PFS) hos patienter, der tog sunitinib versus dem, der fik placebo. Andre endepunkter var OS, procentdel af ORR, patientrapporterede resultater) og sikkerhed.
Set fra et demografisk synspunkt var grupperne af patienter, der blev behandlet med sunitinib og placebo, sammenlignelige.Desuden havde 49% af sunitinib-behandlede patienter og 52% af patienterne, der fik placebo, tumorer, der ikke fungerede, og 92% af patienterne i begge arme havde levermetastaser. Undersøgelsen tillod brug af somatostatinanaloger. 66% af patienterne behandlet med sunitinib og 72% af patienterne behandlet med placebo blev tidligere behandlet med systemisk terapi. Desuden var 24% af patienterne i sunitinib -gruppen og 22% af patienterne i placebo gruppe modtog somatostatinanaloger. En klinisk betydningsfuld fordel ved sunitinib PFS sammenlignet med placebo blev observeret ved undersøgelsens vurdering. Median PFS var 11,4 måneder i sunitinib -armen sammenlignet med 5, 5 måneder i placebo -armen [fareforhold: 0,418 (95% CI 0,263 , 0,662), p-værdi = 0,0001]; lignende resultater blev set, når vurderinger af tumorrespons baseret på anvendelse af RECIST til målinger af tumoren udført af efterforskerne blev brugt til at bestemme sygdomsprogression som vist i tabel 3. A fareforhold til fordel for sunitinib blev observeret i alle undergrupper vurderet for baseline -karakteristika, herunder analyse efter antal tidligere systemiske behandlinger. I alt 29 patienter i sunitinib -armen og 24 i placebogruppen havde ikke modtaget nogen tidligere systemiske behandlinger; hos disse patienter var der "fareforhold for PFS var det 0,365 (95% CI 0,156, 0,857), p = 0,0156.
På samme måde blandt de 57 patienter i sunitinib -armen (inklusive 28 med 1 tidligere systemisk behandling og 29 med 2 eller flere systemiske behandlinger) og 61 patienter i placebo -armen (herunder 25 med 1 tidligere systemisk behandling og 36 med 2 eller flere systemiske behandlinger ) l "fareforhold for PFS var det 0,456 (95% CI 0,264, 0,787), p = 0,0036.
En sensitivitetsanalyse af PFS blev udført, da PFS var baseret på undersøgelsesmålinger af tumoren, og når alle forsøgspersoner, der blev censureret af andre årsager end afslutning af undersøgelsen, blev anset for at være PFS -hændelser. Denne analyse gav et konservativt skøn over effekten af sunitinib -behandling og bekræftede den primære analyse, der demonstrerede en "fareforhold 0,507 (95% CI 0,350, 0,733), p = 0,000193. Det centrale studie i pancreas NET blev afbrudt for tidligt på baggrund af anbefaling fra en uafhængig lægemiddelvurderingskomité, og det primære endepunkt var baseret på undersøgelsesvurdering: begge forhold kan have påvirket estimatet af behandlingseffekten.
For at udelukke bias i efterforskernes vurdering af PFS blev der foretaget en uafhængig, blindet central gennemgang af diagnostisk billeddannelse; denne gennemgang understøttede undersøgelsesvurderingen, som vist i tabel 3.
Tabel 3 - Effektresultater fra fase 3 pNET -undersøgelsen
CI = konfidensinterval, HR = Hazard ratio, NA = Ikke relevant, NR = ikke nået
en 2-sidet log-rank ikke-stratificeret test
b Fishers eksakte test
Det samlede overlevelsestal var ikke modent, da analysen blev udført. Der var 9 dødsfald i sunitinib -armen og 21 dødsfald i placebo -armen. Der blev observeret en statistisk signifikant forskel i den sunde responsrate for sunitinib sammenlignet med placebo.
I tilfælde af sygdomsprogression blev patienter informeret om den behandling, de modtog, og patienter, der tog placebo, blev tilbudt muligheden for at blive indskrevet i et andet åbent forlængelsesstudie med sunitinib. På grund af undersøgelsens tidlige lukning blev de resterende patienter informeret om den behandling, de modtog, og de blev tilbudt adgang til et åbent forlængelsesstudie med sunitinib.I alt 59 patienter i placebo-armen blev behandlet med sunitinib i undersøgelsen. af forlængelse.
Resultaterne af spørgeskemaet om livskvalitet i Den Europæiske Organisation for Forskning og Behandling af Kræft (EORTC QLQ-C30) viste, at den generelle sundhedsrelaterede livskvalitet og de fem funktionelle områder (fysisk, rolle, kognitiv, følelsesmæssig og social) blev konserveret hos patienter, der fik sunitinib, sammenlignet med dem, der fik placebo, med få symptomatiske bivirkninger.
Pædiatrisk population
Det Europæiske Lægemiddelagentur har udsat forpligtelsen til at indsende resultaterne af undersøgelser med SUTENT i en eller flere undergrupper af den pædiatriske population til behandling af GIST (se afsnit 4.2 for information om pædiatrisk brug).
Det Europæiske Lægemiddelagentur har frafaldet forpligtelsen til at indsende resultaterne af undersøgelser med SUTENT i alle undergrupper af den pædiatriske population til behandling af nyre- og nyre -bækkenkarcinomer (med udelukkelse af nefroblastom, nefroblastomatose, sarkomklar celle, mesoblastisk nefrom, renal medullær karcinom og rhabdoid tumor i nyrerne) (se pkt.4.2 for information om pædiatrisk brug).
Det Europæiske Lægemiddelagentur har frafaldet forpligtelsen til at indsende resultaterne af undersøgelser med SUTENT i alle undergrupper af den pædiatriske population til behandling af gastroenteropankreatiske neuroendokrine tumorer (med udelukkelse af neuroblastom, neuroganglioblastom, feokromocytom) (se pkt.4.2 for information om pædiatrisk brug ).
05.2 "Farmakokinetiske egenskaber
Farmakokinetikken af sunitinib blev evalueret hos 135 raske frivillige og hos 266 patienter med solide tumorer. Farmakokinetikken var ens i alle testede patientgrupper af solid tumor og hos raske frivillige.
Inden for doseringsregimerne på 25-100 mg øges arealet under kurven (AUC) og Cmax dosis-proportionalt. Ved gentagen daglig administration akkumuleres sunitinib 3-4 gange, og den vigtigste aktive metabolit akkumuleres 7-10 gange. Steady-state koncentrationer af sunitinib og dets vigtigste aktive metabolit opnås inden for 10-14 dage. På dag 14 er de kombinerede plasmakoncentrationer af sunitinib og dets vigtigste aktive metabolit 62,9 - 101 ng / ml og repræsenterer forudsagte målkoncentrationer baseret på prækliniske data for at hæmme receptorfosforylering. in vitro og føre til en reduktion i tumorstase / vækst in vivo.
Den største aktive metabolit tegner sig for 23-37% af den samlede lægemiddeleksponering. Der observeres ingen signifikante ændringer i sunitinibs farmakokinetik eller den store aktive metabolit ved gentagne doser én gang dagligt eller gentagne gange ved de testede dosisregimer.
Absorption
Efter oral administration af sunitinib observeres normalt maksimalkoncentrationer (Cmax) inden for 6-12 timer (Tmax) efter lægemiddelindtagelse.
Fødevarer har ingen indvirkning på biotilgængeligheden af sunitinib.
Fordeling
Binding af sunitinib og dets vigtigste aktive metabolit til humane plasmaproteiner i test i vitro de var henholdsvis 95% og 90% uden nogen tilsyneladende afhængighed af koncentration.
Det tilsyneladende fordelingsvolumen (Vd) for sunitinib var stort - 2.230 l - hvilket indikerer distribution til væv.
Metaboliske interaktioner
De beregnede Ki -værdier in vitro for alle undersøgte cytokrom (CYP) isoformer (CYP1A2, CYP2A6, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6, CYP2E1, CYP3A4 / 5 og CYP4A9 / 11) indikerede, at det er usandsynligt, at sunit metabolismen af andre aktive stoffer, som kan metaboliseres af disse enzymer.
Biotransformation
Sunitinib metaboliseres primært af CYP3A4, cytochrom P450 isoformen, som producerer sin vigtigste aktive metabolit, desethyl sunitinib, som yderligere metaboliseres af det samme isoenzym.
Samtidig administration af sunitinib og stærke CYP3A4-inducere eller -hæmmere bør undgås, fordi plasmaniveauer af sunitinib kan ændres (se pkt. 4.4 og 4.5).
Eliminering
Udskillelse sker hovedsageligt via fæces (61%), og renal eliminering af det uændrede aktive stof og dets metabolitter repræsenterer 16% af den administrerede dosis.Sunitinib og dets vigtigste aktive metabolit var de vigtigste forbindelser identificeret i plasma, urin og fæces og tegnede sig for henholdsvis 91,5%, 86,4%og 73,8%af radioaktiviteten påvist i de samlede prøver. Mindre metabolitter er blevet identificeret i urin og fæces, men generelt ikke påvist i plasma. Total oral clearance (CL / F) var 34-62 L / t.
Efter oral administration hos raske frivillige er eliminationshalveringstiderne for sunitinib og dets vigtigste aktive metabolit desethyl henholdsvis ca. 40-60 timer og 80-110 timer.
Særlige populationer
Nedsat leverfunktion: Sunitinib og dets vigtigste metabolit metaboliseres primært i leveren. Systemiske eksponeringer efter en enkelt dosis sunitinib var ens hos personer med let eller moderat nedsat leverfunktion (Child-Pugh-trin A og B) sammenlignet med personer med normal leverfunktion. SUTENT er ikke undersøgt hos personer med alvorlig nedsat leverfunktion (Child-Pugh-fase C).
Kræftstudier udelukkede patienter med ALAT eller ASAT> 2,5 x ULN (øvre normalgrænse), eller hvis disse værdier var> 5,0 x ULN på grund af levermetastaser.
Nedsat nyrefunktion: Befolkningsfarmakokinetiske analyser indikerede, at sunitinibs tilsyneladende clearance (CL / F) ikke blev påvirket af kreatininclearance i det betragtede område (42-347 ml / min) Systemiske eksponeringer efter en enkelt dosis sunitinib var ens hos personer med svært nedsat nyrefunktion ( Selvom sunitinib og dets hovedmetabolit ikke blev fjernet ved hæmodialyse hos personer med ESRD, var den totale systemiske eksponering 47% lavere for sunitinib og 31% for dens hovedmetabolit sammenlignet med personer med normal nyrefunktion.
Vægt, ydelsesstatus: Befolkningsfarmakokinetiske analyser indikerer, at der ikke er behov for justeringer af startdosis for vægt og Eastern Cooperative Oncology Group (ECOG) ydelsesstatus.
Tilhørsforhold: Tilgængelige data indikerer, at hunner kan have 30% lavere tilsyneladende sunitinib -clearance (CL / F) end hanner; denne forskel kræver dog ikke startdosisjusteringer.
05.3 Prækliniske sikkerhedsdata
Toksicitetsundersøgelser ved gentagne doser hos rotter og aber, der varer op til 9 måneder, viste, at de vigtigste organeffekter er i mave -tarmkanalen (opkastning og diarré hos aber); binyrerne (kortikal overbelastning og / eller blødning hos rotter og aber, med nekrose efterfulgt af fibrose hos rotter); blod og lymfesystem (knoglemarvshypocellularitet og lymfoid udtømning af thymus, milt og lymfeknuder) den eksokrine bugspytkirtel (degranulering af acinarceller med enkeltcellet nekrose); spytkirtlerne (acinar hypertrofi); benede led (fortykkelse af vækstpladen); livmoderen (atrofi) og æggestokkene (reduktion af follikulær udvikling). Alle resultater fandt sted med klinisk relevante plasmaeksponeringsniveauer af sunitinib.Andre effekter observeret i undersøgelserne omfattede: forlængelse af QTc -intervallet, reduktion af venstre ventrikulær udstødningsfraktion (LVEF) og testikel tubulær atrofi, øgede mesangialceller i nyrerne, blødning i mave -tarmkanalen og mundslimhinden og hypertrofi af de forreste hypofyseceller. endometrium) og knoglevækstplade (epifysisk fortykkelse eller bruskdysplasi) er relateret til sunitinibs farmakologiske virkning. De fleste af disse hændelser var reversible efter afbrydelse af behandlingen i 2-6 uger.
Genotoksicitet
Sunitinibs genotoksiske potentiale blev evalueret in vitro og in vivo. Sunitinib viste ikke mutagene virkninger hos bakterier ved hjælp af den metaboliske aktivering leveret af rotteleveren. Sunitinib fremkaldte ikke strukturelle kromosomafvigelser i humane perifere lymfocytter in vitro. Polyploidi (aberrationer i kromosomtal) er blevet observeret i humane perifere lymfocytter i vitro, både i nærvær og i fravær af metabolisk aktivering. Sunitinib viste intet klastogent potentiale i knoglemarven hos rotter in vivo. Den største aktive metabolit er ikke blevet evalueret for genotoksisk potentiale.
Kræftfremkaldende egenskaber
I 1-måneders undersøgelse for at finde dosisintervallet (0, 10, 25, 75 eller 200 mg / kg / dag), hvor rasH2-transgene mus blev fodret med en oral sonde ved daglig dosering og kontinuerligt ved administration, kl. de højeste doser (200 mg / kg / dag) carcinom og hyperplasi af Brunners kirtler i tolvfingertarmen blev observeret.
En 6-måneders undersøgelse blev udført for at evaluere kræftfremkaldende egenskaber hos rasH2-transgene mus fodret med et oralt rør ved at dosere den administrerede dosis dagligt (0, 8, 25, 75 [reduceret til 50] mg / kg / dag). Ved doser ≥25 mg / kg / dag administreret i 1 eller 6 måneder (≥ 7,3 gange AUC set hos patienter, der fik den anbefalede daglige dosis [RDD]), gastroduodenale carcinomer, blev der observeret en øget baggrundshyppighed. Hemangiosarkom og / eller hyperplasi af maveslimhinden.
I et 2-årigt studie til vurdering af kræftfremkaldende egenskaber hos rotter (0, 0,33, 1 eller 3 mg / kg / dag), når sunitinib blev administreret i 28-dages cyklusser efterfulgt af 7-dages perioder uden administration, blev der fundet en stigning i forekomsten af feokromocytom og medullær hyperplasi i binyrerne hos hanrotter, der havde modtaget en dosis på 3 mg / kg / dag i mere end 1 år (≥ 7,8 gange AUC hos patienter, der fik RDD). Brunners kirtelkarcinom forekom i tolvfingertarmen ved doser ≥ 1 mg / kg / dag hos kvinder, ved doser på 3 mg / kg / dag hos mænd og slimhindecellehyperplasi var tydelig i mavekirtlerne ved lige store doser. Ved 3 mg / kg / dag hos mænd; disse hændelser forekom ved doser på henholdsvis 0,9, 7,8 og 7,8 gange AUC hos patienter, der modtog RDD. Relevansen af disse neoplastiske fund observeret i mus (rasH2 -transgene) og rottekarcinogenicitetsundersøgelser for mennesker behandlet med sunitinib er usikker.
Reproduktionstoksicitet og udviklingstoksicitet
Der blev ikke observeret effekter på mandlig eller kvindelig fertilitet i reproduktionstoksicitetsundersøgelser. Imidlertid har toksicitetsundersøgelser ved gentagne doser udført på rotter og aber vist effekter på hunfrugtbarhed i form af follikulær atresi, degeneration af corpus luteum, endometrielle ændringer i livmoderen og reduktion af livmoderen og æggestokkene til niveauer af klinisk relevant systemisk eksponering. Virkninger på hanrottens fertilitet blev observeret i form af tubulær atrofi i testiklerne, reduceret spermatozoer i epididymis og kolloidal udtømning i prostata og sædblærer ved plasmaeksponeringsniveauer 25 gange den humane systemiske eksponering.
Hos rotter resulterede embryo-fosterdødelighed i betydelige reduktioner i antallet af levende fostre, øget antal resorptioner, øgede tab efter implantation og samlede tab af afkom hos 8 ud af 28 gravide hunner ved plasmaeksponeringsniveauer på 5,5 gange den systemiske eksponering hos mennesker . Hos kaniner blev vægttab af den gravide livmoder og antallet af levende fostre forårsaget af stigningen i fostrets resorptioner, tab efter implantation og samlede tab af afkom hos 4 ud af 6 gravide kvinder ved 3-fold plasma eksponeringsniveauer. hos mennesker. Behandling med sunitinib hos rotter under organogenese resulterede i udviklingseffekter ved doser ≥ 5 mg / kg / dag, bestående af en øget forekomst af fosterskeletal misdannelser, hovedsageligt karakteriseret ved forsinket ossifikation af thorax- / lændehvirvlerne og forekommer ved plasmaeksponeringsniveauer 5,5 gange den menneskelige systemiske eksponering. Hos kaniner bestod udviklingsmæssige virkninger af en øget forekomst af læbespalte ved plasmaeksponeringsniveauer, der stort set svarer til dem, der blev observeret i klinikken, og læbe- og ganespalt ved plasmaeksponeringsniveauer 2,7 gange den systemiske eksponering. Hos mennesker.
Virkningerne af sunitinib (0,3; 1,0; 3,0 mg / kg / dag) på præ- og postnatal udvikling blev evalueret i en undersøgelse af gravide hunrotter. Modernens kropsvægtøgning under drægtighed og diegivning blev reduceret ved doser> 1 mg / kg / dag, men der blev ikke observeret reproduktionstoksicitet hos mødre op til doser på 3 mg / kg / dag (estimeret eksponering> 2, 3 gange AUC set hos patienter modtaget RDD) Reducerede afkoms kropsvægte blev observeret ved doser på 3 mg / kg / dag i perioden før og efter fravænning.Der blev ikke observeret udviklingstoksicitet ved doser på 1 mg / kg / dag (eksponering cirka ≥ 0,9 gange AUC set hos patienter, der fik RDD).
06.0 LÆGEMIDDELOPLYSNINGER
06.1 Hjælpestoffer
Kapselindhold
Mannitol (E421)
Croscarmellosenatrium
Povidon (K-25)
Magnesiumstearat
Kapselskal
Gele
Rødt jernoxid (E172)
Titandioxid (E171)
Blæk
Shellac
Propylenglycol
Natriumhydroxid
Povidon
Titandioxid (E171)
06.2 Uforenelighed
Ikke relevant.
06.3 Gyldighedsperiode
3 år.
06.4 Særlige opbevaringsforhold
Dette lægemiddel kræver ingen særlige opbevaringsbetingelser.
06.5 Den umiddelbare emballages art og emballagens indhold
High-density polyethylen (HDPE) flasker, med polypropylenlukning, indeholdende 30 hårde kapsler.
Gennemsigtige poly (chlortrifluorethylen) / PVC -blister med perforerede enhedsdoser og med aluminiumsfolie med varmeforseglelak indeholdende 28 x 1 hårde kapsler.
Ikke alle pakningsstørrelser er nødvendigvis markedsført.
06.6 Brugsanvisning og håndtering
Ingen særlige instruktioner.
07.0 INDEHAVER AF MARKEDSFØRINGSTILLADELSE
Pfizer Ltd.
Ramsgate Road
Sandwich, Kent CT13 9NJ
Storbritannien
08.0 MARKEDSFØRINGSTILLADELSESNUMMER
EU/1/06/347/001
037192022
EU/1/06/347/004
09.0 DATO FOR FØRSTE TILLADELSE ELLER FORNYELSE AF TILLADELSEN
Dato for første godkendelse: 19. juli 2006
Dato for seneste fornyelse: 9. januar 2012
10.0 DATO FOR REVISION AF TEKSTEN
11.0 FOR RADIO -STOFFER, FULDFØR DATA OM DEN INTERNE STRÅLINGSDOSIMETRI
12.0 TIL RADIO -STOFFER, YDERLIGERE DETALJEREDE INSTRUKTIONER OM EKSPORÆR FORBEREDELSE OG KVALITETSKONTROL