Aktive ingredienser: Infliximab
Remicade 100 mg pulver til koncentrat til infusionsvæske, opløsning
Hvorfor bruges Remicade? Hvad er det for?
Remicade indeholder et aktivt stof kaldet infliximab. Infliximab er et protein af human og animalsk oprindelse (fra musen).
Remicade tilhører en gruppe lægemidler kaldet 'TNF -blokkere'. Det bruges til voksne til behandling af følgende inflammatoriske sygdomme:
- Rheumatoid arthritis
- Psoriasisartrit
- Ankyloserende spondylitis (Bechterews sygdom)
- Psoriasis.
Remicade bruges også til voksne og børn fra 6 år og ældre til:
- Crohns sygdom
- Ulcerøs colitis.
Remicade virker ved at blokere virkningen af et protein kaldet 'tumornekrosefaktor alfa' (TNFα). Dette protein er involveret i kroppens inflammatoriske processer, og ved at blokere det er det muligt at reducere inflammation i kroppen.
Rheumatoid arthritis
Reumatoid arthritis er en inflammatorisk ledsygdom. Hvis du har leddegigt, vil du i første omgang blive behandlet med andre lægemidler. Hvis du ikke reagerer tilstrækkeligt på disse lægemidler, vil du blive behandlet med Remicade i kombination med en anden medicin kaldet methotrexat til:
- Reducer tegn og symptomer på sygdommen,
- Bremse udviklingen af skader på leddene,
- Forbedre fysisk funktion.
Psoriasisartrit
Psoriasisartrit er en inflammatorisk ledsygdom, normalt ledsaget af psoriasis. Hvis du har psoriasisartritis, vil du først blive behandlet med andre lægemidler. Hvis du ikke reagerer tilstrækkeligt på disse lægemidler, vil du blive behandlet med Remicade til:
- Reducer tegn og symptomer på sygdommen,
- Bremse udviklingen af skader på leddene,
- Forbedre fysisk funktion.
Ankyloserende spondylitis (Bechterews sygdom)
Ankyloserende spondylitis er en inflammatorisk sygdom i rygsøjlen. Hvis du har ankyloserende spondylitis, vil du først blive behandlet med anden medicin. Hvis du ikke reagerer tilstrækkeligt på disse lægemidler, vil du blive behandlet med Remicade for at:
- Reducer tegn og symptomer på sygdommen,
- Forbedre fysisk funktion.
Psoriasis
Psoriasis er en inflammatorisk hudsygdom. Hvis du har moderat til svær plakpsoriasis, vil du først blive behandlet med andre lægemidler eller andre behandlinger, f.eks. Fototerapi. Hvis du ikke reagerer tilstrækkeligt på disse lægemidler eller behandlinger, vil du blive behandlet med Remicade for at reducere tegn og symptomer på din sygdom.
Ulcerøs colitis
Ulcerøs colitis er en inflammatorisk tarmsygdom. Hvis du har ulcerøs colitis, vil du først blive behandlet med andre lægemidler. Hvis du ikke reagerer tilstrækkeligt på disse lægemidler, får du Remicade til behandling af sygdommen.
Crohns sygdom
Crohns sygdom er en inflammatorisk tarmsygdom. Hvis du har Crohns sygdom, vil du først blive behandlet med andre lægemidler. Hvis du ikke reagerer tilstrækkeligt på disse lægemidler, vil du blive behandlet med Remicade for at: • Behandle aktiv Crohns sygdom • Reducere antallet af unormale åbninger (fistler) mellem tarmen og huden, for hvilken anden medicin eller kirurgi har vist sig utilstrækkelig.
Kontraindikationer Når Remicade ikke bør bruges
Du bør ikke få Remicade, hvis:
- du er allergisk over for infliximab (aktivt stof i Remicade) eller et af de øvrige indholdsstoffer i dette lægemiddel (angivet i afsnit 6)
- du er allergisk (overfølsom) over for museproteiner
- har tuberkulose (TB) eller en "anden alvorlig infektion, såsom lungebetændelse eller sepsis
- har "moderat eller svær hjertesvigt.
Tag ikke Remicade, hvis nogen af ovenstående betingelser gælder for dig. Hvis du ikke er sikker, skal du tale med din læge, før du får Remicade
Forholdsregler ved brug Hvad du skal vide, før du tager Remicade
Tal med din læge, før du får Remicade, hvis du har:
Tidligere modtaget Remicade
- Fortæl det til din læge, hvis du tidligere har haft behandling med Remicade, og hvis du genstarter behandlingen med Remicade.
Hvis du har stoppet med at tage Remicade i mere end 16 uger, er der en øget risiko for allergiske reaktioner, når du genstarter Remicade.
Infektioner
Fortæl det til din læge, hvis du har en "infektion, selv en meget lille, før du får Remicade
- Fortæl det til din læge, før du får Remicade, hvis du har boet i eller rejst til et "område, hvor infektioner kaldet histoplasmose, coccidioidomycosis eller blastomycosis er almindelige. Disse infektioner er forårsaget af bestemte svampetyper, der kan påvirke lungerne eller andre dele af krop. krop
- Du kan være mere tilbøjelig til infektioner, når du behandles med Remicade.Hvis du er 65 år eller ældre, har du en højere risiko
- Disse infektioner kan være alvorlige og omfatte tuberkulose, infektioner forårsaget af vira, svampe eller bakterier eller andre opportunistiske infektioner og sepsis, som i sjældne tilfælde kan være livstruende.
Fortæl det straks til din læge, hvis du får symptomer på infektion, mens du bliver behandlet med Remicade. Symptomerne omfatter feber, hoste, influenzalignende symptomer, ubehag, rød eller meget varm hud, sår eller tandproblemer. Din læge kan anbefale et midlertidigt stop med Remicade.
Tuberkulose (TB)
- Det er meget vigtigt, at du fortæller din læge, hvis du nogensinde har haft TB, eller hvis du har været i tæt kontakt med mennesker, der har haft eller har TB
- Din læge vil foretage tests for at se, om du har tuberkulose. Et par tilfælde af tuberkulose er blevet rapporteret hos patienter behandlet med Remicade, i sjældne tilfælde, selv hos patienter, der var blevet behandlet med medicin mod TB. Lægen vil registrere disse test på patientkortet
- Hvis din læge mener, at du er i risiko for tuberkulose, kan du blive behandlet med medicin mod tuberkulose, før du får Remicade.
Fortæl det straks til din læge, hvis du bemærker tegn på tuberkulose, mens du tager Remicade. Tegnene omfatter vedvarende hoste, vægttab, træt følelse, feber, nattesved.
Hepatitis B -virus (HBV)
- Fortæl det til din læge, hvis du er bærer eller har eller har haft hepatitis B, før du får Remicade
- Fortæl det til din læge, hvis du tror, du kan have risiko for at pådrage dig hepatitis B
- Skal lægen vurdere, om du har hepatitis B? Behandling med TNF -blokkere som Remicade kan få hepatitis B -virus til at genaktiveres hos patienter med denne virus, hvilket i nogle tilfælde kan forårsage død.
Hjerteproblemer
- Fortæl det til din læge, hvis du har hjerteproblemer, såsom mildt hjertesvigt
- Din læge vil nøje overvåge din hjertefunktion.
Fortæl det straks til din læge, hvis du bemærker nye eller forværrede tegn på hjertesvigt under behandling med Remicade. Tegnene omfatter åndenød eller hævelse af fødderne.
Kræft og lymfom
- Fortæl det til din læge, hvis du har eller nogensinde har haft lymfom (en type blodkræft) eller andre former for kræft, før du får Remicade
- Patienter med svær leddegigt, der har led af denne sygdom i lang tid, kan have en højere risiko end gennemsnittet for at udvikle lymfom.
- Børn og voksne, der tager Remicade, kan have en øget risiko for at udvikle lymfom eller en anden kræftform.
- Nogle patienter, der er blevet behandlet med TNF-blokkere, herunder Remicade, har udviklet en sjælden kræftform kaldet hepatosplenisk T-cellelymfom. De fleste af disse patienter var unge eller unge voksne mænd og de fleste havde Crohns eller colitis ulcerosa. Denne type kræft er normalt dødelig. Næsten alle patienter blev også behandlet med medicin kaldet azathioprin eller 6-mercaptopurin ud over TNF-blokkere.
- Nogle patienter behandlet med infliximab har udviklet visse former for hudkræft. Fortæl det til din læge, hvis du oplever nogen form for ændring i hudens udseende eller vækst på huden under eller efter behandlingen.
Lungesygdom eller kraftig rygning
- Fortæl det til din læge, hvis du har en lungesygdom kaldet kronisk obstruktiv lungesygdom (KOL), eller hvis du er storryger, før du får Remicade
- Patienter med KOL, og som er storrygere, kan have en øget risiko for kræft, når de behandles med Remicade.
Nervesystemet sygdom
- Fortæl det til din læge, hvis du har eller nogensinde har haft problemer med nervesystemet, før du får Remicade. Dette omfatter multipel sklerose, Guillain-Barré syndrom, angreb eller en diagnose af "optisk neuritis".
Fortæl det straks til din læge, hvis du bemærker symptomer på en nervesygdom, mens du tager Remicade. Tegnene omfatter ændringer i synet, svaghed i arme og ben, følelsesløshed eller prikken i enhver del af kroppen.
Unormale hudåbninger
- Fortæl det til din læge, hvis du har unormale hudåbninger (fistler), før du får Remicade.
Vaccinationer
- Fortæl det til din læge, hvis du for nylig er blevet vaccineret eller planlægger at blive vaccineret
- Du må ikke modtage vacciner, mens du bliver behandlet med Remicade
- Nogle vaccinationer kan forårsage infektioner. Hvis du modtog Remicade, mens du var gravid, kan din baby have en øget risiko for at få denne infektion i cirka seks måneder efter den sidste dosis, der blev modtaget under graviditeten. Det er vigtigt at fortælle din børnelæge og andre sundhedspersonale om brug af Remicade, så det kan tage stilling til hvornår dit barn skal modtage vacciner.
Infektiøse terapeutiske midler
- Tal med din læge, hvis du for nylig har taget eller planlægger at tage behandling med et infektiøst terapeutisk middel (f.eks. BCG -instillation, der bruges til behandling af kræft).
Tandbehandling eller procedurer
- Fortæl det til din læge, hvis du skal have tandbehandlinger eller behandlinger
- Fortæl kirurgen eller tandlægen, der udfører proceduren, at du bliver behandlet med Remicade ved at vise patientkortet.
Børn og unge
Ovenstående oplysninger gælder også for børn og unge. Desuden:
- nogle børn og unge patienter, der har taget TNF-blokerende medicin, såsom Remicade, har udviklet kræft, herunder usædvanlige typer, som nogle gange har været dødelige.
- Sammenlignet med voksne udviklede flere børn, der tog Remicade infektioner
- Børn bør modtage anbefalede vaccinationer, inden de starter Remicade -behandlingen.
Hvis du ikke er sikker på, om nogen af ovenstående betingelser gælder for dig, skal du kontakte din læge, før du får Remicade.
Interaktioner Hvilke lægemidler eller fødevarer kan ændre virkningen af Remicade
Patienter med inflammatoriske sygdomme tager allerede medicin til behandling af sygdommen. Disse lægemidler kan forårsage bivirkninger. Din læge vil rådgive dig om, hvilken anden medicin du skal fortsætte med at tage, mens du bliver behandlet med Remicade.
Fortæl det til din læge, hvis du tager eller for nylig har taget anden medicin, herunder andre lægemidler til behandling af Crohns sygdom, ulcerøs colitis, leddegigt, ankyloserende spondylitis, psoriasisartritis eller psoriasis eller medicin, du får uden recept, såsom vitaminer og naturlægemidler lægemidler.
Fortæl især din læge, hvis du bruger nogen af disse lægemidler:
- Medicin, der påvirker immunsystemet
- Kineret (anakinra). Remicade og Kineret må ikke administreres sammen
- Orencia (abatacept). Remicade og Orencia må ikke gives sammen.
Hvis du ikke er sikker på, om nogen af ovenstående betingelser gælder for dig, skal du kontakte din læge, før du får Remicade.
Advarsler Det er vigtigt at vide, at:
Graviditet, amning og fertilitet
- Hvis du er gravid eller ammer, tror at du er gravid eller planlægger at blive gravid, skal du spørge din læge til råds, før du tager denne medicin. Remicade anbefales ikke under graviditet
- Du skal undgå at blive gravid, mens du bliver behandlet med Remicade og i mindst 6 måneder efter behandlingen er stoppet. Sørg for at bruge passende prævention i løbet af denne tid.
- Du må ikke amme under behandling med Remicade eller i 6 måneder efter den sidste Remicade-behandling
- Hvis du modtog Remicade under din graviditet, kan din baby have en øget risiko for at få en infektion. Det er vigtigt at fortælle din børnelæge og andre sundhedspersonale om din brug af Remicade, før din baby modtager vacciner (for mere information se afsnittet om vaccinationer ).
Kørsel og brug af maskiner
Remicade påvirker sandsynligvis ikke din evne til at føre motorkøretøj eller betjene maskiner. Hvis du føler dig træt eller utilpas efter Remicade -behandling, bør du ikke køre bil eller bruge værktøj eller maskiner.
Dosis, metode og administrationstidspunkt Sådan bruges Remicade: Dosering
Sådan gives Remicade
- Remicade vil blive givet til dig af din læge eller sygeplejerske
- Din læge eller sygeplejerske vil forberede Remicade injektionsvæsken, opløsning
- Remicade -opløsningen injiceres langsomt (over en periode på 2 timer) i en vene, normalt i armen. Denne procedure kaldes en "intravenøs infusion" eller drop. Efter den tredje behandling kan din læge beslutte at give dig Remicade over en periode på 1 time
- Du vil blive overvåget under administration af Remicade og i 1-2 timer derefter.
Hvor meget Remicade gives
- Din læge vil beregne dosis (i mg) og intervallet mellem doser af Remicade. Dette afhænger af din sygdom, vægt og reaktion på behandlingen.
- Tabellen herunder viser hyppigheden af administration af dette lægemiddel.
Rheumatoid arthritis
Den sædvanlige dosis er 3 mg for hvert kg legemsvægt
Psoriasisartritis, ankyloserende spondylitis (Bechterews sygdom), psoriasis, colitis ulcerosa og Crohns sygdom
Den sædvanlige dosis er 5 mg for hvert kg legemsvægt.
Anvendelse til børn og unge
Remicade må kun bruges til børn af Crohns sygdom eller ulcerøs colitis. Disse børn skal være 6 år eller ældre.
Overdosering Hvad skal man gøre, hvis man har taget for meget Remicade
Hvis du får mere Remicade, end du har brug for
Da din læge eller sygeplejerske giver dig denne medicin, er det usandsynligt, at du får for meget. Der er ingen kendte bivirkninger ved overdosering af Remicade.
Hvis du glemmer eller savner en "Remicade" infusion
Hvis du glemmer eller går glip af en aftale om at administrere Remicade, skal du lave en anden aftale hurtigst muligt.
Spørg din læge, hvis du har yderligere spørgsmål om brugen af denne medicin
Bivirkninger Hvad er bivirkningerne af Remicade
Ligesom al anden medicin kan denne medicin forårsage bivirkninger, men ikke alle får bivirkninger. De fleste af disse effekter er milde til moderate. Nogle patienter kan dog opleve alvorlige bivirkninger og kræve medicinsk behandling. Bivirkninger kan også forekomme, efter at Remicade -behandlingen er afsluttet.
Fortæl det straks til din læge, hvis du bemærker nogen af følgende bivirkninger:
- Tegn på en allergisk reaktion, såsom hævelse af ansigt, læber, mund eller hals, som kan forårsage synke- eller vejrtrækningsbesvær, udslæt, nældefeber, hævelse af hænder, fødder eller ankler. Den allergiske reaktion kan forekomme inden for 2 timer efter injektionen eller senere. Andre tegn på en allergisk reaktion, der kan forekomme op til 12 dage efter injektionen, omfatter muskelsmerter, feber, led- eller kæbesmerter, ondt i halsen eller ondt i halsen.
- Tegn på et hjerteproblem, såsom åndenød, hævelse af fødderne eller ændringer i hjerteslag
- Tegn på en infektion (herunder tuberkulose), såsom feber, træthedsfornemmelse, hoste (vedvarende), åndenød, influenzalignende symptomer, vægttab, nattesved, diarré, sår, tandproblemer eller brændende under vandladning
- Tegn på et lungeproblem, såsom hoste, vejrtrækningsbesvær eller tæthed i brystet
- Tegn på neurologiske problemer (herunder øjenproblemer), såsom anfald, prikken eller følelsesløshed i enhver del af kroppen, svaghed i arme eller ben, ændringer i synet, såsom dobbeltsyn eller andre øjenproblemer
- Tegn på et leverproblem, såsom gulning af hud eller øjne, mørk brun urin eller smerter i øverste højre side af maven, feber
- Tegn på en lidelse i immunsystemet, kaldet lupus, såsom ledsmerter eller udslæt på kinder eller arme, solfølsomme områder
- Tegn på et fald i antallet af blodlegemer, såsom vedvarende feber, blødning eller blå mærker oftere eller ser bleg ud.
Hvis du bemærker nogen af de symptomer, der er beskrevet ovenfor, skal du straks fortælle det til din læge.
Meget almindelige bivirkninger (rammer mere end 1 ud af 10 patienter)
- Mavesmerter, utilpashed
- Virale infektioner såsom herpes eller influenza
- Øvre luftvejsinfektioner såsom bihulebetændelse
- Hovedpine
- Bivirkning på grund af infusionen
- Smerte.
Almindelige bivirkninger (rammer 1 til 10 brugere ud af 100)
- Ændringer i leverfunktion, stigning i leverenzymer (ses ved blodprøver)
- Infektioner i lungerne eller brystet, såsom bronkitis eller lungebetændelse
- Åndedrætsbesvær eller smerter ved vejrtrækning, brystsmerter
- Blødning i maven eller tarmen, diarré, fordøjelsesbesvær, halsbrand, forstoppelse
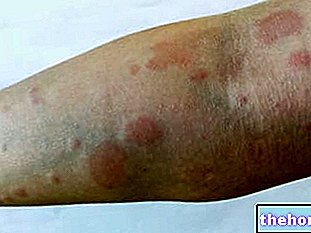
- Urticaria-lignende udslæt, kløende udslæt eller tør hud
- Problemer med balance eller svimmelhed
- Feber, øget svedtendens
- Cirkulationsproblemer, såsom lavt eller forhøjet blodtryk
- Blå mærker, rødme eller næseblod, varm, rød hud (rødme)
- Følelse af træthed eller svaghed
- Bakterielle infektioner såsom generaliseret infektion, byld eller infektion i de dybe lag af huden (cellulitis)
- Blodproblemer såsom anæmi eller lavt antal hvide blodlegemer
- Forstørrede lymfeknuder
- Depression, søvnforstyrrelser
- Øjenproblemer, herunder røde øjne og infektioner
- Hurtig hjerterytme (takykardi) eller hjertebanken
- Smerter i led, muskler eller ryg
- Urinvejsinfektion
- Psoriasis, hudproblemer som eksem og hårtab
- Reaktioner på injektionsstedet såsom smerter, hævelse, rødme eller kløe
- Frysninger, væskeansamling under huden forårsager hævelse
- Følelsesløshed eller prikkende fornemmelse.
Ikke almindelige bivirkninger (rammer 1 til 10 brugere ud af 1.000)
- Dårlig blodtilførsel, hævelse af en vene
- Hudproblemer som blærer, vorter, unormal misfarvning eller pigmentering af huden eller hævede læber
- Alvorlige allergiske reaktioner (f.eks. Anafylaksi), lidelse i immunsystemet kaldet lupus, allergiske reaktioner på fremmede proteiner
- Sår, der er langsomme til at helbrede
- Hævelse af leveren (hepatitis) eller galdeblæren (galdeblæren), leverskade
- Distraktion, irritabilitet, forvirring, nervøsitet
- Øjenproblemer, herunder sløret eller nedsat syn, hævede øjne eller styes
- Nyt eller forværret hjertesvigt, langsom puls
- Besvimelse
- Kramper, nervøse lidelser
- Tarmperforering eller tarmblokering, mavesmerter eller kramper
- Hævelse i bugspytkirtlen (pancreatitis)
- Svampeinfektioner såsom gærinfektion
- Lungeproblemer (f.eks. Ødem)
- Overdreven væske omkring lungerne (pleural effusion)
- Nyreinfektioner
- Lavt antal blodplader, for stort antal hvide blodlegemer
- Infektioner i skeden.
Sjældne bivirkninger (rammer 1 til 10 brugere ud af 10.000)
- En type blodkræft (lymfom)
- Dårlig tilførsel af ilt til organer gennem blodet, cirkulationsproblemer såsom indsnævring af et blodkar
- Betændelse i membranen, der fører hjernen (meningitis)
- Infektioner på grund af et svækket immunsystem
- Hepatitis B -infektion, hvis du tidligere har haft hepatitis B? Hævelse eller vækst af unormale væv
- Hævelse af de små blodkar (vaskulitis)? Immunologiske lidelser, der kan påvirke lunger, hud og lymfeknuder (såsom sarkoidose)
- Manglende interesse eller følelser
- Alvorlige hudproblemer såsom toksisk epidermal nekrolyse, Steven-Johnsons syndrom eller erythema multiforme, hudproblemer såsom bylder
- Alvorlige nervesystemforstyrrelser, såsom tværgående myelitis, multipel sklerose-lignende sygdom, optisk neuritis og Guillain-Barré syndrom
- Væske i membranen, der beklæder hjertet (perikardial effusion)
- Alvorlige lungeproblemer (såsom interstitiel lungebetændelse)
- Melanom (en type hudkræft).
Andre bivirkninger (hyppighed er ukendt)
- Kræft hos børn og voksne
- En sjælden blodkræft, der hovedsageligt rammer unge (hepatosplenisk T-cellelymfom)
- Leverinsufficiens
- Merkelcellekræft (en type hudkræft)
- Forværring af en tilstand kaldet dermatomyositis (ligner et "udslæt, der ledsager muskelsvaghed).
Yderligere bivirkninger hos børn og unge
Børn, der tog Remicade mod Crohns sygdom, viste nogle forskelle i bivirkninger sammenlignet med voksne, der tog Remicade mod Crohns sygdom.
De mest almindelige bivirkninger hos børn var: lavt antal røde blodlegemer (anæmi), blod i afføring, lavt antal hvide blodlegemer (leukopeni), rødme eller rødme (hedeture), virusinfektioner, lavt antal neutrofiler (neutropeni), som er hvide blodlegemer, der bekæmper infektion, knoglebrud, bakteriel infektion og luftvejsallergiske reaktioner.
Indberetning af bivirkninger
Tal med din læge, apotek eller sygeplejerske, hvis du får bivirkninger. Dette omfatter eventuelle bivirkninger, der ikke er anført i denne indlægsseddel. Du kan også rapportere bivirkninger direkte via det nationale rapporteringssystem anført i tillæg V. Bivirkninger kan hjælpe give mere information om sikkerheden ved dette lægemiddel.
Udløb og opbevaring
Remicade opbevares generelt af sundhedspersonale. Hvis du har brug for det, er opbevaringsdetaljerne som følger:
- Opbevar denne medicin utilgængeligt for børn.
- Brug ikke dette lægemiddel efter den udløbsdato, der står på etiketten og kartonen efter "EXP". Udløbsdatoen refererer til den sidste dag i den pågældende måned.
- Opbevares i køleskab (2 ° C - 8 ° C).
- Denne medicin kan også opbevares i den originale karton uden for køleskabet op til maksimalt 25 ° C i en enkelt periode på op til seks måneder. I denne situation bør den ikke opbevares i køleskabet igen. Skriv den nye udløbsdato på boksen inklusive dag / måned / år. Kassér dette lægemiddel, hvis det ikke bruges inden den nye udløbsdato eller efter den udløbsdato, der er trykt på kartonen, alt efter hvad der kommer først.
- Når Remicade er klar til infusion, anbefales det at bruge den så hurtigt som muligt (inden for 3 timer), men hvis opløsningen er tilberedt under fuldstændigt bakteriefri forhold, kan den opbevares i køleskab i 24 timer ved mellem 2 og 2 timer ° C og 8 ° C.
- Brug ikke denne medicin, hvis den er misfarvet eller har partikler.
Hvad Remicade indeholder
- Den aktive ingrediens er infliximab. Hvert hætteglas indeholder 100 mg infliximab. Efter tilberedning indeholder hver ml 10 mg infliximab.
- Øvrige indholdsstoffer er saccharose, polysorbat 80, monobasisk natriumphosphat og dibasisk natriumphosphat.
Hvordan Remicade ser ud og pakningens indhold
Remicade leveres i et hætteglas med pulver til koncentrat til infusionsvæske, opløsning. Pulveret består af frysetørrede hvide granulater.
Remicade fås i pakninger med 1, 2, 3, 4 eller 5 hætteglas. Ikke alle pakningsstørrelser kan markedsføres
Indlægsseddel: AIFA (Italian Medicines Agency). Indhold offentliggjort i januar 2016. De foreliggende oplysninger er muligvis ikke opdaterede.
For at få adgang til den mest opdaterede version er det tilrådeligt at få adgang til webstedet AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttige oplysninger.
01.0 LÆGEMIDLETS NAVN
REMICADE 100 MG PULVER TIL KONCENTRAT TIL INFUSIONSLØSNING
02.0 KVALITATIV OG KVANTITATIV SAMMENSÆTNING
Hvert hætteglas indeholder 100 mg infliximab. Infliximab er et kimært humant-murint monoklonalt IgG1-antistof produceret i murine hybridomaceller ved rekombinant DNA-teknologi. Efter rekonstituering indeholder hver ml 10 mg infliximab.
Den fulde liste over hjælpestoffer findes i afsnit 6.1.
03.0 LÆGEMIDDELFORM
Pulver til koncentrat til infusionsvæske, opløsning.
Pulveret består af frysetørrede hvide granulater.
04.0 KLINISKE OPLYSNINGER
04.1 Terapeutiske indikationer
Rheumatoid arthritis
Remicade, i kombination med methotrexat, er indiceret til reduktion af tegn og symptomer og forbedring af fysisk funktion i:
• voksne patienter med aktiv sygdom, når responsen på sygdomsmodificerende anti-reumatiske lægemidler (DMARD'er), herunder methotrexat, har været utilstrækkelig.
• voksne patienter med alvorlig, aktiv og progressiv sygdom, der ikke tidligere er blevet behandlet med methotrexat eller andre DMARD'er.
En reduktion i graden af progression af ledskader er blevet påvist ved radiografisk evaluering i denne patientpopulation (se pkt.5.1).
Crohns sygdom hos voksne
Remicade er indiceret til:
• behandling af moderat til svær aktiv Crohns sygdom hos voksne patienter, der ikke har reageret på trods af fuldstændig og tilstrækkelig behandling med kortikosteroider og / eller immunsuppressiva; eller hos patienter, der ikke tolererer eller har medicinske kontraindikationer for de førnævnte behandlinger.
• behandling af aktiv fistulerende Crohns sygdom hos voksne patienter, der ikke har reageret på trods af et fuldstændigt og tilstrækkeligt behandlingsforløb med konventionel behandling (herunder antibiotika, dræning og immunsuppressiv behandling).
Crohns sygdom hos børn
Remicade er indiceret til behandling af alvorlig aktiv Crohns sygdom hos børn og unge i alderen 6-17 år, der ikke har reageret på konventionel terapi med et kortikosteroid, en immunmodulator og primær ernæringsterapi, eller hos patienter, der ikke tolererer eller har kontraindikationer til de førnævnte behandlinger. Remicade er kun blevet undersøgt i kombination med konventionel immunsuppressiv behandling.
Ulcerøs colitis
Remicade er indiceret til behandling af moderat til svær aktiv ulcerøs colitis hos voksne patienter, der ikke har reageret tilstrækkeligt på konventionel terapi, herunder kortikosteroider og 6-mercaptopurin (6-MP) eller azathioprin (AZA), eller som er intolerante, eller som der er en medicinsk kontraindikation til disse behandlinger.
Pædiatrisk ulcerøs colitis
Remicade er indiceret til behandling af alvorlig, aktiv ulcerøs colitis hos børn og unge i alderen 6 til 17 år, der ikke har reageret tilstrækkeligt på konventionel terapi, herunder kortikosteroider og 6-MP eller AZA, eller som har intolerance, eller som der er medicinsk behandling for. kontraindikation til disse behandlinger.
Ankyloserende spondylitis
Remicade er indiceret til behandling af alvorlig, aktiv ankyloserende spondylitis hos voksne patienter, der ikke har reageret tilstrækkeligt på konventionelle behandlinger.
Psoriasisartrit
Remicade er indiceret til behandling af aktiv og progressiv psoriasisartritis hos voksne patienter, når responsen på tidligere DMARD -behandlinger har været utilstrækkelig.
Remicade bør gives:
• i forbindelse med methotrexat
• eller individuelt hos patienter, der er intolerante over for methotrexat, eller for hvem det er kontraindiceret
Remicade har vist sig at forbedre den fysiske funktion hos patienter med psoriasisartritis og reducere graden af progression af perifer ledskade målt ved røntgenstråler hos patienter med symmetriske polyartikulære undertyper af sygdommen (se pkt.5.1).
Psoriasis
Remicade er indiceret til behandling af moderat til svær plakpsoriasis hos voksne patienter, der har svigtet eller er kontraindiceret, eller som har været intolerante over for andre systemiske behandlinger, herunder cyclosporin, methotrexat eller PUVA (se pkt.5.1).
04.2 Dosering og indgivelsesmåde
Remicade -behandling bør initieres og overvåges af speciallæger med erfaring i diagnosticering og behandling af leddegigt, inflammatorisk tarmsygdom, ankyloserende spondylitis, psoriasisartritis eller psoriasis. Remicade skal administreres intravenøst. Remicade-infusioner bør administreres af kvalificerede sundhedspersonale, der er uddannet i at genkende eventuelle infusionsrelaterede problemer.Patienter behandlet med Remicade skal have indlægssedlen og patientkortet.
Under behandling med Remicade bør brugen af andre samtidige terapier såsom kortikosteroider og immunsuppressive midler optimeres.
Dosering
Voksne (≥ 18 år)
Rheumatoid arthritis
En intravenøs infusion på 3 mg / kg efterfulgt af yderligere infusioner på 3 mg / kg i uge 2 og 6 efter den første infusion, derefter hver 8. uge.
Remicade skal administreres samtidigt med methotrexat.
Tilgængelige data tyder på, at klinisk respons normalt opnås inden for 12 uger efter behandlingsstart. Hvis en patient har et utilstrækkeligt svar eller mister respons efter denne periode, kan en gradvis stigning i dosis på 1,5 mg overvejes. / Kg, op til et maksimum 7,5 mg / kg, hver 8. uge. Alternativt kan administration af 3 mg / kg hver 4. uge overvejes. Hvis der opnås tilstrækkelig respons, bør behandlingen fortsættes. patienter med den valgte dosis eller frekvens.Der bør tages omhyggeligt hensyn til fortsat behandling hos patienter, der ikke viser tegn på terapeutisk fordel inden for de første 12 uger af behandlingen eller efter dosisjustering.
Moderat til svær aktiv Crohns sygdom
5 mg / kg administreret som en intravenøs infusion efterfulgt af en yderligere 5 mg / kg infusion 2 uger efter den første infusion. Hvis en patient ikke reagerer på behandlingen efter 2 doser, bør der ikke gives yderligere behandling med infliximab. De tilgængelige data understøtter ikke yderligere behandling med infliximab hos ikke-patienter respondenter inden for 6 uger efter den første infusion.
Hos patienter, der reagerer, er alternative løsninger til fortsat behandling:
• Vedligeholdelse: supplerende infusion af 5 mg / kg i uge 6 efter den første dosis efterfulgt af gentagne infusioner hver 8. uge eller
• Genindgivelse: en infusion på 5 mg / kg, hvis tegn og symptomer på sygdom vedvarer (se under “Genindgift” og pkt. 4.4).
Selvom der mangler komparative data, indikerer begrænsede data om patienter, der oprindeligt reagerede på 5 mg / kg terapi, men mistede respons, at nogle patienter kan genoprette respons ved at øge dosis (se pkt.5.1). Fortsat behandling bør omhyggeligt genovervejes hos patienter, der ikke viser tegn på terapeutisk fordel efter dosisjustering.
Aktiv fistulerende Crohns sygdom
5 mg / kg givet som en intravenøs infusion efterfulgt af yderligere 5 mg / kg infusioner i uge 2 og 6 efter den første infusion. Hvis en patient ikke reagerer efter 3 doser, bør der ikke gives yderligere behandling med infliximab.
Hos patienter, der reagerer, er alternative løsninger til fortsat behandling:
• Vedligeholdelse: yderligere infusioner på 5 mg / kg hver 8. uge eller
• Genindgivelse: en infusion på 5 mg / kg, hvis tegn og symptomer på sygdom vedvarer, efterfulgt af infusioner på 5 mg / kg hver 8. uge (se under "Genindgivelse" og pkt. 4.4).
Selvom der mangler komparative data, indikerer begrænsede data om patienter, der oprindeligt reagerede på 5 mg / kg terapi, men mistede respons, at nogle patienter kan genoprette respons ved at øge dosis (se pkt.5.1). Fortsat behandling bør omhyggeligt genovervejes hos patienter, der ikke viser tegn på terapeutisk fordel efter dosisjustering.
Ved Crohns sygdom er oplevelsen af genindgift, hvis tegn og symptomer på sygdom vedvarer, begrænset, og der er ingen komparative data vedrørende risiko / fordel ved alternative løsninger til fortsat behandling.
Ulcerøs colitis
En 5 mg / kg intravenøs infusion efterfulgt af yderligere 5 mg / kg infusioner i uge 2 og 6 efter den første infusion, derefter gentaget hver 8. uge.
Tilgængelige data tyder på, at klinisk respons normalt opnås inden for 14 uger efter behandlingsstart, dvs. efter tre administrationer. Der bør tages grundigt hensyn til fortsat behandling hos patienter, der ikke reagerer inden for denne tidsperiode.
Ankyloserende spondylitis
En 5 mg / kg intravenøs infusion efterfulgt af yderligere 5 mg / kg infusioner i uge 2 og 6 efter den første infusion, derefter gentaget efter 6 til 8 uger. Hvis en patient ikke reagerer inden for 6 uger (dvs. efter 2 doser), bør den ikke modtage yderligere behandling med infliximab.
Psoriasisartrit
En 5 mg / kg intravenøs infusion efterfulgt af yderligere 5 mg / kg infusioner i uge 2 og 6 efter den første infusion, derefter gentaget hver 8. uge.
Psoriasis
En 5 mg / kg intravenøs infusion efterfulgt af yderligere 5 mg / kg infusioner i uge 2 og 6 efter den første infusion, derefter gentaget hver 8. uge. Hvis en patient ikke reagerer inden for 14 uger (dvs. efter 4 doser), bør der ikke gives yderligere behandling af infliximab.
Genindgift for Crohns sygdom og leddegigt
Hvis tegn og symptomer på sygdommen gentager sig, kan Remicade genindgives inden for 16 uger efter den sidste infusion. I kliniske forsøg var forsinkede overfølsomhedsreaktioner "ualmindelige" og forekom efter intervaller uden Remicade-administration. Mindre end 1 år (se afsnit Sikkerhed og effekt ved genindgift er ikke blevet fastslået efter mere end 16 uger uden Remicade-administration. Dette gælder både patienter med Crohns sygdom og patienter med leddegigt.
Genindgivelse for ulcerøs colitis
Sikkerhed og effekt ved genindgivelse med andre intervaller end 8 uger er ikke fastslået (se pkt. 4.4 og 4.8).
Genindgivelse for ankyloserende spondylitis
Sikkerhed og effekt af andre administrationer end dem, der gives med et interval på 6 til 8 uger, er ikke fastslået (se pkt. 4.4 og 4.8).
Genindgivelse for psoriasisartritis
Sikkerhed og effekt ved genindgivelse med andre intervaller end 8 uger er ikke fastslået (se pkt. 4.4 og 4.8).
Genindgivelse for psoriasis
En "begrænset erfaring med psoriasis som følge af genbehandling med en enkelt dosis Remicade efter et interval på 20 uger tyder på en" reduceret effekt og en "højere forekomst af milde til moderate infusionsreaktioner" sammenlignet med det indledende induktionsregime. (Se afsnit 5.1).
En "begrænset erfaring fra genbehandling efter forværring af sygdommen via et re-induktionsregime tyder på en" høj forekomst af infusionsreaktioner, herunder alvorlige reaktioner, sammenlignet med dem ved 8 ugers vedligeholdelsesbehandling (se afsnit 4.8).
Genindgivelse i de forskellige indikationer
I tilfælde af at vedligeholdelsesbehandling afbrydes, og der er behov for at genstarte behandlingen, anbefales det ikke at anvende et re-induktionsregime (se pkt. 4.8). I denne situation skal behandlingen med Remicade genstartes som enkeltdosis efterfulgt af vedligeholdelsesdosis i henhold til anbefalingerne beskrevet ovenfor.
Ældre patienter (≥ 65 år)
Der er ikke udført specifikke undersøgelser med Remicade hos ældre patienter. Der blev ikke observeret væsentlige aldersrelaterede forskelle i clearance eller fordelingsvolumen i kliniske undersøgelser.
Ingen dosisjustering er nødvendig (se pkt. 5.2). For mere information om sikkerheden ved Remicade hos ældre patienter, se afsnit 4.4 og 4.8.
Nedsat nyre- og / eller leverfunktion
Remicade er ikke undersøgt i disse patientpopulationer. Der kan ikke gives dosisanbefaling (se pkt. 5.2).
Pædiatrisk population
Crohns sygdom (6 - 17 år)
En dosis på 5 mg / kg administreret ved intravenøs infusion efterfulgt af efterfølgende infusioner af doser på 5 mg / kg 2 og 6 uger efter den første infusion og derefter hver 8. uge. Tilgængelige data understøtter ikke yderligere behandling med infliximab hos børn og unge, der ikke reagerer inden for de første 10 uger af behandlingen (se pkt.5.1).
Nogle patienter kan kræve et kortere dosisinterval for at opretholde den kliniske fordel, mens for andre et længere dosisinterval kan være tilstrækkeligt. Patienter, der har haft tidsintervallet mellem doser reduceret til mindre end 8 uger, kan have øget risiko for bivirkninger. Fortsat behandling med et forkortet interval bør omhyggeligt overvejes hos de patienter, der ikke viser tegn på terapeutisk fordel. Efter en ændring i tidsinterval mellem doser.
Sikkerheden og effekten af Remicade hos børn med Crohns sygdom under 6 år er ikke undersøgt. Aktuelt tilgængelige farmakokinetiske data er beskrevet i afsnit 5.2, men der kan ikke gives nogen anbefaling om dosering til børn under 6 år.
Ulcerøs colitis (6 - 17 år)
En dosis på 5 mg / kg administreret ved intravenøs infusion efterfulgt af efterfølgende infusioner af doser på 5 mg / kg 2 og 6 uger efter den første infusion og derefter hver 8. uge. Tilgængelige data understøtter ikke yderligere behandling med infliximab hos pædiatriske patienter, som ikke reagerer inden for de første 8 uger af behandlingen (se pkt.5.1).
Sikkerhed og effekt af Remicade hos børn med ulcerøs colitis under 6 år er ikke undersøgt. Aktuelt tilgængelige farmakokinetiske data er beskrevet i afsnit 5.2, men der kan ikke gives nogen anbefaling om dosering til børn under 6 år.
Psoriasis
Sikkerhed og virkning af Remicade hos børn og unge under 18 år ved indikationen psoriasis er ikke fastslået. Aktuelt tilgængelige data er beskrevet i afsnit 5.2, men der kan ikke gives nogen anbefaling om dosering.
Juvenil idiopatisk arthritis, psoriasisartritis og ankyloserende spondylitis
Sikkerheden og effekten af Remicade hos børn og unge under 18 år ved indikationerne juvenil idiopatisk arthritis, psoriasisartritis og ankyloserende spondylitis er ikke fastslået. Aktuelt tilgængelige data er beskrevet i afsnit 5.2, men der kan ikke gives nogen anbefaling om dosering.
Ung reumatoid arthritis
Sikkerhed og virkning af Remicade hos børn og unge under 18 år ved indikation af ung reumatoid artrit er ikke fastslået. Aktuelt tilgængelige data er beskrevet i afsnit 4.8 og 5.2, men kan ikke foretages. Anbefaling om dosering.
Nedsat nyre- og / eller leverfunktion
Remicade er ikke undersøgt i disse patientpopulationer. Der kan ikke gives dosisanbefaling (se pkt. 5.2).
Indgivelsesmåde
Remicade skal administreres intravenøst over en periode på 2 timer. Alle patienter behandlet med Remicade skal observeres i mindst 1-2 timer efter infusionen for akutte infusionsrelaterede reaktioner. Nødudstyr som adrenalin, antihistaminer, kortikosteroider og et kunstigt åndedrætsværn bør holdes tilgængeligt.Patienter kan forbehandles med f.eks. Et antihistamin, hydrokortison og / eller paracetamol, og infusionshastigheden kan sænkes for at reducere risikoen for infusion- relaterede reaktioner, især hvis der tidligere er forekommet infusionsrelaterede reaktioner (se pkt. 4.4).
Infusioner forkortet til voksne indikationer
Hos omhyggeligt udvalgte voksne patienter, der har tolereret mindst 3 indledende 2-timers Remicade-infusioner (induktionsfase), og som modtager vedligeholdelsesbehandling, administrering af efterfølgende infusioner over en periode på ikke mindre end 1 time Hvis en infusionsreaktion er forbundet med den forkortede infusion forekommer, kan en langsommere infusionshastighed overvejes for fremtidige infusioner, hvis behandlingen fortsætter. Forkortede infusioner ved doser> 6 mg / kg er ikke undersøgt (se pkt.4.8).
For instruktioner om forberedelse og administration, se afsnit 6.6.
04.3 Kontraindikationer
Patienter med tidligere overfølsomhed over for infliximab (se pkt. 4.8), over for andre murine proteiner eller over for et eller flere af hjælpestofferne anført i pkt.6.1.
Patienter med tuberkulose eller andre alvorlige infektioner såsom sepsis, bylder og opportunistiske infektioner (se pkt. 4.4).
Patienter med moderat til svær hjertesvigt (NYHA - New York Heart Association - Klasse III / IV) (se pkt. 4.4 og 4.8).
04.4 Særlige advarsler og passende forholdsregler ved brug
For at forbedre sporbarheden af biologiske lægemidler skal varemærket og batchnummeret for det administrerede produkt tydeligt registreres (eller mærkes) i patientjournalen.
Infusionsreaktioner og overfølsomhed
Infliximab har været forbundet med akutte infusionsrelaterede reaktioner, herunder anafylaktisk chok og forsinkede overfølsomhedsreaktioner (se pkt. 4.8).
Akutte infusionsreaktioner inklusive anafylaktiske reaktioner kan forekomme i løbet af (inden for sekunder) eller inden for timer efter infusionen. Hvis der opstår akutte reaktioner på infusionen, skal infusionen straks stoppes. Nødudstyr såsom adrenalin, antihistaminer, kortikosteroider og en kunstig ventilator bør holdes tilgængelig.Patienter kan forbehandles, f.eks. Med et antihistamin, hydrokortison og / eller paracetamol for at forhindre milde og forbigående virkninger.
Antistoffer mod infliximab kan udvikle sig og har været forbundet med en øget hyppighed af infusionsreaktioner. En lav infusionsreaktion var svære allergiske reaktioner, og der blev også observeret en sammenhæng mellem udviklingen af antistoffer mod infliximab og et reduceret respons. Samtidig administration af immunmodulatorer var forbundet med en lavere forekomst af antistoffer mod infliximab og en reduktion i hyppigheden af infusionsreaktioner.Effekten af samtidig immunmodulerende behandling var mere intens hos episodisk behandlede patienter end hos patienter, der modtog vedligeholdelsesbehandling. Patienter, der har afbrudt immunsuppressiv behandling før eller under behandling med Remicade, har en øget risiko for at udvikle disse antistoffer. Antistoffer mod infliximab kan ikke altid påvises i serumprøver. Hvis der opstår alvorlige reaktioner, skal der gives symptomatisk behandling, og yderligere Remicade -infusioner bør ikke gives (se pkt. 4.8.).
Forsinkede overfølsomhedsreaktioner er blevet rapporteret i kliniske undersøgelser. Tilgængelige data tyder på en øget risiko for forsinket overfølsomhed over for at øge tidsintervallerne uden Remicade -administration. Patienter bør rådes til straks at kontakte deres læge i tilfælde af en forsinket bivirkning (se pkt. 4.8). Hvis patienterne behandles igen efter en længerevarende behandling periode, bør de overvåges nøje for tegn og symptomer på forsinket overfølsomhed.
Infektioner
Patienter bør overvåges nøje for infektioner, herunder tuberkulose før, under og efter behandling med Remicade. Da eliminering af infliximab kan tage op til seks måneder, bør overvågning fortsætte i løbet af denne periode, Yderligere behandling med Remicade bør ikke gives, hvis en patient udvikler alvorlige infektioner eller sepsis.
Der skal udvises forsigtighed ved brug af Remicade til patienter med kronisk infektion eller en historie med tilbagevendende infektioner, herunder samtidig behandling med immunsuppressiva. Patienter bør informeres passende om behovet for at undgå udsættelse for potentielle risikofaktorer for infektioner.
Tumornekrosefaktor alfa (TNFα) medierer betændelse og modulerer cellulære immunresponser. Eksperimentelle data viser, at TNFα er afgørende for opløsningen af intracellulære infektioner. Klinisk erfaring viser, at værtsimmunforsvar er kompromitteret hos nogle patienter behandlet med infliximab.
Det skal bemærkes, at TNFα -undertrykkelse kan maskere symptomerne på en infektion, såsom feber. Tidlig genkendelse af atypiske kliniske manifestationer af alvorlige infektioner og typiske kliniske manifestationer af sjældne og usædvanlige infektioner er afgørende for at minimere forsinkelser i diagnose og behandling.
Patienter, der tager TNF-blokerende lægemidler, er mere tilbøjelige til alvorlige infektioner.
Tuberkulose, bakterielle infektioner, herunder sepsis og lungebetændelse, invasive svampe-, virale og andre opportunistiske infektioner er blevet observeret hos patienter behandlet med infliximab. Nogle af disse infektioner har været dødelige; de hyppigst rapporterede opportunistiske infektioner med en dødelighed> 5% omfatter penumocystose, candidiasis, listeriose og aspergillose.
Patienter, der udvikler en ny infektion, mens de behandles med Remicade, bør overvåges nøje og gennemgå en grundig diagnostisk evaluering. Administration af Remicade bør afbrydes, hvis en patient udvikler en ny alvorlig infektion eller sepsis og passende antimikrobiel eller svampedræbende behandling påbegyndes, indtil infektionen er løst.
Tuberkulose
Tilfælde af aktiv tuberkulose er blevet rapporteret hos patienter behandlet med Remicade. Det skal bemærkes, at det i størstedelen af disse tilfælde var ekstrapulmonal tuberkulose, både lokaliseret og diffus.
Inden behandling påbegyndes med Remicade, bør alle patienter vurderes for både aktiv og inaktiv ("latent") tuberkulose. Denne evaluering bør omfatte en detaljeret sygehistorie, herunder en personlig historie med tuberkulose eller mulig tidligere kontakt med en kilde til TB -infektion og tidligere og / eller ledsagende immunsuppressive behandlinger. Passende diagnostiske tests, såsom tuberkulin hudtest og brystradiografi, bør udføres hos alle patienter (lokale retningslinjer kan være gældende). Det anbefales, at disse tests rapporteres på patientens advarselskort. Læger påmindes om risikoen for falske negative resultater af tuberkulinhudtest, især hos alvorligt syge eller immunkompromitterede patienter.
Hvis der diagnosticeres aktiv tuberkulose, må Remicade -behandling ikke påbegyndes. (se afsnit 4.3)
Hvis der er mistanke om latent tuberkulose, bør en læge med erfaring i behandling af tuberkulose konsulteres. I alle de situationer, der er beskrevet nedenfor, skal fordel / risiko -balancen ved Remicade -behandling vejes omhyggeligt.
Hvis der er konstateret inaktiv ("latent") tuberkulose, bør anti-tuberkulosebehandling for latent tuberkulose startes, inden behandling med Remicade påbegyndes i henhold til lokale retningslinjer.
Hos patienter, der har mange eller betydelige risikofaktorer for tuberkulose og har en negativ test for latent tuberkulose, bør behandling med tuberkulose overvejes, før Remicade påbegyndes.
Anvendelse af behandling mod tuberkulose bør også overvejes, inden Remicade-behandling påbegyndes hos patienter med en tidligere historie med latent eller aktiv tuberkulose, for hvem et tilstrækkeligt behandlingsforløb ikke kan bekræftes.
Nogle tilfælde af aktiv tuberkulose er blevet rapporteret hos patienter behandlet med Remicade under og efter behandling for latent tuberkulose.
Alle patienter bør rådes til at søge lægehjælp, hvis der opstår tegn / symptomer, der tyder på tuberkulose (f.eks. Vedvarende hoste, spild / vægttab, lav feber) under eller efter Remicade-behandling.
Invasive svampeinfektioner
En invasiv svampeinfektion såsom aspergillose, candidiasis, pneumocystose, histoplasmose, coccidioidomycosis eller blastomycosis bør mistænkes hos patienter behandlet med Remicade, hvis de udvikler alvorlig systemisk sygdom, og en læge, der er kompetent til at diagnosticere og behandle invasive svampeinfektioner, bør konsulteres på et tidligt stadium når man besøger disse patienter. Invasive svampeinfektioner kan forekomme som spredt frem for lokaliseret sygdom, og antigen- og antistofundersøgelser kan være negative hos nogle patienter med aktiv infektion. Passende empirisk svampedræbende behandling bør overvejes i diagnostikprocessen under hensyntagen til både risikoen for en alvorlig svampeinfektion og risikoen ved svampedræbende behandling.
For patienter, der har boet i eller rejst til områder, hvor invasive svampeinfektioner såsom histoplasmose, coccidioidomycosis eller blastomycosis er endemiske, bør fordele og risici ved Remicade -behandling overvejes nøje, før Remicade -behandling påbegyndes.
Fistulerende Crohns sygdom
Patienter med fistulerende Crohns sygdom med akutte suppurative fistler bør ikke starte behandling med Remicade, før en kilde til mulig infektion, især bylder, er udelukket (se pkt. 4.3).
Genaktivering af hepatitis B (HBV)
Genaktivering af hepatitis B er blevet observeret hos patienter behandlet med en TNF-antagonist, herunder infliximab, og som var kroniske bærere af denne virus. I nogle tilfælde er der sket fatale følger.
Patienter bør evalueres for HBV -infektion, inden behandling påbegyndes med Remicade. For patienter, der tester positivt for HBV -infektion, anbefales det at konsultere en læge med erfaring i behandling af hepatitis B.
HBV-bærere, der kræver Remicade-behandling, bør overvåges nøje for tegn og symptomer på aktiv HBV-infektion under hele behandlingsvarigheden og i flere måneder efter behandlingens afslutning. Der findes ikke tilstrækkelige data om HBV-patienter. Behandlet med antiviral behandling i kombination med TNF-antagonist behandling for at forhindre HBV -reaktivering Hos patienter, der udvikler HBV -reaktivering, bør Remicade -behandlingen afbrydes, og effektiv antiviral behandling med passende støttende behandling skal påbegyndes.
Hepatobiliære begivenheder
I markedsføringsperioden for Remicade er der observeret meget sjældne tilfælde af gulsot og ikke-infektiøs hepatitis, nogle med egenskaber ved autoimmun hepatitis. Der har været isolerede tilfælde af leversvigt, der resulterede i levertransplantation eller død. Hos patienter med tegn og symptomer på nedsat leverfunktion bør niveauet af leverskade vurderes. Hvis gulsot og / eller ALAT -forhøjelser ≥ 5 gange den øvre normale grænse udvikler sig, bør Remicade -behandlingen afbrydes og en grundig undersøgelse af de unormale tilstande foretages.
Sammenslutning af en TNF-alfa-hæmmer og anakinra
Alvorlige infektioner og neutropeni forekom i kliniske kombinationsundersøgelser af anakinra og en anden TNFα -hæmmer, uden yderligere klinisk fordel i forhold til brugen af etanercept alene.Givet arten af de bivirkninger, der blev observeret ved kombinationen af etanercept og anakinra, kan lignende toksicitet forekomme med kombination af anakinra og andre TNFα -hæmmere. Derfor anbefales kombinationen af Remicade og anakinra ikke.
Sammenslutning af en TNF-alfa-hæmmer og abatacept
I kliniske undersøgelser var den kombinerede anvendelse af TNF-antagonister og abatacept forbundet med en øget risiko for infektioner, herunder alvorlige infektioner, sammenlignet med TNF-antagonister, der blev brugt alene, uden en stigning i den kliniske fordel. Remicade og abatacept anbefales ikke.
Forening med andre biologiske terapier
Der er utilstrækkelig information om samtidig brug af infliximab med andre biologiske behandlinger, der bruges til at behandle de samme tilstande som infliximab. Samtidig brug af infliximab med disse biologiske midler anbefales ikke på grund af muligheden for øget risiko for infektion og andre potentielle lægemiddelinteraktioner.
Substitution mellem biologiske DMARD'er
Der skal udvises forsigtighed, og patienterne skal fortsat overvåges, når de skifter fra en biologisk til en anden, da overlappende biologisk aktivitet yderligere kan øge risikoen for bivirkninger, herunder infektion.
Levende vacciner / smitsomme terapeutiske midler
Hos patienter behandlet med anti-TNF-terapi er der begrænsede data tilgængelige om respons på vaccination med levende vacciner eller om den sekundære smitteoverførsel ved administration af levende vacciner. Brug af levende vacciner kan føre til kliniske infektioner, herunder spredte infektioner. . Samtidig administration af levende vacciner med Remicade anbefales ikke.
Hos spædbørn udsat for infiximab i livmoderen er der rapporteret om et dødeligt udfald på grund af dissemineret Calmette-Guérin bacillus (BCG) infektion efter administration af BCG-vaccine efter fødslen. Inden administration af levende vacciner til udsatte spædbørn i livmoderen en ventetid på mindst seks måneder efter fødslen anbefales for infliximab (se afsnit 4.6).
Andre anvendelser af infektiøse terapeutiske midler, såsom levende svækkede bakterier (f.eks. Intravesikale instillationer med BCG til kræftbehandling) kan resultere i kliniske infektioner, herunder spredte infektioner. Det anbefales, at terapeutiske infektiøse midler ikke gives samtidigt med Remicade.
Autoimmune reaktioner
Den relative mangel på TNFα forårsaget af anti-TNF-terapi kan føre til initiering af en autoimmun proces.Hvis en patient har symptomer, der forudsiger et lupuslignende syndrom efter behandling med Remicade og er positiv for anti-DNA-antistoffer mod dobbelt helix, er der ingen yderligere behandling med Remicade bør gives (se pkt. 4.8).
Virkninger på nervesystemet
Anvendelsen af TNF-blokerende midler, herunder infliximab, har været forbundet med begyndelsen eller forværringen af kliniske symptomer og / eller radiografiske tegn på demyeliniserende lidelser i centralnervesystemet, herunder multipel sklerose og perifere demyeliniseringsforstyrrelser, herunder Guillain-Barré syndrom hos patienter med allerede eksisterende eller nylige demyeliniserende lidelser, bør fordele og risici ved anti-TNF-behandling overvejes nøje, før behandling med Remicade påbegyndes.
Afbrydelse af Remicade -behandling bør overvejes, hvis disse tilstande udvikler sig.
Maligne neoplasmer og lymfoproliferative sygdomme
I kontrollerede faser af kliniske forsøg med TNF -hæmmere blev der observeret flere tilfælde af maligniteter inklusive lymfom blandt patienter, der modtog en TNF -hæmmer end hos kontrolpatienter. Under kliniske forsøg med Remicade, for alle godkendte indikationer, var forekomsten af lymfom hos patienter behandlet med Remicade højere end forventet i den generelle befolkning, men hyppigheden af lymfom var sjælden. Efter markedsføring er der rapporteret tilfælde af leukæmi hos patienter behandlet med en TNF -antagonist. Der er en øget baggrundsrisiko for at udvikle lymfom og leukæmi hos patienter med leddegigt med en meget aktiv og mangeårig inflammatorisk sygdom, der komplicerer risikovurdering.
I et undersøgende klinisk forsøg, der evaluerede brugen af Remicade hos patienter med moderat til svær kronisk obstruktiv lungesygdom (Kronisk obstruktiv lungesygdom, KOL) blev der rapporteret om flere tilfælde af malignitet hos patienter behandlet med Remicade end hos kontrolpatienter. Alle patienter var storrygere.Der bør udvises omhu ved evaluering af behandlingen af patienter med øget risiko for malignitet som storrygere.
Baseret på nuværende viden kan risikoen for at udvikle lymfomer eller maligniteter hos patienter behandlet med en TNF -hæmmer ikke udelukkes (se pkt. 4.8). Der skal udvises forsigtighed ved overvejelse af TNF -hæmmerbehandling hos patienter med malignitet i anamnesen eller ved overvejelse af langvarig behandling hos patienter, der udvikler malignitet.
Der bør også udvises forsigtighed hos patienter med psoriasis, som tidligere er blevet behandlet omfattende med immunsuppressiva eller i længere perioder med PUVA.
Efter markedsføring er der rapporteret maligniteter, hvoraf nogle er dødelige, blandt børn, unge og unge voksne (op til 22 år) behandlet med TNF-blokerende lægemidler (behandlingens start ≤ 18 år), inklusive Remicade. Ca. halvdelen af tilfældene var lymfomer. De andre tilfælde var en række forskellige maligniteter og omfattede sjældne maligniteter, der normalt var forbundet med immunsuppression. En risiko for udvikling af maligne neoplasmer hos patienter behandlet med TNF -hæmmere kan ikke udelukkes.
Post-marketing sjældne tilfælde af hepatosplenisk T-cellelymfom (HSTCL) er blevet rapporteret hos patienter behandlet med TNF-blokerende midler, herunder infliximab. Denne sjældne form for T-cellelymfom har et ekstremt aggressivt forløb og resultat. Normalt dødelig. Næsten alle patienter havde modtaget behandling med AZA eller 6-MP samtidigt med eller umiddelbart før en TNF-blokker. Langt de fleste tilfælde med Remicade forekom hos patienter med Crohns sygdom eller ulcerøs colitis og De fleste tilfælde er blevet rapporteret hos unge eller unge mandlige voksne. Den potentielle risiko for kombinationen af AZA eller 6-MP og Remicade skal overvejes nøje. En risiko for at udvikle hepatosplenisk T-cellelymfom hos patienter behandlet med Remicade kan ikke udelukkes (se pkt.4.8).
Melanom og Merkel -cellecarcinom er blevet rapporteret hos patienter, der får behandling med en TNF -blokker, herunder Remicade (se pkt. 4.8). Periodisk hudundersøgelse anbefales, især til patienter med risikofaktorer for hudkræft.
En retrospektiv kohorteundersøgelse baseret på data fra svenske nationale sundhedsregistre fandt en øget forekomst af livmoderhalskræft hos kvinder med leddegigt behandlet med infliximab sammenlignet med biologisk ubehandlede patienter eller den generelle befolkning, herunder dem over 60 år. Periodisk screening bør fortsættes hos kvinder behandlet med Remicade, herunder dem over 60 år.
Alle patienter med ulcerøs colitis, der har en øget risiko for at udvikle tyktarmsdysplasi eller carcinom (f.eks. Patienter med langvarig ulcerøs colitis eller primær skleroserende cholangitis) eller som har en medicinsk historie med dysplasi eller tyktarmskræft, bør undersøges. til denne dysplasi med jævne mellemrum, inden behandlingen startes og under sygdomsforløbet. Denne evaluering bør omfatte en koloskopi og biopsier i henhold til lokale retningslinjer. I lyset af de aktuelle data vides det ikke, om infliximab -behandling påvirker risikoen for at udvikle dysplasi eller tyktarmskræft (se pkt. 4.8).
Da muligheden for en øget risiko for at udvikle kræft hos patienter behandlet med Remicade med nydiagnosticeret dysplasi ikke er fastslået, er det nødvendigt at evaluere fordel / risiko -forholdet hos de enkelte patienter og overveje at afbryde behandlingen.
Hjertefejl
Remicade bør bruges med forsigtighed til patienter med let hjertesvigt (NYHA klasse I / II). Patienter skal overvåges nøje, og behandling med Remicade skal afbrydes hos patienter, der får nye eller forværrede symptomer på hjertesvigt (se pkt. 4.3 og 4.8).
Hæmatologiske reaktioner
Tilfælde af pancytopeni, leukopeni, neutropeni og trombocytopeni er blevet rapporteret hos patienter, der modtager anti-TNF-lægemidler, herunder Remicade. Alle patienter bør rådes til at søge øjeblikkelig lægehjælp, hvis de udvikler kompatible tegn eller symptomer på bloddyskrasi (f.eks. Vedvarende feber, blå mærker, blødninger og bleghed). Afbrydelse af Remicade -behandling bør overvejes hos patienter med bekræftede signifikante hæmatologiske abnormiteter.
Andre
Erfaringen med sikkerheden ved Remicade -behandling hos patienter, der har været opereret, herunder artroplastik, er begrænset. Den lange eliminationshalveringstid for infliximab bør overvejes, når man planlægger en operation. En patient, der skal opereres, mens Remicade behandles, bør overvåges nøje for en øget risiko for infektioner, og passende foranstaltninger bør overvejes.
Manglende reaktion på behandling for Crohns sygdom kan indikere tilstedeværelsen af stive fibrotiske strikturer, der kan kræve kirurgisk behandling. Der er ingen kliniske tegn på, at infliximab forværres eller forårsager fibrotiske strikturer.
Særlige populationer
Ældre patienter (≥ 65 år)
Forekomsten af alvorlige infektioner hos patienter i alderen 65 år og derover behandlet med Remicade var højere end hos patienter under 65 år. Nogle af disse var dødelige. Der bør lægges særlig vægt på infektionsrisiko ved behandling af ældre (se pkt. 4.8) .
Pædiatrisk population
Infektioner
I kliniske undersøgelser blev infektioner rapporteret hyppigere hos børn end hos voksne (se pkt. 4.8).
Vaccinationer
Det anbefales, at pædiatriske patienter, hvis det er muligt, har alle vaccinationer i overensstemmelse med de seneste retningslinjer, inden behandling med Remicade påbegyndes.
Maligne neoplasmer og lymfoproliferative lidelser
Efter markedsføring er der rapporteret maligniteter, hvoraf nogle er dødelige, blandt børn, unge og unge voksne (op til 22 år) behandlet med TNF-blokerende lægemidler (behandlingens start ≤ 18 år), inklusive Remicade. Ca. halvdelen af tilfældene var lymfomer. De andre tilfælde var en række forskellige maligniteter og omfattede sjældne maligniteter, der normalt var forbundet med immunsuppression. En risiko for udvikling af malignitet hos børn og unge behandlet med TNF -hæmmere kan ikke udelukkes.
Sjældne tilfælde af hepatosplenisk T-cellelymfom er blevet rapporteret efter markedsføring hos patienter behandlet med TNF-blokerende midler, herunder infliximab. Denne sjældne form for T-cellelymfom har et ekstremt aggressivt forløb og normalt dødeligt udfald. Næsten alle patienter havde modtaget behandling med AZA eller 6-MP samtidigt med eller umiddelbart før en TNF-blokker. Langt de fleste tilfælde med Remicade forekom hos patienter med Crohns sygdom eller ulcerøs colitis, og de fleste tilfælde er blevet rapporteret hos unge eller unge mandlige voksne.Den potentielle risiko for kombination af AZA eller 6-MP og Remicade skal overvejes nøje. En risiko for at udvikle hepatosplenisk T-cellelymfom hos patienter behandlet med Remicade kan ikke udelukkes (se pkt.4.8).
04.5 Interaktioner med andre lægemidler og andre former for interaktion
Der er ikke udført interaktionsundersøgelser.
Der er tegn på, at samtidig brug af methotrexat og andre immunmodulatorer til patienter med leddegigt, psoriasisartritis og Crohns sygdom reducerer dannelsen af antistoffer mod infliximab og øger plasmakoncentrationer af infliximab. Resultaterne er imidlertid usikre på grund af begrænsningerne i de metoder, der anvendes til analysen af infliximab og antistofferne mod infliximab i serum.
Kortikosteroider ser ikke ud til at ændre infliximabs farmakokinetik på en klinisk relevant måde.
Kombinationen af Remicade med andre biologiske terapier, der bruges til at behandle de samme tilstande som Remicade, herunder anakinra og abatacept, anbefales ikke (se pkt. 4.4).
Det anbefales, at der ikke gives levende vacciner samtidig med Remicade. Det anbefales også, at levende vacciner ikke gives til spædbørn efter eksponering i livmoderen til infliximab i mindst 6 måneder efter fødslen (se pkt. 4.4).
Infektiøse terapeutiske midler bør ikke administreres samtidigt med Remicade (se pkt. 4.4).
04.6 Graviditet og amning
Kvinder i den fertile alder
Kvinder i den fertile alder bør anvende passende prævention under behandling med Remicade og fortsætte brugen i mindst 6 måneder efter den sidste dosis.
Graviditet
Et moderat antal prospektivt indsamlede data om gravide patienter (ca. 450) behandlet med infliximab med kendte resultater, herunder et begrænset antal (ca. 230) graviditeter, der blev behandlet i løbet af første trimester, viste ingen uventede virkninger på resultatet. På grund af hæmning af TNFα, infliximab administreret under graviditet kan ændre den normale immunrespons hos den nyfødte. Hverken maternel toksicitet, embryotoksicitet eller teratogenicitet blev fundet i en musets udviklingstoksicitetsundersøgelse ved anvendelse af et lignende antistof, der selektivt hæmmer TNFa -funktionalitet (se afsnit 5.3).
Den tilgængelige kliniske erfaring er for begrænset til at udelukke risici, og administration af infliximab anbefales derfor ikke under graviditet.
Infliximab passerer gennem moderkagen og er blevet påvist i serum af spædbørn i op til 6 måneder efter fødslen. Efter eksponeringen i livmoderen til infliximab, kan spædbørn have en højere infektionsrisiko, herunder en "alvorlig spredt infektion, der kan have et fatalt udfald. Administration af levende vacciner (f.eks. BCG -vaccine) til udsatte spædbørn i livmoderen infliximab anbefales ikke i mindst 6 måneder efter fødslen (se pkt. 4.4 og 4.5). Tilfælde af agranulocytose er også blevet rapporteret (se pkt.4.8).
Fodringstid
Det vides ikke, om infliximab udskilles i modermælk eller absorberes systemisk efter indtagelse. Da humane immunglobuliner udskilles i modermælk, bør kvinder ikke amme i mindst 6 måneder efter behandling med Remicade.
Fertilitet
Der er ikke tilstrækkelige prækliniske data til at drage konklusioner om virkningen af infliximab på fertiliteten og den generelle reproduktive funktion (se pkt. 5.3).
04.7 Virkninger på evnen til at føre motorkøretøj og betjene maskiner
Remicade har mindre virkninger på evnen til at føre motorkøretøj eller betjene maskiner. Svimmelhed kan forekomme efter administration af Remicade (se pkt.4.8).
04.8 Bivirkninger
Resumé af sikkerhedsprofilen
Øvre luftvejsinfektion var den mest almindelige bivirkning (ADR) rapporteret i kliniske forsøg, der forekom hos 25,3% af infliximab-behandlede patienter versus 16,5% af kontrolpatienter. "Brug af TNF-hæmmere rapporteret til Remicade omfatter HBV-reaktivering, kongestivt hjertesvigt ( CHF), alvorlige infektioner (herunder sepsis, opportunistiske infektioner og TB), serumsygdom (forsinkede overfølsomhedsreaktioner), hæmatologiske reaktioner, lupus systemisk erythematosus / lupus-lignende syndrom, demyeliniserende sygdom, hepatobiliære hændelser, lymfom, HSTCL, leukæmi, Merkelcellekræft , melanom, pædiatrisk malignitet, sarkoidose / sarkoideaktion, tarm- eller perianal abscess (ved Crohns sygdom) og alvorlige infusionsreaktioner (se pkt. 4.4).
Tabel over bivirkninger
Tabel 1 viser bivirkninger rapporteret i kliniske forsøg samt bivirkninger, nogle med dødelig udgang, rapporteret efter markedsføring. Inden for systemorganklassen er bivirkninger opført efter frekvens ved hjælp af følgende kategorier: meget almindelig (≥ 1/10); almindelig (≥ 1/100 til
tabel 1
Bivirkninger i kliniske forsøg og efter markedsføring
* inklusive bovint tuberkulose (dissemineret BCG -infektion), se pkt.4.4
Infusionsrelaterede reaktioner
I kliniske forsøg blev en infusionsrelateret reaktion defineret som enhver bivirkning, der forekommer under en infusion eller inden for 1 time efter infusionen. I fase III kliniske forsøg havde 18% af patienterne behandlet med infliximab sammenlignet med 5% af patienterne behandlet med placebo en infusionsrelateret reaktion.Samlet set oplevede en højere andel af patienterne, der fik infliximab monoterapi, en infusionsrelateret reaktion end patienter, der modtog samtidig infliximab med immunmodulatorer. Ca. 3% af patienterne afbrød behandlingen på grund af infusionsrelaterede reaktioner, og alle patienter blev restituerede med eller uden medicinsk behandling.
Af de infliximab-behandlede patienter, der havde en infusionsreaktion i induktionsperioden til og med uge 6, oplevede 27% en infusionsreaktion i vedligeholdelsesperioden mellem uge 7 og uge 54. Af patienter, der ikke havde en infusionsreaktion i induktionsperioden, 9% oplevede en infusionsreaktion i vedligeholdelsesperioden.
I en klinisk undersøgelse af patienter med leddegigt (ASPIRE) blev infusioner administreret over 2 timer for de første 3 infusioner. Varigheden af efterfølgende infusioner kunne forkortes til ikke mindre end 40 minutter hos patienter, der ikke oplevede nogen reaktioner. Alvorlige til infusionen. I denne undersøgelse modtog 66 procent af patienterne (686 ud af 1040) mindst en forkortet infusion, der varede 90 minutter eller mindre, og 44% af patienterne (454 ud af 1040) modtog mindst en forkortet infusion, der varede 60 minutter eller mindre. Hos infliximab-behandlede patienter, der modtog mindst en forkortet infusion, forekom infusionsrelaterede reaktioner hos 15% af patienterne, og alvorlige infusionsreaktioner forekom hos 0,4% af patienterne.
I et klinisk studie med patienter med Crohns sygdom (SONIC) blev infusionsrelaterede reaktioner set hos 16,6% (27/163) af patienterne, der fik infliximab som monoterapi, hos 5% (9/179) af patienterne, der fik infliximab som monoterapi. i kombination med AZA og hos 5,6% (9/161) af patienterne, der får AZA som monoterapi. En alvorlig infusionsreaktion (
I perioden efter markedsføringen har tilfælde af anafylaktoide reaktioner, herunder laryngeal / faryngealt ødem, alvorlig bronkospasme og anfald været forbundet med Remicade-administration.
Derudover har der også været sjældne rapporter om forbigående synstab og myokardiskæmi / myokardieinfarkt, der forekom under eller inden for to timer efter Remicade -infusionen (se pkt. 4.4).
Infusionsreaktioner efter genindgift af Remicade
Et klinisk studie blev designet hos patienter med moderat til svær psoriasis for at evaluere effekten og sikkerheden af langvarig vedligeholdelsesbehandling, sammenlignet med genbehandling med et Remicade-induktionsregime (maksimalt fire infusioner på 0, 2, 6 og 14 uger) efter sygdom forværres. Patienterne modtog ingen samtidig immunosuppressiv behandling. I genbehandlingsarmen oplevede 4% (8/219) af patienterne alvorlige infusionsreaktioner mod ansigtsødem og hypotension. I alle tilfælde blev Remicade -behandlingen stoppet og / eller en anden behandling blev vedtaget med fuldstændig opløsning af tegn og symptomer.
Forsinket overfølsomhed
I kliniske undersøgelser var forsinkede overfølsomhedsreaktioner ualmindelige og forekom efter Remicade-frie tidsintervaller på mindre end 1 år. I psoriasisundersøgelser opstod forsinkede overfølsomhedsreaktioner tidligt under behandlingen. Tegn og symptomer omfattede myalgi og / eller artralgi med feber og / eller udslæt, hvor nogle patienter havde kløe, ansigts-, hånd- eller læbeødem, dysfagi, nældefeber, ondt i halsen og hovedpine.
Der foreligger ikke tilstrækkelige data om forekomsten af forsinkede overfølsomhedsreaktioner efter Remicade-frie tidsintervaller på mere end 1 år, men begrænsede data fra kliniske forsøg tyder på en øget risiko for forsinket overfølsomhed over for stigningen. Varigheden af tidsintervallerne uden administration af Remicade (se pkt. 4.4).
I et 1-årigt klinisk studie med gentagne infusioner hos patienter med Crohns sygdom (ACCENT I-studie) var forekomsten af reaktioner som følge af udviklingen af serumsygdomslignende reaktioner 2,4%.
Immunogenicitet
Patienter, der udviklede antistoffer mod infliximab, var mere tilbøjelige til at opleve infusionsrelaterede reaktioner (ca. 2 til 3 gange højere). Samtidig brug af immunsuppressive midler syntes at reducere hyppigheden af infusionsrelaterede reaktioner.
I kliniske forsøg, hvor enkelt- og multiple doser infliximab blev administreret fra 1 til 20 mg / kg, blev der fundet antistoffer mod infliximab hos 14% af patienterne, der modtog immunsuppressiv behandling og hos 24% af patienterne uden immunsuppressiv behandling. 8% af patienter med leddegigt, der blev behandlet gentagne gange med den anbefalede dosis, og methotrexat udviklede antistoffer mod infliximab. Hos patienter med psoriasisgigt, der blev behandlet med 5 mg / kg med eller uden methotrexat, udvikledes der antistoffer hos 15% samlet set. Patienter (hos 4% af patienterne, der fik methotrexat) og 26% af patienterne, der ikke modtog methotrexat ved baseline). Hos patienter med Crohns sygdom, der modtog vedligeholdelsesbehandling i gennemsnit 3,3% af patienterne, der modtog immunsuppressiva, og 13,3% af patienterne, der ikke modtog immunsuppressiva, udviklede antistoffer mod infliximab. Antallet af antistoffer var 2-3 gange højere for patienter behandlet episodisk. På grund af metodologiske begrænsninger udelukkede en negativ test ikke tilstedeværelsen af antistoffer mod infliximab. Nogle patienter, der udviklede høje titere af antistoffer mod infliximab, havde nedsat effekt. Hos psoriasispatienter, der blev behandlet med infliximab -vedligeholdelsesregime, udviklede cirka 28% antistoffer mod infliximab i mangel af samtidig behandling med immunmodulatorer (se pkt. 4.4: "Infusionsreaktioner og overfølsomhed").
Infektioner
Tuberkulose, bakterielle infektioner, herunder sepsis og lungebetændelse, invasive svampe, virale og andre opportunistiske infektioner er blevet observeret hos patienter, der får Remicade. Nogle af disse har været dødelige. De hyppigst rapporterede opportunistiske infektioner med en dødelighed> 5% omfatter pneumocystose, candidiasis, listeriose og aspergillose (se pkt. 4.4).
I kliniske forsøg blev 36% af infliximab-behandlede patienter behandlet for infektioner sammenlignet med 25% af placebo-behandlede patienter.
I kliniske forsøg med leddegigt var forekomsten af alvorlige infektioner inklusive lungebetændelse højere hos patienter behandlet med infliximab og methotrexat end hos dem, der blev behandlet med methotrexat alene, især i doser på 6 mg / kg eller højere (se pkt. 4.4).
Blandt de spontane rapporter, der blev rapporteret i perioden efter markedsføringen, er infektioner den mest almindelige alvorlige bivirkning. Nogle af tilfældene havde et fatalt udfald. Næsten 50% af de rapporterede dødsfald var forbundet med infektion. Der er rapporteret tilfælde af tuberkulose., undertiden dødelig, herunder tilfælde af miliertuberkulose og ekstrapulmonal lokaliseringstuberkulose (se pkt. 4.4).
Maligne neoplasmer og lymfoproliferative sygdomme
I kliniske forsøg med infliximab, hvor 5.780 patienter, der repræsenterede 5.494 patientår, blev behandlet, blev der fundet 5 tilfælde af lymfomer og 26 tilfælde af ikke-lymfom-maligniteter sammenlignet med ingen tilfælde af lymfom og 1 tilfælde af ikke-lymfom-malignitet. observeret hos 1.600 placebo-behandlede patienter, der repræsenterer 941 patientår.
I langsigtede sikkerhedsforsøg på op til 5 år med infliximab, der repræsenterer 6234 patientår (3.210 patienter), er der rapporteret 5 tilfælde af lymfom og 38 tilfælde af ikke-lymfom-maligniteter.
Tilfælde af malignitet, herunder lymfom, er også blevet rapporteret i perioden efter markedsføringen (se pkt. 4.4).
I en eksplorativ klinisk undersøgelse, der omfattede patienter med moderat til svær KOL, der enten var rygere eller tidligere rygere, blev 157 voksne patienter behandlet med Remicade i lignende doser som dem, der blev brugt ved leddegigt og Crohns sygdom. Ni af disse patienter udviklede maligniteter, herunder 1 lymfom. Medianvarigheden af en opfølgning var 0,8 år (forekomst 5,7% [95% CI 2,65%-10,6%]. Et tilfælde af malignitet blev rapporteret blandt de 77 patienter i kontrollen (median varighed af opfølgning 0,8 år; forekomst 1,3% [95% CI 0,03% - 7,0%]). Størstedelen af disse maligniteter involverede lunge, hoved eller nakke.
Et populationsbaseret retrospektiv kohortstudie fandt en øget forekomst af livmoderhalskræft hos infliximabbehandlede kvinder med leddegigt sammenlignet med biologisk ubehandlede patienter eller den generelle befolkning, inklusive dem over 60 år (se pkt. 4.4).
Derudover er der rapporteret om sjældne tilfælde af hepatosplenisk T-cellelymfom efter markedsføring hos patienter behandlet med Remicade, langt de fleste tilfælde forekom hos patienter med Crohns sygdom og ulcerøs colitis, de fleste patienter var unge eller unge mandlige voksne (se pkt.4.4 ).
Hjertefejl
I et fase II -studie med det formål at evaluere Remicade ved kongestiv hjertesvigt (CHF), blev der fundet en højere dødelighed som følge af forværring af hjertesvigt hos patienter behandlet med Remicade, især hos dem, der blev behandlet. Med den højeste dosis på 10 mg / kg (dvs. dobbelt den maksimalt godkendte dosis). I denne undersøgelse blev 150 patienter med NYHA klasse III og IV CHF (venstre ventrikulær udstødningsfraktion ≤ 35%) behandlet med 3 infusioner af Remicade 5 mg / kg, 10 mg / kg eller placebo over en periode på 6 uger. Efter 38 uger døde 9 af de 101 patienter, der blev behandlet med Remicade (2 til 5 mg / kg og 7 til 10 mg / kg), mens der var et dødsfald blandt de 49 patienter, der blev behandlet med placebo.
Tilfælde af forværring af hjertesvigt, med og uden identificerbare udløsere, er blevet rapporteret i perioden efter markedsføringen hos patienter behandlet med Remicade.Nyt debut hjertesvigt, herunder hjertesvigt, er også blevet rapporteret i perioden efter markedsføringen. Hos patienter med ingen kendt eksisterende kardiovaskulær sygdom Nogle af disse patienter var under 50 år.
Hepatobiliære begivenheder
I kliniske undersøgelser er der observeret milde eller moderate forhøjelser af ALAT og ASAT hos patienter, der får Remicade uden at udvikle sig til alvorlig leverskade. Forhøjelser af ALAT ≥ 5 x over normale grænser (ULN) blev observeret (se tabel 2). Aminotransferase forhøjelser (mere almindelig i ALAT end ASAT) blev observeret hos en større andel af patienterne, der fik Remicade end i kontrolgrupper, både når Remicade blev givet alene og når det blev givet i kombination med andre immunsuppressive lægemidler. De fleste af aminotransferase -abnormiteterne var forbigående; der forekom imidlertid forlængede stigninger hos et lille antal patienter. Generelt var patienter, der udviklede ALAT- og ASAT -forhøjelser, asymptomatiske, og abnormiteterne faldt eller forsvandt enten ved at fortsætte eller afbryde behandlingen med Remicade eller ved at ændre samtidig behandling. Meget sjældne tilfælde af gulsot og hepatitis, nogle med egenskaber ved autoimmun hepatitis, er blevet rapporteret hos patienter, der fik Remicade i overvågningsperioden efter markedsføring (se pkt. 4.4).
Tabel 2
Antal patienter med øget ALAT -aktivitet i kliniske forsøg
1 Patienter i placebogruppen modtog methotrexat, mens patienter i infliximab -gruppen fik både infliximab og methotrexat.
2 patienter i placebogruppen i de 2 fase III Crohns sygdomsstudier, ACCENT I og ACCENT II, modtog en startdosis på 5 mg / kg infliximab ved studiestart og placebo i vedligeholdelsesfasen. Blev randomiseret til placebo -vedligeholdelsesgruppen og efterfølgende skiftede til infliximab, blev de inkluderet i infliximab -gruppen i ALT -analysen. I fase IIIb -studiet af Crohns sygdom, SONIC, modtog patienter i placebo -armen AZA 2,5 mg / kg / dag som en aktiv kontrol ud over infliximab placebo -infusioner.
3 Antal patienter evalueret for ALAT.
4 Gennemsnitlig opfølgning er baseret på behandlede patienter.
Antinukleære antistoffer (ANA) / dobbeltstrengede DNA-antistoffer (dsDNA)
Omkring halvdelen af infliximab-behandlede patienter i kliniske forsøg, der var ANA-negative ved baseline, blev ANA-positive under undersøgelsen sammenlignet med cirka en femtedel af placebo-behandlede patienter. 17% af infliximab-behandlede patienter blev for nylig påvist anti-dsDNA-antistoffer sammenlignet med 0% af placebo-behandlede patienter. I den seneste evaluering forblev 57% af patienterne behandlet med infliximab positive for anti-dsDNA-antistoffer, men rapporter om lignende lupus- og lupus-syndromer forekommer sjældent (se pkt. 4.4).
Pædiatrisk population
Unge reumatoid arthritis patienter
Remicade blev undersøgt i et klinisk studie med 120 patienter (aldersgruppe: 4-17 år) med aktiv juvenil reumatoid artrit uanset methotrexatbrug. Patienter blev behandlet med infliximab 3 eller 6 mg / kg som et 3-dosis induktionsregime (uge 0 , Henholdsvis 2, 6 eller uge 14,16, 20) efterfulgt af vedligeholdelsesbehandling hver 8. uge i kombination med methotrexat.
Infusionsreaktioner
Infusionsreaktioner forekom hos 35% af patienter med juvenil reumatoid arthritis, der fik 3 mg / kg sammenlignet med 17,5% af patienterne, der fik 6 mg / kg. I Remicade 3 mg / kg -gruppen oplevede 4 ud af 60 patienter en alvorlig infusionsreaktion, og 3 patienter rapporterede en mulig anafylaktisk reaktion (hvoraf 2 var inkluderet i alvorlige infusionsreaktioner). I gruppen på 6 mg / kg oplevede 2 ud af 57 patienter en alvorlig infusionsreaktion. "infusion, hvoraf den ene havde en mulig anafylaktisk reaktion (se pkt.4.4 ).
Immunogenicitet
38% af patienterne, der fik 3 mg / kg, udviklede antistoffer mod infliximab sammenlignet med 12% af patienterne, der fik 6 mg / kg. Antistoftitere var signifikant højere i gruppen, der fik 3 mg / kg end i gruppen, der fik 6 mg / kg.
Infektioner
Infektioner forekom hos 68% (41/60) af børn, der fik 3 mg / kg i 52 uger, hos 65% (37/57) af børn, der fik 6 mg / kg infliximab i 38 uger og hos 47% (28 /60) af børn, der fik placebo i 14 uger (se pkt. 4.4).
Pædiatriske patienter med Crohns sygdom
Følgende bivirkninger blev rapporteret hyppigere hos pædiatriske Crohns sygdomspatienter inkluderet i REACH -undersøgelsen (se pkt.5.1) end hos voksne patienter med Crohns sygdom: anæmi (10.7%), blod i afføring (9.7%), leukopeni (8.7%), rødme med hudrødhed (8,7%), virusinfektioner (7,8%), neutropeni (6,8%), knoglebrud (6,8%), bakterielle infektioner (5,8%) og allergiske reaktioner, der involverer luftvejene (5,8%). Andre særlige overvejelser er beskrevet nedenfor.
Infusionsrelaterede reaktioner
17,5% af randomiserede patienter i REACH-undersøgelsen oplevede 1 eller flere infusionsreaktioner Ingen alvorlige tilfælde af infusionsreaktioner blev rapporteret, og 2 forsøgspersoner i REACH-undersøgelsen udviklede ikke-alvorlige anafylaktiske reaktioner.
Immunogenicitet
Antistoffer mod infliximab blev påvist hos 3 (2,9%) af pædiatriske patienter.
Infektioner
I REACH -undersøgelsen blev der rapporteret om infektioner hos 56,3% af randomiserede forsøgspersoner behandlet med infliximab. Infektioner blev rapporteret hyppigere hos forsøgspersoner, der modtog infusioner hver 8. uge end hos dem, der blev behandlet hver 12. uge (henholdsvis 73,6% og 38,0%), mens alvorlige infektioner blev rapporteret hos 3 personer i gruppens vedligeholdelsesbehandling hver 8. uge og hos 4 forsøgspersoner hos den behandlede gruppe hver 12. uge. De hyppigst rapporterede infektioner var infektion i øvre luftveje og faryngitis. Abscess var den mest almindelige af alvorlige infektioner. 3 tilfælde af lungebetændelse (1 alvorlig) og 2 tilfælde af herpes zoster (begge ikke-alvorlige) er blevet rapporteret.
Pædiatriske patienter med ulcerøs colitis
Samlet set var bivirkninger rapporteret i undersøgelsen hos pædiatriske patienter med ulcerøs colitis (C0168T72) generelt i overensstemmelse med dem, der blev rapporteret i undersøgelser hos voksne patienter med ulcerøs colitis (ACT 1 og ACT 2). I undersøgelse C0168T72 var de mest almindelige bivirkninger infektion i øvre luftveje, faryngitis, mavesmerter, feber og hovedpine. Den mest almindelige bivirkning var en forværring af ulcerøs colitis, hvis forekomst var højere hos patienter behandlet hver 12. uge end hos dem, der blev behandlet hver 8. uge.
Infusionsrelaterede reaktioner
Samlet rapporterede 8 (13,3%) af 60 behandlede patienter en eller flere infusionsreaktioner, hvoraf 4 ud af 22 patienter (18,2%) i hver 8. uge vedligeholdelsesgruppe og 3 ud af 23 patienter (13, 0%) i vedligeholdelsesgruppen blev behandlet hver 12. uge Der blev ikke rapporteret om alvorlige infusionsreaktioner. Alle infusionsreaktioner var milde eller moderate i intensitet.
Immunogenicitet
Antistoffer mod infliximab blev påvist hos 4 (7,7%) af patienterne gennem uge 54.
Infektioner
Der blev rapporteret om infektioner hos 31 (51,7%) af de 60 patienter, der blev behandlet i studie C0168T72, og 22 (36,7%) krævede oral eller parenteral antimikrobiel behandling. Andelen af patienter med infektioner i studie C0168T72 lignede den i den pædiatriske Crohns sygdomsundersøgelse (REACH), men højere end andelen i voksne ulcerøs colitis -undersøgelser (ACT 1 og ACT 2). Den samlede forekomst af infektioner i studie C0168T72 var 13/22 (59%) i vedligeholdelsesgruppen behandlet hver 8. uge og 14/23 (60,9%) i vedligeholdelsesgruppen behandlet hver 12. uge. Øvre luftveje (7/60 [12 %]) og faryngitis (5/60 [8%]) var de hyppigst rapporterede luftvejsinfektioner. Alvorlige infektioner blev rapporteret hos 12% (7/60) af alle behandlede patienter.
I denne undersøgelse var der flere patienter i aldersgruppen 12 til 17 år end i aldersgruppen 6 til 11 år (45/60 [75,0%]) vs. 15/60 [25,0%]). Selvom antallet af patienter i hver undergruppe var for lille til at drage nogen faste konklusioner vedrørende "alderens effekt på sikkerhedsrelaterede hændelser", var der en højere andel af patienter med alvorlige bivirkninger og afbrydelse af behandlingen forårsaget af hændelser. yngre aldersgruppe end i den ældre aldersgruppe. Selvom andelen af patienter med infektioner også var højere i den yngre aldersgruppe, for svære infektioner, var andelen i de to grupper ens. Den samlede andel af bivirkningerne og infusionsreaktionerne var lignende mellem aldersgrupperne 6 til 11 år og 12 til 17 år.
Efter markedsføring erfaring
Spontan post-marketing rapportering af alvorlige bivirkninger hos pædiatriske patienter omfattede maligniteter, herunder hepatosplenisk T-cellelymfom, forbigående abnormiteter i leverenzymet, lupuslignende syndromer og autoantistof-positive (se pkt. 4.4 og 4.8).
Yderligere oplysninger om særlige populationer
Ældre patienter (≥ 65 år)
I kliniske forsøg med leddegigt var forekomsten af alvorlige infektioner højere hos patienter behandlet med infliximab plus methotrexat i alderen 65 år og derover (11,3%) end hos patienter under 65 år (4, 6%). Hos patienter behandlet med methotrexat alene var forekomsten af alvorlige infektioner 5,2% hos patienter i alderen 65 år og derover sammenlignet med 2,7% hos patienter under 65 år (se pkt. 4.4).
Indberetning af formodede bivirkninger
Rapportering af formodede bivirkninger, der opstår efter godkendelse af lægemidlet, er vigtig, da det muliggør kontinuerlig overvågning af lægemidlets nytte / risiko -forhold.Professionelle sundhedspersonale anmodes om at indberette eventuelle formodede bivirkninger til det italienske lægemiddelagentur. , websted: www.agenziafarmaco.gov.it/it/responsabili.
04.9 Overdosering
Der er ikke rapporteret tilfælde af overdosering. Enkeltdoser op til maksimalt 20 mg / kg blev administreret uden toksiske virkninger.
05.0 FARMAKOLOGISKE EGENSKABER
05.1 Farmakodynamiske egenskaber
Farmakoterapeutisk gruppe: tumornekrosefaktor alfa (TNF-alfa) hæmmere.
ATC -kode: L04AB02.
Handlingsmekanisme
Infliximab er et kimært, human-murint, monoklonalt antistof, der binder med høj affinitet til både de opløselige og transmembrane former af TNFα, men ikke til lymfotoksin α (TNFβ).
Farmakodynamiske virkninger
Infliximab hæmmer in vitro TNFα -aktivitet over en lang række biologiske doser. Infliximab forhindrede sygdom hos transgene mus, der udvikler polyartritis som en konsekvens af essentiel human TNFα -ekspression, og når det administreres efter sygdomsdebut, tillod det regression af ledserosioner. In vivo, infliximab danner hurtigt stabile komplekser med humant TNFα, en proces, der fører til tab af biologisk aktivitet af TNFα.
Høje koncentrationer af TNFα blev påvist i leddene hos patienter med leddegigt og relateret til sygdommens høje aktivitet.Behandling med infliximab resulterede i en reduktion i infiltrationen af inflammatoriske celler i de betændte områder i leddene og i reduktion af ekspression i leddegigt. molekyler, der medierer celleadhæsion, kemotaksi og vævsnedbrydning. Efter behandling med infliximab oplevede patienter reducerede seruminterleukin 6 (IL-6) og C-reaktive proteiner (CRP) og forhøjede hæmoglobinniveauer hos RA-patienter med reducerede hæmoglobinniveauer sammenlignet med værdier før behandling. Derudover viste perifere blodlymfocytter ikke et signifikant fald i antallet og proliferativ respons på testen in vitro af mitogen stimulering sammenlignet med cellerne hos ubehandlede patienter. Hos patienter med psoriasis resulterede behandling med infliximab i nedsat epidermal betændelse og normalisering af keratinocytdifferentiering til psoriasisplakker. Ved psoriasisartritis reducerede kortvarig behandling med Remicade antallet af T-celler og blodkar. I synovium og psoriasis hud.
En histologisk vurdering af tyktarmsbiopsier udført før og 4 uger efter infliximab -administration afslørede en væsentlig reduktion i påviselig TNFα. Infliximab -behandling af patienter med Crohns sygdom var også forbundet med en betydelig
fald i serumkoncentration af CRP, en almindeligt forhøjet inflammatorisk markør. Det samlede antal perifere leukocytter blev minimalt påvirket hos patienter behandlet med infliximab, selvom ændringer i lymfocytter, monocytter og neutrofiler afspejlede ændringer fra normale værdier. Perifere mononukleære celler (PBMC'er) hos patienter behandlet med infliximab viste en upåvirket proliferativ reaktionsevne på stimuli sammenlignet med ubehandlede patienter; endvidere blev der efter behandling med infliximab ikke observeret væsentlige ændringer i produktionen af cytokiner af de stimulerede PBMC -celler. Analyse af lamina propria mononukleære celler opnået efter tarmslimhindebiopsi viste, at infliximab -behandling resulterede i en reduktion i antallet af celler, der var i stand til at udtrykke TNFα og interferon y. Yderligere histologiske undersøgelser har vist, at infliximab -behandling reducerer infiltrationen af inflammatoriske celler i de involverede områder af tarmen og tilstedeværelsen af markørEndoskopiske undersøgelser af tarmslimhinden har vist slimhindeheling hos patienter behandlet med infliximab.
Klinisk effekt og sikkerhed
Gigt reumatoid hos voksne
Effekten af infliximab blev evalueret i to multicenter, randomiserede, dobbeltblinde pilotkliniske forsøg: ATTRACT og ASPIRE.I begge undersøgelser blev samtidig brug af stabile doser af folsyre, orale kortikosteroider (≤ 10 mg / die) og / eller ikke- steroide antiinflammatoriske lægemidler (NSAID'er).
De primære endepunkter var reduktion af tegn og symptomer som defineret af American College of Rheumatology-kriterierne (ACR20 for ATTRACT, ACR-N-indikator for ASPIRE), forebyggelse af strukturelle ledskader og forbedring af fysisk funktion. Og symptomer blev defineret som en forbedring på mindst 20% (ACR20) i antallet af smertefulde og hævede led og i 3 af følgende 5 kriterier: lægens globale vurdering, patientens globale vurdering, funktions- / handicapvurdering, visuel analog smerteskala, erytrocyt sedimenteringshastighed eller C- reaktivt protein ACR-N anvender de samme kriterier som ACR20, beregnet i betragtning af den laveste procentdel af forbedring i antallet af hævede led, smertefulde led og medianen for de resterende 5 komponenter i ACR-responset. Strukturel ledskade (erosion og ledlinjereduktion) i begge hænder og fødder blev målt ved at evaluere ændringen fra baseline i den van der Heijde-modificerede samlede Sharp-score (0-440). Helbredsvurderingsspørgeskemaet (HAQ; skala 0 til 3) blev brugt til at vurdere den gennemsnitlige ændring over tid fra baseline i fysisk funktion.
ATTRACT-undersøgelsen evaluerede svar i uge 30, 54 og 102 i et placebokontrolleret studie med 428 patienter med aktiv leddegigt på trods af behandling med methotrexat. Ca. 50% af patienterne var i funktionel klasse III. Patienterne blev behandlet med placebo, 3 mg / kg eller 10 mg / kg infliximab i uge 0, 2 og 6 og derefter hver 4. eller 8. uge. Alle patienter tog en stabil dosis methotrexat (median på 15 mg / uge) i 6 måneder før tilmelding og forblev på stabile doser under hele undersøgelsen.
Resultaterne i uge 54 (ACR20, van der Heijde-modificeret total Sharp-score og HAQ) er vist i tabel 3. En højere forekomst af klinisk respons (ACR50 og ACR70) blev observeret i alle grupper behandlet med infliximab i uge 30 og 54 sammenlignet med methotrexat alene.
En reduktion i progressionen af strukturelle ledskader (erosion og reduktion af ledgabet) blev observeret i alle infliximabbehandlede grupper efter 54 uger (tabel 3).
Virkninger observeret i uge 54 blev opretholdt gennem uge 102 af behandlingen. På grund af antallet af behandlingsafbrydelser kunne omfanget af forskellen i virkning mellem infliximab- og methotrexat -monoterapigrupperne ikke defineres.
Tabel 3
Virkninger på ACR20, strukturelle ledskader og fysisk funktion i uge 54, ATTRACT
kontrolleret = Alle patienter havde aktiv RA på trods af behandling med stabile doser methotrexat i 6 måneder før tilmelding og skulle forblive i stabile doser under undersøgelsen. Samtidig brug af stabile doser orale kortikosteroider (≤ 10 mg / dag) og / eller en ikke-steroide antiinflammatoriske lægemidler (NSAID) var tilladt; der blev givet et folattilskud.
b Alle doser infliximab blev administreret samtidigt med methotrexat og folat og i nogle tilfælde med kortikosteroider og / eller ikke-steroide antiinflammatoriske lægemidler (NSAID'er)
c s
d højere værdier angiver større ledskade.
og HAQ = Health Assessment Questionnaire; højere værdier indikerer en "mindre handicap.
ASPIRE-undersøgelsen evaluerede svar i uge 54 hos 1004 tidligere methotrexat-naive patienter med aktiv leddegigt (medianantal hævede og ømme led: henholdsvis 19 og 31) for nylig begyndt (sygdomsvarighed ≤ 3 år, median på 0,6 år). Alle patienter fik methotrexat (optimeret til 20 mg / uge efter uge 8) i kombination med placebo eller infliximab 3 mg / kg eller 6 mg / kg i uge 0, 2 og 6 og derefter hver 8. uge. Resultaterne i uge 54 er vist i tabel 4.
Efter 54 ugers behandling gav begge doser infliximab + methotrexat en statistisk signifikant større forbedring af tegn og symptomer end methotrexat alene målt ved andelen af patienter, der opnåede ACR 20, 50 og 70 respons.
I ASPIRE havde mere end 90% af patienterne mindst to evaluerbare røntgenbilleder. Reduktion i udviklingen af strukturelle skader blev observeret i uge 30 og 54 i infliximab + methotrexat -grupperne sammenlignet med methotrexat alene.
Tabel 4
Virkninger på ACRn, strukturelle ledskader og fysisk funktion i uge 54, ASPIRE
på s
b højere værdier indikerer større ledskade.
c spørgeskema om sundhedsvurdering; højere værdier indikerer en "mindre handicap.
d p = 0,030 e
Data til støtte for dosistitrering ved leddegigt stammer fra undersøgelserne
ATTRAKT, ASPIRE og START. START var en randomiseret, multicenter, dobbeltblind, 3-armet, parallel gruppe, sikkerhedsundersøgelse. I en af undersøgelsesarmene (gruppe 2, n = 329) fik patienter med utilstrækkelig respons tilladelse til dosistitrering i trin på 1,5 mg / kg fra 3 til 9 mg / kg. Størstedelen (67%) af disse patienter krævede ikke dosistitrering. Af de patienter, der havde brug for det, opnåede 80% klinisk respons, og størstedelen (64%) af disse krævede kun en stigning på 1,5 mg / kg.
Crohns sygdom hos voksne
Induktionsbehandling ved aktiv, moderat til svær Crohns sygdom Effekten af en enkelt dosis infliximab blev evalueret hos 108 patienter med aktiv Crohns sygdom i størrelse fra moderat til svær (Crohns sygdomsaktivitetsindeks (CDAI) ≥ 220 ≤ 400) i en randomiseret, dobbeltblind, placebokontrolleret dosis Af de 108 patienter blev 27 behandlet med den anbefalede dosis infliximab (5 mg / kg). Alle patienter havde utilstrækkelig respons på tidligere konventionelle behandlinger Samtidig brug af uændrede doser af konventionelle behandlinger var tilladt, og 92% af patienterne fortsatte derefter med at modtage sådanne behandlinger.
Det primære endepunkt var beregningen af antallet af patienter, der oplever et klinisk respons, defineret som et fald i CDAI på ≥ 70 point fra baseline, i uge 4 og uden stigning i brugen af medicin eller kirurgi for sygdommen Crohn. Patienter, der reagerede i uge 4, blev fulgt op til uge 12. Sekundære endepunkter omfattede antallet af patienter i klinisk remission i uge 4 (CDAI
I uge 4, efter administration af enkeltdosis, havde 22/27 (81%) patienter behandlet med infliximab i en dosis på 5 mg/kg et klinisk respons sammenlignet med 4/25 (16%) patienter behandlet med placebo (p
Vedligeholdelsesbehandling ved aktiv, moderat til svær Crohns sygdom hos voksne
Effekten af gentagne infusioner med infliximab blev evalueret i et 1-årigt klinisk studie (ACCENT I). I alt 573 patienter med moderat til svær aktiv Crohns sygdom (CDAI ≥ 220 ≤ 400) modtog en enkelt 5 mg / kg infusion om ugen 0. 178 af de 580 tilmeldte patienter (30,7%) havde alvorlig sygdom (CDAI -score> 300 og samtidig kortikosteroid- og / eller immunsuppressiv behandling) svarende til den population, der er defineret i indikationerne (se afsnit 4.1) I uge 2 blev alle patienter evalueret til klinisk respons og randomiseret til en af 3 behandlingsgrupper; en placebo -vedligeholdelsesgruppe, en 5 mg / kg vedligeholdelsesgruppe og en vedligeholdelse med 10 mg / kg Derefter modtog alle 3 grupper gentagne infusioner i uge 2, 6 og derefter hver 8. uge .
Af de 573 randomiserede patienter opnåede 335 (58%) klinisk respons i uge 2. Disse patienter blev klassificeret som respondenter i uge 2 og inkluderet i den primære analyse (se tabel 5). Uge 2, 32% (26/81) i placebo -vedligeholdelsesgruppe og 42% (68/163) i infliximab -vedligeholdelsesgruppen opnåede klinisk respons i uge 6. Herefter var der ingen forskel mellem grupper i antallet af patienter, der efterfølgende reagerede på terapi.
De co-primære slutpunkter var procentdelen af patienter i klinisk remission (CDAI
Tabel 5
Virkninger på reaktionshastighed og remission, data fra ACCENT I (patienter, der opnår respons i uge 2)
en reduktion i CDAI ≥ 25% og ≥ 70 point.
b CDAI
I begyndelsen af uge 14 blev patienter, der havde reageret på behandling, men efterfølgende mistede deres kliniske fordel, skiftet til en dosis infliximab 5 mg / kg højere end den dosis, de oprindeligt blev randomiseret til. L "89 procent (50 / 56) af patienter, der mistede klinisk respons på infliximab 5 mg / kg vedligeholdelsesbehandling efter uge 14, reagerede på 10 mg / kg infliximab -behandling.
I uge 30 og 54 blev der observeret forbedringer i livskvalitetsvurderinger, et fald i sygdomsrelaterede hospitalsindlæggelser og brug af kortikosteroider i infliximab-vedligeholdelsesgrupperne sammenlignet med placebo-vedligeholdelsesgruppen.
Infliximab, med eller uden AZA, blev evalueret i en randomiseret, dobbeltblind, aktiv komparator (SONIC) undersøgelse af 508 voksne patienter med moderat til svær Crohns sygdom (CDAI ≥ 220 ≤ 450), som aldrig var blevet behandlet før med biologiske og immunsuppressiva og med en median sygdomsvarighed på 2,3 år. Ved baseline var 27,4% af patienterne på systemiske kortikosteroider, 14,2% af patienterne på budesonid og 54,3% af patienterne på 5-ASA-forbindelser. Patienterne blev randomiseret til at modtage AZA monoterapi, infliximab monoterapi eller infliximab plus AZA kombinationsbehandling. Infliximab blev administreret i en dosis på 5 mg / kg i uge 0, 2, 6 og derefter hver 8. uge. AZA blev administreret i en daglig dosis på 2,5 mg / kg.
Undersøgelsens primære endepunkt var kortikosteroidfri klinisk remission i uge 26, defineret som patienter i klinisk remission (CDAI prednison eller tilsvarende) eller budesonid ved dosis> 6 mg / dag. For resultater se tabel 6. Andele af patienter med slimhindeheling i uge 26 var signifikant større i infliximab plus AZA kombinationsgrupperne (43,9%, s
Tabel 6
Procentdel af patienter, der opnåede kortikosteroidfri klinisk remission i uge 26, SONIC
* P-værdier repræsenterer hver infliximab-behandlingsgruppe versus AZA-monoterapi
Lignende mønstre i opnåelsen af kortikosteroidfri klinisk remission blev observeret i uge 50. Desuden blev der observeret en forbedring af livskvaliteten med infliximab som rapporteret af IBDQ-spørgeskemaet.
Induktionsbehandling ved aktiv fistulerende Crohns sygdom
Effekten blev evalueret i et randomiseret, dobbeltblindet, placebokontrolleret studie med 94 patienter med Crohns sygdom, der havde haft fistler i mindst 3 måneder. Enogtredive af disse patienter blev behandlet med 5 mg / kg infliximab. Cirka 93% af patienterne tidligere havde gennemgået antibiotikabehandling eller immunsuppressiv behandling.
Samtidig, uændret dosisbrug af konventionelle terapier var tilladt, og 83% af patienterne fortsatte med at modtage mindst en af disse behandlinger. Patienterne modtog tre doser placebo eller infliximab i uge 0, 2 og 6. Opfølgning af patienterne var 26 uger Det primære endepunkt var antallet af patienter, der oplevede et klinisk respons, defineret som en ≥ 50% reduktion fra baseline i antallet af rensende fistler efter mild kompression i mindst to på hinanden følgende kontroller (4 uger senere), uden stigning i stofbrug eller operation for Crohns sygdom.
68% (21/31) af patienterne, der fik infliximab i en dosis på 5 mg/kg, oplevede en klinisk respons sammenlignet med 26% (8/31) af patienterne, der blev behandlet med placebo (p = 0,002). Den gennemsnitlige reaktionstid i infliximab -gruppen var 2 uger. Den gennemsnitlige varighed af respons var 12 uger. Desuden sås lukning af alle fistler hos 55% af patienterne, der fik infliximab, sammenlignet med 13% af patienterne, der fik placebo (p = 0,001).
Vedligeholdelsesbehandling ved aktiv fistulerende Crohns sygdom
Effekten af gentagne infusioner af infliximab hos patienter med fistulerende Crohns sygdom blev evalueret i et 1-årigt studie (ACCENT II) .I alt 306 patienter modtog 3 doser på 5 mg / kg infliximab i uge 0, 2 og 6. Ved baseline , 87% af patienterne havde perianale fistler, 14% havde abdominale fistler, 9% havde rectovaginale fistler. Median CDAI -score var 180. I uge 14 blev 282 patienter evalueret for klinisk respons og randomiseret til behandling med placebo eller infliximab 5 mg / kg hver 8. uge til og med uge 46.
Patienter, der reagerede i uge 14 (195/282), blev analyseret for det primære endepunkt, som var tiden mellem randomisering og tab af respons (se tabel 7). Faldet kortikosteroider blev tilladt efter uge 6.
Tabel 7
Virkninger på responshastighed, data fra ACCENT II -undersøgelse (patienter, der opnåede respons i uge 14)
en ≥ 50% reduktion fra baseline i antallet af drænende fistler over en periode på ≥ 4 uger
b Fravær af drænende fistler
I begyndelsen af uge 22 blev patienter, der oprindeligt reagerede på behandling, og som efterfølgende mistede respons, skiftet til aktiv genbehandling hver 8. uge med en dosis infliximab 5 mg / kg højere end den dosis, de oprindeligt var randomiseret til. Blandt patienter i 5 mg / kg infliximab -vedligeholdelsesgruppen, der skiftede til aktiv genbehandling, fordi de havde mistet respons på fistelreduktion efter uge 22, 57% (12/21) reagerede på infliximab -genbehandling 10 mg / kg hver 8. uge.
Der var ingen signifikant forskel mellem placebo og infliximab i andelen af patienter med vedvarende lukning af alle fistler op til uge 54, symptomer på proctalgi, byld og urinvejsinfektioner eller i antallet af nye fistler udviklet under behandlingen.
Vedligeholdelsesbehandling med infliximab hver 8. uge reducerede signifikant sygdomsrelaterede hospitalsindlæggelser og kirurgi i sammenligning med placebo. Desuden blev der observeret en reduktion i brugen af kortikosteroider og en forbedring af livskvaliteten.
Ulcerøs colitis hos voksne
Sikkerheden og effekten af Remicade blev evalueret i to randomiserede, dobbeltblinde, placebokontrollerede kliniske forsøg (ACT 1 og ACT 2) hos voksne patienter med moderat til svær aktiv ulcerøs colitis (Mayo-score 6 til 12; endoskopisk sub-score ≥ 2) med utilstrækkelig reaktion på konventionelle behandlinger [orale kortikosteroider, aminosalicylater og / eller immunmodulatorer (6 MP, AZA)]. Samtidig administration af faste doser af orale aminosalicylater, kortikosteroider og / eller immunmodulerende lægemidler var tilladt. Studier blev randomiseret til patienter, der modtog placebo eller Remicade 5 mg / kg eller Remicade 10 mg / kg i uge 0, 2, 6, 14 og 22 og i ACT 1 i uge 30, 38 og 46. Kortikosteroidreduktion var tilladt efter 8 uger.
Tabel 8
Virkninger på klinisk respons, klinisk remission og slimhindeheling i uge 8 og 30.
Kombinerede data fra ACT 1 & 2
på s
Effekten af Remicade i uge 54 blev evalueret i ACT 1 -undersøgelsen.
I uge 54 havde 44,9% af patienterne i infliximab kombinationsgruppen et klinisk respons sammenlignet med 19,8% i placebogruppen (p
En større andel af patienterne i kombinationsgruppen infliximab var i stand til at afbryde behandling med kortikosteroider og forblive i klinisk remission sammenlignet med placebogruppen i begge uger 30 (22,3% vs 7,2%, p
Kombinerede data fra ACT 1- og ACT 2-undersøgelserne og deres forlængelser, analyseret fra baseline til uge 54, viste en reduktion i ulcerøs colitis-relaterede hospitalsindlæggelser og kirurgiske indgreb efter infliximab-behandling. Antallet af ulcerøs colitis-relaterede hospitalsindlæggelser var signifikant lavere i behandlingsgrupperne infliximab 5 og 10 mg / kg sammenlignet med placebogruppen (gennemsnitligt antal indlæggelser pr. 100 forsøgspersoner om året: 21 og 19 mod 40 i placebogruppen; p = 0,019 og p = 0,007, henholdsvis).
Antallet af ulcerøs colitis-relaterede operationer var også lavere i behandlingsgrupperne infliximab 5 og 10 mg / kg sammenlignet med placebogruppen (gennemsnitligt antal operationer pr. 100 forsøgspersoner om året: 22 og 19 mod 34; p = 0,145 og p = 0,022, henholdsvis).
Antallet af forsøgspersoner, der til enhver tid gennemgik kolektomi i løbet af de 54 uger efter den første infusion af studiemidlet, blev indsamlet og kombineret med data fra ACT 1- og ACT 2 -undersøgelserne og deres forlængelser. Færre forsøgspersoner blev underkastet kolektomi i infliximab 5 mg /kg gruppe (28/242 eller 11,6% [NS]) og i infliximab 10 mg/kg gruppen (18/242 eller 7,4% [p = 0,011]) sammenlignet med placebogruppen (36/244; 14,8%).
Reduktionen i forekomsten af kolektomier blev også undersøgt i en anden randomiseret, dobbeltblind undersøgelse (C0168Y06) hos indlagte patienter (n = 45) med moderat til svær aktiv ulcerøs colitis, som ikke havde reageret på intravenøse kortikosteroider. Og som derfor var kl. høj risiko for kolektomi. Der var signifikant færre kolektomier inden for 3 måneders infusion hos patienter, der fik en enkelt 5 mg / kg infliximab -dosis sammenlignet med patienter, der fik placebo (henholdsvis 29,2 % mod 66,7 %, p = 0,017).
I ACT 1 og ACT 2 undersøgelserne forbedrede infliximab livskvaliteten, bekræftet af en statistisk signifikant forbedring i både målingen af en specifik sygdomsparameter, IBDQ, og i forbedringen af de 36 generiske spørgsmål, der udgør SF-36.
Ankyloserende spondylitis hos voksne
Effekt og sikkerhed af infliximab blev undersøgt i to dobbeltblinde, placebokontrollerede multicenterundersøgelser hos patienter med aktiv ankyloserende spondylitis (badindeks for ankyloserende spondylitis sygdomsaktivitet [BASDAI] score ≥ 4 og smerter i rygsøjlen ≥ 4 på en skala fra 1 til 10).
I den første undersøgelse (P01522), som omfattede en 3-måneders dobbeltblind fase, blev 70 patienter behandlet med enten infliximab 5 mg / kg eller placebo i uge 0, 2, 6 (35 patienter pr. Gruppe). Fra uge 12 begyndte patienter, der hidtil var behandlet med placebo, at modtage infliximab i en dosis på 5 mg / kg hver 6. uge til og med uge 54. Efter det første år blev 53 patienter anbragt i en åben protokol gennem uge 102.
I et andet klinisk forsøg (ASSERT) blev 279 patienter randomiseret til behandling med placebo (gruppe 1, n = 78) eller infliximab 5 mg / kg (gruppe 2, n = 201) i uge 0, 2, 6 og hver 6. uge gennem uge 24. Derefter fortsatte alle forsøgspersoner på infliximab hver 6. uge til og med uge 96. Gruppe 1 modtog en dosis på 5 mg / kg infliximab. I gruppe 2, der startede i uge 36, blev patienter, der havde en BASDAI ≥ 3 i 2 på hinanden følgende besøg, behandlet med en infliximab -dosis på 7,5 mg / kg hver 6. uge gennem uge 96.
I ASSERT -undersøgelsen blev forbedring af tegn og symptomer set fra uge 2. I uge 24 var antallet af patienter, der havde et ASAS 20 -svar, 15/78 (19%) i placebogruppen og var lig med 123/201 (61 %) i gruppen infliximab 5 mg / kg (s
I studie P01522 blev der observeret forbedring af tegn og symptomer fra uge 2. I uge 12 var patienter, der havde et BASDAI 50 -svar, 3/35 (9 %) i placebogruppen og 20/35 (57 %) i infliximab 5 mg / kg gruppe (s
I begge undersøgelser forbedredes fysisk funktion og livskvalitet, målt ved BASFI og den fysiske komponentscore på SF-36-skalaen, betydeligt.
Psoriasisartrit hos voksne
Effekt og sikkerhed blev evalueret i to dobbeltblinde, placebokontrollerede multicenterundersøgelser hos patienter med aktiv psoriasisartritis.
I det første kliniske studie (IMPACT) blev effekt og sikkerhed af infliximab undersøgt hos 104 patienter med polyartikulær aktiv psoriasisartrit. I løbet af den 16-ugers dobbeltblindede fase modtog patienter enten 5 mg / kg infliximab eller palcebo i uger. 0, 2, 6 og 14 (52 patienter i hver gruppe). Fra uge 16 blev patienter i placebogruppen skiftet til infliximab, og derefter modtog alle patienter infliximab i en dosis på 5 mg / kg hver. 8 uger igennem ugen 46. Efter undersøgelsens første år fortsatte 78 patienter med en åben forlængelse gennem uge 98.
I den anden kliniske undersøgelse (IMPACT 2) blev effekt og sikkerhed af infliximab undersøgt hos 200 patienter med aktiv psoriasisartritis (hævede led ≥ 5 og smertefulde led ≥ 5.) 46 procent af patienterne fortsatte med faste doser methotrexat ( ≤ 25 mg / uge) I løbet af den 24-ugers dobbeltblinde fase modtog patienterne enten 5 mg / kg infliximab eller placebo i uge 0, 2, 6, 14 og 22 (100 patienter i hver gruppe). 47 patienter fik placebo med forbedring
De vigtigste effektresultater for IMPACT og IMPACT 2 er beskrevet nedenfor
Tabel 9
Virkninger på ACR og PASI i IMPACT og IMPACT 2
* ITT-analyse, hvor emner med manglende data blev inkluderet som Ikke-respondenter
i uge 98 IMPACT-data inkluderer patienter fra placebogruppen og infliximab-behandlede patienter, der kom ind i den åbne forlængelse
b Baseret på patienter med PASI ≥ 2,5 ved baseline for IMPACT og patienter med psoriatisk kropsoverfladeareal (BSA) involvering ved baseline ≥ 3% i IMPACT 2
** PASI 75 respons for IMPACT ikke inkluderet på grund af lav N; s. s
I IMPACT og IMPACT 2 blev klinisk respons observeret allerede i uge 2 og blev opretholdt gennem henholdsvis uge 98 og uge 54. Effekten er påvist med og uden samtidig brug af methotrexat. Fald i perifere aktivitetsparametre, der er karakteristiske for psoriasisartritis (såsom antal hævede led, antal smertefulde / følsomme led, dactylitis og tilstedeværelse af enthesopatier) er blevet observeret hos patienter behandlet med infliximab.
Radiografiske ændringer blev vurderet i IMPACT2. Røntgenbilleder af hænder og fødder blev indsamlet ved baseline, uge 24 og uge 54. Infliximab -behandling reducerede graden af progression af perifer ledskade sammenlignet med placebo -behandling ved det primære slutpunkt i uge 24, målt som ændring fra baseline i ændret total score vdH -S (gennemsnit ± SD -score var 0,82 ± 2,62 i placebogruppen versus - 0,70 ± 2,53 i infliximab -gruppen; p
Signifikant forbedring af fysisk funktion som vurderet af HAQ blev påvist hos patienter behandlet med infliximab.Væsentlige forbedringer i livskvalitet målt ved den summariske score for de fysiske og mentale komponenter i SF-36 i IMPACT 2 blev også påvist.
Psoriasis hos voksne
Effekten af infliximab blev evalueret i to randomiserede, dobbeltblinde, multicenterundersøgelser, SPIRIT og EXPRESS. Patienter i begge undersøgelser havde plaque psoriasis (BSA [Body Surface Area] ≥ 10% og PASI score [Psoriasis Area and Severity Index] ≥ 12 ) Det primære endepunkt i begge undersøgelser var andelen af patienter, der opnåede ≥ 75% forbedring fra baseline i PASI -score i uge 10.
SPIRIT vurderede effekten af infliximab -induktionsbehandling hos 249 patienter med plakpsoriasis, der tidligere var behandlet med PUVA eller systemisk terapi. Patienter fik infusioner på 3 eller 5 mg / kg infliximab eller placebo i uge 0, 2 og 6. Patienter med PGA ≥ 3 var berettiget til at modtage en yderligere infusion af den samme behandling i uge 26.
I SPIRIT var andelen af patienter, der opnåede PASI 75 i uge 10, 71,7% i gruppen infliximab 3 mg / kg, 87,9% i gruppen infliximab 5 mg / kg og i gruppen infliximab 5 mg / kg. 5,9% i gruppen placebogruppe (s. 20 uger. Der blev ikke observeret rebound -fænomener.
EXPRESS vurderede effekten af induktions- og vedligeholdelsesbehandling med infliximab hos 378 patienter med plakpsoriasis.Patienter fik 5 mg / kg infliximab eller placebo -infusioner i uge 0, 2 og 6 efterfulgt af hver 8. vedligeholdelsesbehandling. Uger til uge 22 i placebogruppen og gennem uge 46 i infliximab -gruppen. I uge 24 skiftede placebogruppen til infliximab -induktionsterapi (5 mg / kg) efterfulgt af infliximab -vedligeholdelsesbehandling (5 mg / kg) Neglepsoriasis blev vurderet ved hjælp af Nail Psoriasis Severity Index (NAPSI ) Tidligere behandling med PUVA, methotrexat, cyclosporin eller acitretin blev modtaget af 71,4% af patienterne, selvom disse ikke nødvendigvis var resistente over for terapi.De mest signifikante resultater er vist i tabel 10. Hos infliximab-behandlede forsøgspersoner var signifikante reaktioner på PASI 50 tydelige ved det første besøg (uge 2) og svar på PASI 75 ved det andet besøg (uge 6). Effekten i undergruppen af patienter, der tidligere havde gennemgået systemiske behandlinger, lignede den for den samlede undersøgelsespopulation.
Tabel 10
Resumé af PASI -respons, PGA -respons og procentdel af patienter med alle negle helet i uge 10, 24 og 50. EXPRESS.
på s
b n = 292
c Analyse blev udført på forsøgspersoner med sømpsoriasis ved baseline (81,8% af forsøgspersonerne). Gennemsnitlig baseline NAPSI -score var 4,6 og 4,3 i infliximab- og placebogrupperne.
Betydelige forbedringer fra baseline var tydelige i DLQI (s
Pædiatrisk population
Crohns sygdom hos pædiatriske patienter (6-17 år)
I REACH-undersøgelsen blev 112 patienter (i alderen 6-17 år, gennemsnitsalderen 13 år) med moderat til svær aktiv Crohns sygdom (pædiatrisk CDAI-middelværdi på 40) og med utilstrækkelig respons på konventionelle terapier behandlet med 5 mg / kg infliximab i uge 0, 2 og 6. En stabil dosis på 6-MP, AZA eller MTX var påkrævet for alle patienter (35% var også på kortikosteroider ved baseline). Patienter, der af efterforskeren anses for at have klinisk respons i uge 10, blev derefter randomiseret til to grupper og fik infliximab 5 mg / kg hver 8. uge eller hver 12. uge som vedligeholdelsesbehandling. Hvis reaktionen gik tabt under vedligeholdelse, var det tilladt at skifte til en højere dosis (10 mg / kg) og / eller med kortere mellemrum mellem infusioner (hver 8. uge). 32 pædiatriske patienter, der kan evalueres til undersøgelsens formål, gennemgik denne overgang (9 forsøgspersoner i gruppen behandlet hver 8. uge og 23 forsøgspersoner i gruppen behandlet hver 12. uge). 24 af disse patienter (75,0%) genvandt et klinisk svar efter dette skift.
Andelen af patienter i klinisk respons i uge 10 var 88,4% (99/112). Andelen af patienter, der opnåede klinisk remission i uge 10, var 58,9% (66/112).
I uge 30 var procentdelen af patienter i klinisk remission højere i gruppen hver 8. uge (59,6%, 31/52) end hos patienter i hver 12. ugers vedligeholdelsesgruppe (35,3%, 18/51; p = 0,013) . I uge 54 var dataene som følger: 55,8% (29/52) i vedligeholdelsesgruppen, der blev behandlet hver 8. uge og 23,5% (12/51) i vedligeholdelsesgruppen, der blev behandlet hver 12. uge (p
Data om fistler blev ekstraheret fra PCDAI -scoringer. Af de 22 patienter, der havde fistler ved baseline, var 63,6% (14/22), 59,1% (13/22) og 68,2% (15/22) fuldstændig svarede med hensyn til fistlen. I uge 10, 30 og Henholdsvis 54 i betragtning af vedligeholdelsesgrupperne generelt, både de der blev behandlet hver 8. uge og dem der blev behandlet hver 12. uge.
Derudover blev der observeret en statistisk og klinisk signifikant forbedring af livskvalitet og højde samt en signifikant reduktion i brug af kortikosteroider fra baseline.
Pædiatrisk colitis ulcerosa (6-17 år)
Sikkerhed og effekt af infliximab blev evalueret i et multicenter, randomiseret, åbent, parallelt gruppeklinisk forsøg (C0168T72) hos 60 pædiatriske patienter i alderen 6-17 år (medianalder 14,5 år) med colitis Moderat til svær aktiv ulcus sygdom ( Mayo-score 6 til 12; endoskopisk subscore ≥ 2) med utilstrækkelig respons på konventionelle behandlinger. Ved baseline modtog 53% af patienterne immunmodulerende behandling (6-MP, AZA og / eller MTX), og 62% af patienterne fik kortikosteroider. immunmodulatorer og nedtrapning af kortikosteroider var tilladt efter uge 0.
Alle patienter modtog et induktionsregime af infliximab 5 mg / kg i uge 0, 2 og 6. Patienter, der ikke havde reageret på infliximab i uge 8 (n = 15), modtog ingen medicin og vendte tilbage til en sikkerhedsvurdering. I uge 8 blev 45 patienter randomiseret og modtog vedligeholdelsesbehandling med infliximab 5 mg / kg hver 8. uge eller hver 12. uge.
Andelen af patienter i klinisk respons i uge 8 var 73,3% (44/60). Klinisk respons i uge 8 var ens mellem patienter med og uden samtidig brug af immunmodulatorer ved baseline. Klinisk remission i uge 8 var 33,3% (17/51) målt ved PUCAI -score (Pediatric Ulcerative Colitis Activity Index).
I uge 54 var andelen af patienter i klinisk remission målt ved PUCAI-score 38% (8/21) i 8-ugers vedligeholdelsesgruppe og 18% (4/22) i hver 12-ugers vedligeholdelsesgruppe. . For patienter, der fik kortikosteroider ved baseline, var andelen af patienter i remission og ikke modtaget af kortikosteroider i uge 54 38,5% (5/13) i hver 8. ugers vedligeholdelsesgruppe og 0% (0 /13) i vedligeholdelsesgruppen, der blev behandlet hver 12. uger.
I denne undersøgelse var der flere patienter i aldersgruppen 12 til 17 år end i aldersgruppen 6 til 11 år (45/60 vs. 15/60). Selvom antallet af patienter i hver undergruppe var for lille til at drage faste konklusioner vedrørende "alderens effekt", var der et højere antal patienter i den yngre aldersgruppe, der øgede dosis eller afbrød behandlingen på grund af utilstrækkelig effekt.
Andre pædiatriske indikationer
Det Europæiske Lægemiddelagentur har frafaldet forpligtelsen til at indsende resultaterne af undersøgelser med Remicade i alle undergrupper af den pædiatriske population med leddegigt, juvenil idiopatisk artrit, psoriasisartritis, ankyloserende spondylitis, psoriasis og Crohns sygdom (se pkt.4.2 for information om pædiatrisk anvendelse ).
05.2 "Farmakokinetiske egenskaber
Enkelt intravenøse infusioner af 1, 3, 5, 10 eller 20 mg / kg infliximab øgede både den maksimale serumkoncentration (Cmax) og arealet under koncentration-tidskurven (AUC) på en dosisproportional måde. Fordeling ved steady state (median Vd 3,0-4,1 liter) var uafhængig af den administrerede dosis og viste således, at infliximab hovedsageligt fordeles i det vaskulære rum. Der blev ikke observeret tidsafhængighed af farmakokinetiske egenskaber. infliximab blev ikke karakteriseret. Umodificeret infliximab blev ikke genfundet i urinen. Nej store forskelle i clearance eller fordelingsvolumen relateret til alder eller vægt blev observeret hos patienter med leddegigt. Farmakokinetikken for infliximab hos ældre patienter er ikke undersøgt. Der er ikke udført undersøgelser hos patienter med nedsat lever- eller nyrefunktion.
Ved enkeltdoser på 3, 5 eller 10 mg / kg var de gennemsnitlige Cmax -værdier henholdsvis 77, 118 og 277 mcg / ml. Den gennemsnitlige terminale halveringstid ved disse doser varierede fra 8 til 9,5 dage. Hos de fleste patienter, ved den anbefalede enkeltdosis på 5 mg / kg for Crohns sygdom og 3 mg / kg hver 8. uge til vedligeholdelse. Ved reumatoid arthritis kunne infliximab detekteres i serum i mindst 8 uger.
Gentagen administration af infliximab (5 mg / kg i uge 0, 2 og 6 ved fistulerende Crohns sygdom, 3 eller 10 mg / kg hver 4. eller 8. uge ved leddegigt) resulterede i en let ophobning af infliximab i serum efter anden dosis Ikke mere klinisk relevant akkumulering blev observeret Hos de fleste patienter med fistulerende Crohns sygdom blev infliximab påvist i serum i 12 uger (interval 4-28 uger) efter administration af regimet.
Pædiatrisk population
En "populationsfarmakokinetisk analyse baseret på data fra patienter med ulcerøs colitis (N = 60), Crohns sygdom (N = 112), juvenil reumatoid arthritis (N = 117) og Kawasakis sygdom (N = 16) i alderen 2 måneder til 17 år samlet indikerede, at eksponeringen for infliximab var ikke-lineært afhængig af kropsvægt.Efter administration af 5 mg / kg Remicade hver 8. uge var den forventede mediane eksponering for infliximab ved steady state (område under koncentration-tidskurven ved steady state, AUCss) hos pædiatriske patienter i alderen 6 til 17 år cirka 20% lavere end medianen forudsagde steady state -lægemiddeleksponering hos voksne. Median AUCss hos pædiatriske patienter fra 2 til under 6 år blev forudsagt at være cirka 40% lavere end hos voksne, selvom antallet af patienter, der understøtter dette skøn, er begrænset.
05.3 Prækliniske sikkerhedsdata
Infliximab krydsreagerer ikke med TNFα hos andre dyrearter end mennesker og chimpanser.Derfor er konventionelle prækliniske sikkerhedsdata med infliximab begrænset.I en mus-udviklingstoksicitetsundersøgelse ved hjælp af et lignende antistof, der selektivt hæmmer funktionel aktivitet af TNFα fra mus, var det ikke fundet, moderens toksicitet, embryotoksicitet, teratogenicitet. I en undersøgelse af fertilitet og generel reproduktiv funktion blev antallet af gravide mus reduceret efter administration af det samme analoge antistof. Det vides ikke, om disse fund skyldtes effekter på mænd og / eller hunner. I et 6-måneders toksicitetsundersøgelse med gentagne doser hos rotter ved anvendelse af de samme analoge antistoffer mod murint TNFα blev krystallinske aflejringer observeret på linsekapslen hos nogle af de behandlede hanrotter. Ingen specifik oftalmologisk undersøgelse blev udført på patienter for at vurdere relevansen af denne hændelse hos mennesker. Langsigtede undersøgelser er ikke blevet udført for at vurdere infliximabs kræftfremkaldende potentiale. I undersøgelser udført på TNFa-mangelfulde mus har det vist sig, at der ikke er nogen stigning i tumorer, når de provokeres med kendte tumorinitiatorer og / eller promotorer.
06.0 LÆGEMIDDELOPLYSNINGER
06.1 Hjælpestoffer
Saccharose
Polysorbat 80
Monobasisk natriumphosphat
Dibasisk natriumphosphat
06.2 Uforenelighed
I mangel af kompatibilitetsundersøgelser må dette lægemiddel ikke blandes med andre lægemidler.
06.3 Gyldighedsperiode
Inden rekonstituering:
3 år ved 2 ° C - 8 ° C.
Remicade kan opbevares ved temperaturer, der ikke er højere end 25 ° C i en enkelt periode på op til 6 måneder, men ikke ud over den oprindelige udløbsdato. Den nye udløbsdato skal skrives på æsken. Efter fjernelse fra køleskabet bør Remicade ikke opbevares i køleskabet igen.
Efter rekonstituering:
Den rekonstituerede opløsnings kemiske og fysiske stabilitet i brug er blevet påvist i 24 timer ved 25 ° C. Fra et mikrobiologisk synspunkt bør produktet bruges så hurtigt som muligt og under alle omstændigheder inden for 3 timer efter rekonstituering og fortynding . Hvis den ikke bruges med det samme, er opbevaringstider og -betingelser inden brug brugerens ansvar og må under ingen omstændigheder overstige 24 timer ved 2 ° C til 8 ° C.
06.4 Særlige opbevaringsforhold
Opbevares i køleskab (2 ° C - 8 ° C).
Opbevaringsforhold op til 25 ° C før rekonstituering af lægemidlet, se afsnit 6.3.
Opbevaringsbetingelser efter rekonstituering af lægemidlet, se afsnit 6.3.
06.5 Den umiddelbare emballages art og emballagens indhold
Hætteglas af type I med gummiprop og aluminiumskrymp beskyttet af en plastiklåg, der indeholder 100 mg infliximab.
Remicade fås i pakninger med 1, 2, 3, 4 eller 5 hætteglas. Ikke alle pakningsstørrelser er nødvendigvis markedsført.
06.6 Brugsanvisning og håndtering
1. Beregn dosis og antal nødvendige Remicade hætteglas. Hvert hætteglas med Remicade indeholder 100 mg infliximab. Beregn det samlede volumen, der kræves af den rekonstituerede Remicade -opløsning.
2. Under aseptiske forhold rekonstitueres hvert Remicade -hætteglas med 10 ml vand til injektionsvæsker ved hjælp af en sprøjte med en 21 gauge (0,8 mm) eller mindre kanyle. Fjern aluminiumstappen fra hætteglasset, og rengør hætten med en vatpind dyppet i 70% alkohol. Sæt sprøjtenålen i hætteglasset gennem midten af gummiproppen, og led vandstrømmen til injektionsvæsker til hætteglassets glasvæg. Vend forsigtigt opløsningen for at opløse det lyofiliserede pulver fuldstændigt. Ryst ikke kraftigt eller i lang tid . Ryst IKKE. Skumdannelse kan forekomme under rekonstituering. Lad den rekonstituerede opløsning stå i 5 minutter. Kontroller, at opløsningen er farveløs til gul og opaliserende, opløsningen kan have nogle små gennemskinnelige partikler, da infliximab er et protein. Brug ikke løsningen, hvis du bemærker kedelige partikler, farveændringer eller andre fremmedlegemer.
3. Fortynd den samlede mængde af dosis af Remicade rekonstitueret opløsning til 250 ml ved hjælp af natriumchlorid 9 mg / ml (0,9%) infusionsvæske, opløsning. Fortynd ikke den rekonstituerede Remicade -opløsning med noget andet fortyndingsmiddel. Dette kan gøres ved at trække et volumen natriumchlorid 9 mg / ml (0,9%) infusionsvæske, opløsning op fra 250 ml glasflasken eller infusionsposen svarende til mængden af rekonstitueret Remicade. Tilsæt langsomt det samlede volumen af Remicade -rekonstitueret opløsning til 250 ml flasken eller infusionsposen. Bland forsigtigt.
4. Administrer infusionsopløsningen over en infusionstid på ikke mindre end den anbefalede infusionstid (se afsnit 4.2). Brug kun et infusionssæt med et sterilt, ikke-pyrogent, lavproteinbindende in-line filter (porediameter 1,2 mikrometer eller mindre). Da der ikke er noget konserveringsmiddel, anbefales det at starte administrationen af opløsningen til intravenøs infusion hurtigst muligt og inden for 3 timer efter rekonstituering og fortynding. Hvis rekonstituering og fortynding udføres under aseptiske forhold, kan Remicade infusionsopløsning bruges inden for 24 timer, når den opbevares ved 2 ° C til 8 ° C. Ubrugt opløsning må ikke opbevares til senere brug.
5. Der er ikke udført fysiske og biokemiske kompatibilitetsundersøgelser for at evaluere kombinationen af Remicade med andre midler. Remicade må ikke administreres samtidigt med andre lægemidler i samme intravenøse linje.
6. Inden administration skal du inspicere Remicade visuelt for at sikre, at der ikke observeres partikler eller misfarvning. Hvis uigennemsigtige partikler, misfarvning eller fremmede partikler observeres, må det ikke bruges.
7. Ubrugt medicin og affald fra denne medicin skal bortskaffes i overensstemmelse med lokale bestemmelser.
07.0 INDEHAVER AF MARKEDSFØRINGSTILLADELSE
Janssen Biologics B.V. Einsteinweg 101
2333 CB Leiden
Holland
08.0 MARKEDSFØRINGSTILLADELSESNUMMER
EU/1/99/116/001
034528012
EU/1/99/116/002
EU/1/99/116/003
EU/1/99/116/004
EU/1/99/116/005
09.0 DATO FOR FØRSTE TILLADELSE ELLER FORNYELSE AF TILLADELSEN
Dato for første godkendelse: 13. august 1999. Dato for seneste fornyelse: 2. juli 2009.
10.0 DATO FOR REVISION AF TEKSTEN
24. september 2015