Aktive ingredienser: Gestodene, Ethinylestradiol
MINULET 0,075 mg + 0,03 mg overtrukne tabletter
Indikationer Hvorfor bruges Minulet? Hvad er det for?
Farmakoterapeutisk kategori
MINULET er en kombineret prævention til oral brug. Hver tablet indeholder to forskellige kvindelige hormoner: gestoden og ethinylestradiol. Da alle tabletter i pakningen indeholder kombinationen af de samme hormoner i den samme dosis, betragtes produktet som en monofasisk oral type prævention.
Terapeutiske indikationer
Forebyggelse af befrugtning.
Beslutningen om at ordinere MINULET skal tage hensyn til den enkelte kvindes aktuelle risikofaktorer, især dem, der er relateret til venøs tromboemboli (VTE) og sammenligningen mellem risikoen for VTE forbundet med MINULET og den, der er forbundet med andre kombinerede hormonelle præventionsmidler (COC'er). (Se afsnittene "Kontraindikationer", "Forholdsregler ved brug" og "Særlige advarsler").
Kontraindikationer Når Minulet ikke bør bruges
Kombinerede hormonelle præventionsmidler bør ikke anvendes under følgende forhold.
Hvis disse findes, er det vigtigt at informere din læge.
Tilstedeværelse eller risiko for venøs tromboemboli (VTE)
- Venøs tromboemboli - strøm (med antikoagulantia) eller tidligere VTE (f.eks. Dyb venetrombose [DVT] eller lungeemboli [PE])
- Kendt arvelig eller erhvervet disposition for venøs tromboemboli, såsom resistens over for aktiveret protein C (herunder faktor V Leiden), antitrombin III -mangel, protein C -mangel, protein S -mangel
- Større operation med langvarig immobilisering (se afsnittene "Forholdsregler ved brug" og "Særlige advarsler")
- Stor risiko for venøs tromboemboli på grund af tilstedeværelsen af flere risikofaktorer (se afsnittene "Forholdsregler ved brug" og "Særlige advarsler")
Tilstedeværelse eller risiko for arteriel tromboemboli (ATE)
- Arteriel tromboemboli - nuværende eller tidligere arteriel tromboemboli (f.eks. Myokardieinfarkt) eller prodromale tilstande (f.eks. Angina pectoris) o Cerebrovaskulær sygdom - nuværende eller tidligere slagtilfælde eller prodromale tilstande (f.eks. Forbigående iskæmisk anfald, TIA))
- Kendt arvelig eller erhvervet disposition for arteriel tromboemboli, såsom hyperhomocysteinæmi og antiphospholipid antistoffer (anticardiolipin antistoffer, lupus antikoagulant)
- Historie af migræne med fokale neurologiske symptomer
- Stor risiko for arteriel tromboemboli på grund af tilstedeværelsen af flere risikofaktorer (se afsnittene "Forholdsregler ved brug" og "Særlige advarsler") eller tilstedeværelsen af en alvorlig risikofaktor som:
- • diabetes mellitus med vaskulære symptomer
- alvorlig hypertension
- alvorlig dyslipoproteinæmi
- Gulsot (gulfarvning af huden) eller alvorlig leversygdom, nutid eller fortid.
- Tidligere eller nuværende pancreatitis, hvis det er forbundet med alvorlig hypertriglyceridæmi • Tumor i brystet eller kønsorganer (endometriumcancer), nuværende eller tidligere.
- Godartet eller ondartet levertumor, nuværende eller tidligere.
- Vaginal blødning af ukendt oprindelse.
- Kendt eller mistænkt graviditet.
- Hypertension, hypertension, hypertension relaterede sygdomme eller nyresygdom.
- Kombination med Ritonavir.
- Overfølsomhed over for de aktive stoffer eller over for et eller flere af hjælpestofferne.
Hvis nogen af disse betingelser vises for første gang, mens du bruger produktet, skal du straks stoppe med at tage det og kontakte din læge. I mellemtiden skal du bruge ikke-hormonelle præventionsmetoder. Se også "Generelle bemærkninger".
Forholdsregler ved brug Hvad du skal vide, før du tager Minulet
Generelle noter
Denne indlægsseddel beskriver nogle situationer, hvor det er nødvendigt at stoppe med at tage produktet, eller hvor der kan forekomme en reduktion i selve produktets effekt. I sådanne situationer bør du ikke have samleje, eller du bør tage yderligere ikke-hormonelle præventionsforanstaltninger såsom brug af kondomer eller andre barrieremetoder. Brug ikke rytme- og basaltemperaturmetoder, som kan være upålidelige, da pillen ændrer det normale ændringer i temperatur og slim i livmoderhalsen, der opstår under menstruationscyklussen.
Inden du starter eller begynder at tage pillen, er det tilrådeligt at have en grundig lægeundersøgelse.
Desuden er det tilrådeligt at foretage periodiske kontrolbesøg, mindst en gang om året, under brug af produktet.
Hyppigheden og typen af besøg vil blive fastlagt af lægen og især rettet mod blodtrykskontrol, bryst, mave og generel gynækologisk undersøgelse, herunder en Pap -test og relative blodprøver.
Det første opfølgende besøg bør finde sted 3 måneder efter indledningen af COC. De undersøgelser, der kræves ved det første besøg, beskrevet ovenfor, bør udføres ved hvert årligt besøg.
Som alle p -piller beskytter MINULET ikke mod HIV -infektion (AIDS) eller anden seksuelt overført sygdom.
MINULET er ordineret til personlig brug og må ikke være tilgængelig for flere personer på samme tid.
Forholdsregler
Ved tilstedeværelse af en af de betingelser, der er anført nedenfor, kan brug af den kombinerede pille kræve tæt lægeligt tilsyn.Det er derfor nødvendigt at advare din læge om nogen af de ovennævnte tilstande, før du begynder at bruge MINULET. Din læge kan anbefale en helt anden (ikke-hormonel) præventionsmetode.
- røg;
- diabetes;
- overvægtig;
- hypertension (se "Særlige advarsler");
- hjerteklappefejl eller visse forstyrrelser i hjerterytmen;
- overfladisk flebitis (venøs betændelse);
- åreknuder;
- migræne (se "Særlige advarsler");
- depression (se "Særlige advarsler");
- epilepsi;
- nuværende eller tidligere høje niveauer af kolesterol og triglycerider (fedtstoffer) i blodet, selv i nære familiemedlemmer (se "Særlige advarsler");
- brystklumper;
- brystkræfthistorie hos nære slægtninge;
- lever- eller galdeblæresygdom (se "Særlige advarsler");
- Crohns sygdom eller ulcerøs colitis (kronisk inflammatorisk tarmsygdom);
- systemisk lupus erythematosus (sygdom, der påvirker hele kroppen)
- hæmolytisk-uræmisk syndrom (blodpropper, der forårsager nyresvigt);
- seglcelleanæmi;
- porfyri;
- nuværende eller tidligere chloasma (gulbrune pigmenterede pletter på huden, især i ansigtet). Undgå i dette tilfælde langvarig udsættelse for solen eller ultraviolette stråler;
- tidligere herpes gestationis;
- nogle patologiske tilstande kendetegnet ved resistens over for Aktiveret Protein C, hyperhomocysteinæmi, antithrombin III -mangel, protein C -mangel, protein S -mangel, antiphospholipid antistof syndrom (anticardiolipin antistoffer, lupus antikoagulant), som disponerer for begyndelsen af venøs eller arteriel trombose;
- Sydenhams chorea (lidelse i centralnervesystemet);
- høretab fra otosklerose.
I tilfælde af første udseende, gentagelse eller forværring af nogen af de ovennævnte tilstande, mens du bruger pillen, skal du kontakte din læge.
Hypericum perforatum -præparater bør ikke tages samtidigt med lægemidler, der indeholder orale præventionsmidler, digoxin, theophyllin, carbamazepin, phenobarbital, phenytoin på grund af risikoen for nedsatte plasmaniveauer og nedsat terapeutisk effekt af orale præventionsmidler, digoxin, theophyllin, carbamazepin, phenobarbital, phenytoin ( se afsnittet "Interaktioner").
Interaktioner Hvilke lægemidler eller fødevarer kan ændre effekten af Minulet
Informer din læge eller apotek om, at du for nylig har taget andre lægemidler, også dem uden recept.
Nogle lægemidler kan forhindre, at pillen virker effektivt. Disse inkluderer primidon, phenytoin, barbiturater, carbamazepin (bruges til behandling af epilepsi), rifampicin (bruges til behandling af tuberkulose), ampicillin, tetracykliner, griseofulvin (antibiotika til behandling af infektionssygdomme), ritonavir, modafinil, flunarizin, nogle proteasehæmmere og nevirapin.
Andre antiepileptika (oxycarbamazepin, topiramat, felbamat) reducerer sandsynligvis også pillens effektivitet.
Hypericum perforatum -præparater bør ikke administreres samtidigt med orale præventionsmidler, da der kan være et tab af præventionseffekt. Der er rapporteret om uønskede graviditeter og genoptagelse af menstruationscyklussen. Dette skyldes induktion af enzymer, der er ansvarlige for metabolismen af lægemidler fra Hypericum perforatumbaserede præparater. Induktionseffekten kan fortsætte i mindst 2 uger efter behandlingens ophør.
Informer altid lægen, der ordinerer pillen, om den medicin, du allerede tager, og informer også andre læger eller tandlæger, der ordinerer andre lægemidler, om at du bruger MINULET, så de kan afgøre, om og hvor længe det er nødvendigt. Brug yderligere præventionsmetoder .
Stoffer, der kan øge lægemidlets serumkoncentration:
- atorvastatin
- konkurrerende hæmmere af sulfatering i mave -tarmvæggen, såsom ascorbinsyre (vitamin C) og paracetamol (acetaminophen)
- stoffer, der hæmmer cytochrom P450 3A4 -isoenzymer, såsom indinavir, fluconazol, voriconazol og troleandomycin.
Troleandomycin kan øge risikoen for intrahepatisk kolestase under samtidig administration med p -piller.
Ethinylestradiol kan forstyrre metabolismen af andre lægemidler ved at hæmme levermikrosomale enzymer eller ved at inducere hepatisk lægemiddelkonjugering, især glucuronokonjugering eller ved andre mekanismer.
Derfor kan plasma- og vævskoncentrationer øges (f.eks. Cyclosporin, theophyllin, kortikosteroider) eller reduceres (f.eks. Lamotrigin, levothyroxin, valproat).
Brug af pillen kan påvirke resultaterne af nogle blodprøver, men disse ændringer er normalt inden for det normale område. Derfor er det tilrådeligt at informere den læge, der anmodede om testene, om at du tager pillen.
Advarsler Det er vigtigt at vide, at:
Lægemidlet indeholder lactose og saccharose, og kontakt derfor din læge, hvis du konstaterer intolerance over for sukker, inden du tager medicinen.
Hvis nogen af de betingelser eller risikofaktorer, der er nævnt nedenfor, er til stede, bør MINULETs egnethed diskuteres med kvinden.
I tilfælde af forværring eller første forekomst af nogen af disse risikofaktorer eller tilstande bør kvinden konsultere sin læge for at afgøre, om brugen af MINULET skal afbrydes.
Hjerteanfald
En øget risiko for myokardieinfarkt har været forbundet med brug af p -piller.Risikoen er primært til stede hos rygere eller hos kvinder med andre risikofaktorer for koronar hjertesygdom som hypertension, hyperkolesterolæmi, sygelig fedme, diabetes.Risikoen er meget lav. under 30 år.
Risiko for venøs tromboemboli (VTE)
Brug af kombineret hormonel prævention (COC) resulterer i en øget risiko for venøs tromboemboli (VTE) sammenlignet med ingen brug. Produkter, der indeholder levonorgestrel, norgestimat eller norethisteron, er forbundet med en lavere risiko for VTE. Risikoen forbundet med andre produkter. såsom MINULET kan være todelt. Beslutningen om at bruge et andet produkt end dem, der er forbundet med en lavere risiko for VTE, bør kun træffes efter drøftelser med kvinden for at sikre, at hun forstår risikoen for VTE forbundet med MINULET, den måde, hvor din nuværende risikofaktorer påvirker denne risiko og det faktum, at risikoen for at udvikle en VTE er størst i det første brugsår.Der er også tegn på, at risikoen stiger, når man tager en p -piller genoptages efter en pause på 4 eller flere uger.
Omkring 2 ud af 10.000 kvinder, der ikke bruger en p -piller, og som ikke er gravide, udvikler en VTE i løbet af et år. Hos en enlig kvinde kan risikoen imidlertid være meget højere afhængigt af hendes underliggende risikofaktorer (se nedenfor).
Det anslås1, at ud af 10.000 kvinder, der bruger et hormonel præparat, der indeholder gestoden, vil mellem 9 og 12 udvikle en VTE på et år; dette kan sammenlignes med cirka 62 kvinder, der bruger et levonorgestrel-indhold af CHC.
I begge tilfælde er antallet af VTE'er om året mindre end det forventede under graviditet eller i postpartumperioden.
VTE kan være dødelig i 1-2% af tilfældene.
Epidemiologiske undersøgelser har vist, at forekomsten af venøs tromboemboli hos brugere af lavt østrogen -COC (COC'er)
I flere epidemiologiske undersøgelser er det blevet observeret, at kvinder, der anvender kombinerede orale præventionsmidler indeholdende ethinylestradiol, for det meste i en dosis på 30 µg, og et progestin som gestoden har en øget risiko for trombotiske hændelser og venøs tromboemboli sammenlignet med kvinder, der bruger orale præventionsmidler af kombineret type indeholdende mindre end 50 µg ethinylestradiol og gestagen levonorgestrel.
Data fra andre undersøgelser viste imidlertid ikke denne øgede risiko.
For produkter indeholdende 30 µg ethinylestradiol i kombination med desogestrel eller gestoden sammenlignet med dem, der indeholder mindre end 50 µg ethinylestradiol og levonorgestrel, blev en samlet relativ risiko for venøse tromboemboliske hændelser estimeret til at variere fra 1,5 til 2,0. Forekomsten af trombotiske hændelser og venøs tromboemboli for kombinerede orale præventionsmidler indeholdende levonorgestrel og mindre end 50 µg ethinylestradiol er cirka 20 tilfælde pr. 100.000 års brug. For MINULET er forekomsten cirka 30-40 tilfælde pr. dvs. 10-20 ekstra sager pr. 100.000 kvindeår. Dette tal kan sammenlignes med 5 til 10 tilfælde pr. 100.000 kvindeår for ikke-brugere.
Virkningen af relativ risiko på antallet af ekstra tilfælde ville være størst i løbet af det første år, hvor en kvinde første gang bruger et kombineret p -piller.I løbet af det første år med at tage risikoen for trombotiske hændelser og venøs tromboemboli er størst for alle kombinerede orale præventionsmidler.
Alle disse oplysninger skal tages i betragtning ved ordination af denne COC. Når man overvejer valget af prævention (er), bør alle ovenstående oplysninger tages i betragtning.
Trombose er dannelsen af en blodprop, der kan blokere et venøst eller arterielt blodkar.
Det påvirker undertiden de dybe vener i benene (dyb venetrombose). Hvis blodproppen løsner sig fra den vene, hvor den dannede sig, kan den nå og tilstoppe lungerne, hvilket forårsager den såkaldte "lungeemboli". Dyb venetrombose er en sjælden forekomst og kan forekomme uanset om du tager pillen eller ej; det kan også forekomme under graviditeten. Risikoen er højere hos kvinder, der bruger pillen end hos dem, der ikke gør det, men lavere end hos gravide.
I meget sjældne tilfælde kan der også dannes blodpropper i hjertets blodkar (hvor de forårsager hjerteanfald) eller hjernen (hvor de forårsager slagtilfælde). Meget sjældent er der rapporteret trombose hos CHC -brugere i andre blodkar, f.eks. Lever-, mesenteriske, nyre- eller nethindevener og arterier. I nogle tilfælde kan trombose forårsage alvorlig permanent invaliditet eller endda være dødelig.
Risikoen for at få et hjerteanfald eller slagtilfælde øges med alderen og antallet af cigaretter, der ryges. Kvinder, der tager pillen, især dem over 35 år, skal stoppe med at ryge.
Hvis blodtrykket stiger, mens du bruger pillen, kan det være nødvendigt at stoppe brugen af produktet.
Hvis du bemærker mulige tegn på trombose, skal du stoppe med at tage pillen og straks kontakte din læge (se også "Når du skal se din læge").
Risikofaktorer for VTE
Risikoen for venøse tromboemboliske komplikationer hos CHC -brugere kan stige betydeligt, hvis der er yderligere risikofaktorer til stede, især hvis der er mere end én risikofaktorer (se tabel).
MINULET er kontraindiceret, hvis en kvinde har flere risikofaktorer, der øger hendes risiko for venøs trombose (se afsnittet "Kontraindikationer"). Hvis en kvinde har mere end én risikofaktor, er det muligt, at den øgede risiko er større end summen af de enkelte faktorer; i dette tilfælde bør hendes samlede risiko for VTE overvejes. Hvis fordel-risiko-forholdet anses for at være negativt , bør der ikke ordineres et COC (se afsnittet "Kontraindikationer").
Tabel: Risikofaktorer for VTE
Der er ingen enighed om den mulige rolle for åreknuder og overfladisk tromboflebitis i starten og forløbet af venøs trombose.
Den øgede risiko for tromboemboli under graviditet, især i 6-ugersperioden i puerperiet, skal overvejes (for information om "Graviditet og amning", se afsnittet "Graviditet og amning").
Symptomer på VTE (dyb venetrombose og lungeemboli)
Hvis der opstår symptomer af denne type, skal kvinder søge øjeblikkelig lægehjælp og informere dem om, at de tager et CHC.
Symptomer på dyb venetrombose (DVT) kan omfatte:
- ensidig hævelse af benet og / eller foden eller langs en vene i benet
- smerter eller ømhed i benet, der kun kan mærkes, når du står eller går
- øget fornemmelse af varme i det berørte ben; hud på benet, der er rød eller misfarvet.
Symptomer på lungeemboli (PE) kan omfatte:
- pludselig og uforklarlig begyndelse af åndenød og hurtig vejrtrækning
- pludselig hoste, som kan være forbundet med hæmoptyse;
- skarp smerte i brystet;
- svær hovedpine eller svimmelhed
- hurtig eller uregelmæssig hjerterytme.
Nogle af disse symptomer (såsom "åndenød" og "hoste") er uspecifikke og kan misforstås som mere almindelige eller mindre alvorlige hændelser (f.eks. Luftvejsinfektioner).
Andre tegn på vaskulær okklusion kan omfatte: pludselige smerter, hævelse eller en lyseblå misfarvning af en "ekstremitet.
Hvis okklusionen finder sted i øjet, kan symptomerne variere fra smertefri sløring af synet til synstab. Nogle gange opstår synstab næsten øjeblikkeligt.
Risiko for arteriel tromboemboli (ATE)
Epidemiologiske undersøgelser har forbundet brugen af CHC'er med en øget risiko for arteriel tromboemboli (myokardieinfarkt) eller for cerebrovaskulære ulykker (f.eks. Forbigående iskæmisk anfald, slagtilfælde). Arterielle tromboemboliske hændelser kan være dødelige.
Risikofaktorer for ATE
Risikoen for arterielle tromboemboliske komplikationer eller en cerebrovaskulær ulykke hos CHC -brugere stiger i tilstedeværelse af risikofaktorer (se tabel). MINULET er kontraindiceret, hvis en kvinde har en alvorlig risikofaktor eller flere risikofaktorer for ATE, der øger hendes risiko for arteriel trombose (se afsnittet "Kontraindikationer"). Hvis en kvinde har mere end én risikofaktor, er det muligt, at den øgede risiko er større end summen af de enkelte faktorer; i dette tilfælde skal hendes samlede risiko overvejes. Hvis fordel-risiko-balancen anses for at være negativ, skal en COC bør ikke ordineres (se afsnittet "Kontraindikationer").
Tabel: Risikofaktorer for ATE
Symptomer på ATE
Hvis der opstår symptomer af denne type, skal kvinder straks kontakte en sundhedspersonale og informere dem om, at de tager et CHC.
Symptomer på en cerebrovaskulær ulykke kan omfatte:
- pludselig følelsesløshed eller svaghed i ansigt, arm eller ben, især på den ene side af kroppen;
- pludselige gangbesvær, svimmelhed, tab af balance eller koordination
- pludselig forvirring, problemer med at tale eller forstå;
- pludselig svært ved at se i det ene eller begge øjne
- pludselig, alvorlig eller langvarig migræne uden kendt årsag;
- bevidsthedstab eller besvimelse med eller uden anfald.
Midlertidige symptomer tyder på, at det er et forbigående iskæmisk angreb (TIA).
Symptomer på myokardieinfarkt (MI) kan omfatte:
- smerter, ubehag, tryk, tyngde, fornemmelse af klemning eller fylde i brystet, armen eller under brystbenet
- ubehag udstråler til ryg, kæbe, hals, arme, mave;
- følelse af fylde, fordøjelsesbesvær eller kvælning
- svedtendens, kvalme, opkastning eller svimmelhed
- ekstrem svaghed, angst eller åndenød
- hurtige eller uregelmæssige hjerteslag.
Lægeundersøgelser / besøg
Inden påbegyndelse eller genoptagelse af brug af MINULET bør der tages en komplet sygehistorie (inklusive familiehistorie), og graviditet bør udelukkes. Blodtryk skal måles og en klinisk undersøgelse, styret af kontraindikationer, skal udføres (se afsnittet "Kontraindikationer" ) og advarsler (se afsnittene "Forholdsregler ved brug" og "Særlige advarsler"). Det er vigtigt at henlede en kvindes opmærksomhed på oplysninger om venøs eller arteriel trombose, herunder risikoen forbundet med MINULET sammenlignet med andre CHC'er, symptomer på VTE og ATE, kendte risikofaktorer og hvad de skal gøre i tilfælde af mistanke om trombose.
Kvinden bør også informeres om behovet for at læse indlægssedlen omhyggeligt og følge dens råd. Undersøgelsens hyppighed og type bør være baseret på etablerede retningslinjer og bør tilpasses den enkelte kvinde.
Kvinder bør informeres om, at hormonelle præventionsmidler ikke beskytter mod HIV -infektioner (AIDS) og andre seksuelt overførte sygdomme.
Tumorer
Brystkræftdiagnoser er lidt mere almindelige hos kvinder, der bruger pillen, end hos alderssvarende kvinder, der ikke gør det. Den lille stigning i antallet af brystkræftdiagnoser forsvinder gradvist i løbet af de 10 år efter afbrydelse af behandlingen. Risikofaktorer involveret i udviklingen af brystkræft omfatter stigende alder, familiehistorie, fedme, nulliparitet og ældre alder for det første fuldtids graviditet.
Godartede levertumorer og endnu mere sjældent maligne levertumorer er blevet rapporteret hos kvinder, der tager pillen. Sådanne tumorer kan forårsage indre blødninger. Kontakt straks din læge i tilfælde af alvorlige smerter i maven.
Den vigtigste risikofaktor for livmoderhalskræft er vedvarende human papillomavirusinfektion.
Kræft i livmoderhalsen (livmoderhalsen) er blevet rapporteret at være mere almindelig hos kvinder, der bruger pillen i lang tid.generering af tumorer generelt.
Leverfunktion
Akutte eller kroniske forstyrrelser i leverfunktionen kan kræve afbrydelse af COC -behandlingen, indtil leverfunktionsparametrene er vendt tilbage til det normale.Genskab af kolestatisk gulsot, der allerede forekommer under graviditet eller under tidligere kønssteroidbehandling, kræver behandling.
Kvinder med en historie med COC-relateret kolestase, eller som udvikler kolestase under graviditet, er mere tilbøjelige til at opleve denne tilstand, når de bruger p-piller.
Disse patienter skal overvåges nøje, og hvis tilstanden gentager sig, bør COC seponeres.
Akutte eller kroniske forstyrrelser af leverfunktionen kan kræve afbrydelse af COC, indtil leverfunktionen er vendt tilbage til normal.
Hepatocellulær skade er blevet rapporteret ved brug af p-piller. Tidlig diagnose af lægemiddelrelateret hepatocellulær skade kan reducere sværhedsgraden af hepatotoksicitet, når lægemidlet seponeres. Hvis der konstateres nedsat leverfunktion, skal patienterne stoppe med at tage p-piller, bruge en ikke-hormonel præventionsmetode og konsultere deres læge.
Øjenskader
Der er rapporteret tilfælde af nethindetrombose under brug af p -piller. Hvis der er uforklarligt delvis eller fuldstændigt synstab, starten af proptose eller diplopi, papillært ødem eller vaskulære læsioner i nethinden, bør brugen af p -piller afbrydes, og årsagen bør undersøges straks.
Migræne / hovedpine
Udseende eller forværring af migræne eller udvikling af hovedpine med karakteristikken tilbagevendende, vedvarende og alvorlig, udgør situationer, der kræver afbrydelse af COC og evaluering af årsagen.
Kvinder med migræne (især migræne med aura), der tager p -piller, kan have en øget risiko for slagtilfælde (se "Kontraindikationer").
Angioødem
Eksogene østrogener kan fremkalde eller forværre symptomerne på angioødem, især hos kvinder med arveligt angioødem.
Virkninger på lipid- og kulhydratmetabolisme
Glukoseintolerance er blevet rapporteret hos patienter, der bruger p -piller. Selvom p -piller kan påvirke perifer insulinresistens og glukosetolerance, er der ingen tegn på behovet for behandlingstilpasning hos diabetespatienter, der bruger kombinerede orale præventionsmidler. Patienter med diabetes eller med en glukoseintolerance bør dog følges nøje, når de tager p -piller (se "Forholdsregler ved brug").
Mens de tager et p-piller, kan nogle kvinder opleve ændringer i lipidværdierne. En ikke-hormonel præventionsmetode bør overvejes hos kvinder med ukontrolleret dyslipidæmi. Vedvarende hypertriglyceridæmi kan forekomme hos en lille andel af kvinder, der bruger et kombineret oralt præventionsmiddel. Øgede plasmatriglycerider hos COC -brugere kan føre til pancreatitis og andre komplikationer.
Østrogen øger plasma-lipoprotein med høj densitet (HDL-kolesterol), mens et fald i HDL-kolesterol er blevet rapporteret med mange progestogener.
Nogle gestagener kan forhøje koncentrationer af lavdensitetslipoprotein (LDL) og kan vanskeliggøre kontrol af hyperlipidæmi.
Den resulterende effekt af et kombineret oralt præventionsmiddel afhænger af den balance, der opnås mellem virkningerne af de enkelte doser af østrogen og gestagen samt arten og den samlede mængde af gestagen, der anvendes i præventionen. Indholdet af begge hormoner skal tages i betragtning, når valg af det kombinerede orale præventionsmiddel.
Kvinder, der behandles for hyperlipidæmi, bør følges nøje, hvis de vælger at bruge p -piller.
Folatniveauer
Serum folatniveauer kan reduceres ved kombineret oral prævention. Dette kan være af klinisk betydning, hvis kvinden bliver gravid kort tid efter stop med p -piller.
Blodtryk
Brug af orale præventionsmidler er kontraindiceret hos kvinder med forhøjet blodtryk eller med hypertension-relateret eller nyresygdom eller med forhøjet blodtryk. Selvom der er rapporteret en lille stigning i blodtrykket hos mange kvinder, der tager p -piller, sker der sjældent en klinisk relevant stigning i blodtrykket. Der er ikke etableret en sammenhæng mellem brug af p -piller og hypertension, men hvis der opstår klinisk signifikant hypertension under brug af en p -piller, bør lægen som en sikkerhedsforanstaltning stoppe med at tage P -piller og behandle patienten. "Hypertension.
Forstyrrelser i den følelsesmæssige sfære
Kvinder, der, mens de tager p-piller, lider af mental depression, bør stoppe behandlingen og bruge en alternativ præventionsmetode til at afgøre, om dette symptom er lægemiddelrelateret.Kvinder med en historie med depression og indtagelse af orale præventionsmidler bør følges nøje, og behandlingen bør seponeres, hvis der opstår alvorlig depression.
Uregelmæssig blødning
Uregelmæssig blødning (pletblødning eller intermenstruel blødning) kan forekomme, når der tages COC, især i de første behandlingsmåneder. Derfor er evalueringen af uregelmæssig vaginal blødning kun meningsfuld efter en afviklingsfase på cirka 3 behandlingscyklusser.
Hvis uregelmæssig blødning vedvarer eller opstår efter tidligere regelmæssige cyklusser, bør en ikke-hormonel ætiologi overvejes, og passende diagnostiske foranstaltninger, herunder curettage, bør implementeres for at udelukke malign sygdom eller graviditet.
Hos nogle kvinder forekommer tilbagetrækningsblødning muligvis ikke i løbet af det tabletfrie interval. Hvis p-pillen er taget som beskrevet i afsnittet "Dosis, metode og tidspunkt for administration" er det usandsynligt, at kvinden er gravid. Graviditet er dog usandsynligt Hvis COC ikke er taget korrekt før den glemte abstinensblødning, eller hvis der ikke er opstået to abstinensblødninger, skal graviditet udelukkes, før de fortsætter med at tage COC. Nogle kvinder kan efter seponering opleve oral prævention, amenoré (med evt. mangel på ægløsning) eller oligomenorré, især hvis denne tilstand allerede var eksisterende.
Laboratorieundersøgelser
Anvendelse af præventionsmidler kan påvirke resultaterne af nogle laboratorietests, herunder leverfunktionstests (herunder et fald i bilirubin og alkalisk fosfatase), skjoldbruskkirtlen (stigning i total T3 og T4 på grund af en stigning i TBG, nedsat harpiksabsorption af frit T3) , adrenal (øget plasmakortisol, øget kortisolbindende globulin, nedsat dehydroepiandrosteronsulfat) og renal (øget plasmakreatinin og nedsat kreatininclearance), plasmaniveauer transportproteiner, for eksempel kortikosteroidbindende globulin og lipid / lipoproteinfraktioner, glukosemetabolisme, koagulation og fibrinolyse, fald i serum folatniveauer. Ændringer er generelt inden for området for normale laboratorieværdier.
Graviditet og amning
MINULET bør ikke anvendes ved kendt eller mistænkt graviditet. Hvis der opstår graviditet under brug af p -piller, bør behandlingen afbrydes. Der er ingen afgørende beviser for, at østrogener og progestogener i p -piller kan skade fosteret, hvis undfangelsen sker ved et uheld, mens P -piller bruges sammen (se "Kontraindikationer").
Den øgede risiko for tromboemboli i postpartumperioden bør tages i betragtning, når "MINULET genstartes" (se afsnittene "Dosis, metode og tidspunkt for administration", "Forholdsregler ved brug" og "Særlige advarsler").
MINULET anbefales ikke under amning.
Pædiatrisk brug
Sikkerhed og virkning af p -piller er blevet fastslået hos kvinder i reproduktiv alder. Brug af disse lægemidler før menarche er ikke indiceret.
Geriatrisk brug
P -piller er ikke indiceret hos postmenopausale kvinder.
Virkninger på evnen til at føre motorkøretøj og betjene maskiner
MINULET er ikke undersøgt for dets virkninger på evnen til at føre motorkøretøj eller betjene maskiner.
NÅR DU SKAL HØRE MED DIN LÆGE
Periodiske kontroller
Under brug af pillen vil lægen bede patienten om at gennemgå periodiske kontroller, normalt hvert år.
Se din læge så hurtigt som muligt:
- hvis du observerer ændringer i din helbredstilstand, især i forbindelse med hvad der er rapporteret i denne indlægsseddel (se også "Kontraindikationer" og "Forholdsregler for" brug ". Glem ikke henvisninger til nære familiemedlemmer);
- hvis du føler en klump i dit bryst
- hvis der skal bruges anden medicin (se også "Interaktioner");
- hvis du er immobiliseret eller skal opereres (konsulter din læge mindst fire uger før)
- hvis du har alvorlig og usædvanlig vaginal blødning
- hvis du har glemt tabletter i den første brugsuge og har haft samleje i de syv dage før glemningen
- hvis du ikke har menstruation i to på hinanden følgende cyklusser, eller hvis du har mistanke om en graviditet, må du ikke starte en ny pakning uden din læge tilladelse.
Stop med at tage tabletterne, og kontakt straks din læge, hvis du bemærker mulige tegn på trombose:
- hoste, der pludselig starter
- alvorlig smerte i brystet, der kan udstråle til venstre arm;
- pludselig åndenød;
- usædvanlig, alvorlig, langvarig hovedpine eller migræneanfald;
- delvis eller totalt synstab eller dobbeltsyn
- sløret tale eller manglende evne til at tale;
- pludselige ændringer i hørelse, lugt og smag;
- svimmelhed eller svimmelhed • svaghed eller følelsesløshed i enhver del af kroppen;
- alvorlige mavesmerter;
- alvorlig smerte eller hævelse i det ene ben;
Ovenstående situationer og symptomer er illustreret og forklaret mere detaljeret i andre afsnit af denne indlægsseddel.
Dosering og anvendelsesmåde Sådan bruges Minulet: Dosering
Sådan skal du tage MINULET
MINULET -pakken indeholder 21 tabletter. En tablet skal tages om dagen i 21 på hinanden følgende dage, efterfulgt af en 7-dages pause fra at tage. Den første tablet skal tages ud af kalenderpakken markeret med 1 (placeret ved siden af ordet "START"). Den næste tablet skal tages den næste dag fra den nærliggende boks efter nummerering og retning af pilene.
Gennemstik blisteren på den ugedag, hvor du begynder at tage tabletterne.
Denne samme ugedag repræsenterer startdagen for hver efterfølgende pakke; derudover vil det repræsentere den samme ugedag, hvor tabletterne 1, 8 og 15. tages. Dette hjælper med at kontrollere og sikre, at du tager tabletterne korrekt.
Tabletterne skal sluges uden at tygge, regelmæssigt, muligvis altid på samme tid, helst efter aftensmaden.
Efterfølgende cyklusser
Efter at have taget alle 21 tabletter, skal du stoppe med at tage den i 7 dage.I løbet af disse 7 dage vil du opleve blødning, normalt 2-3 dage efter at have taget den sidste tablet. Start den næste pakke MINULET på dag 8, selvom blødningen stadig er i gang. Det betyder, at den anden pakke MINULET startes præcis på samme dag i ugen, hvor den første pakke blev startet, fire uger tidligere.
Begyndelsen af den første pakke
Ingen hormonel prævention i den foregående måned.
Start med at tage MINULET på den første dag i din cyklus, dvs. den første dag i din menstruation, og tag tabletten mærket med nummer 1 (se afsnittet "Sådan skal du tage MINULET"). Du kan også starte mellem anden og femte dag i din menstruation cyklus, men i dette tilfælde skal der bruges en ekstra præventionsmetode (barriermetode) i de første syv dage for at tage tabletterne i den første cyklus.
Skift fra en anden "kombineret type" pille.
Du kan begynde at tage MINULET dagen efter den sidste pille i den tidligere prævention (dvs. uden at se nogen pause) .Hvis din tidligere præventionspakke også indeholder inaktive tabletter, kan du tage MINULET dagen efter den sidste aktive tablet (i tilfælde af tvivl , spørg din læge). Det kan også startes senere, men aldrig ud over dagen efter det pillefrie interval (eller dagen efter den sidste inaktive tablet) af det tidligere præventionsmiddel.
Skifter fra en pille, der kun er gestagen (minipille).
Du kan stoppe med at tage minipillen på en hvilken som helst dag og begynde at tage MINULET den næste dag på samme tid. I de første syv dage med at tage tabletterne skal du dog bruge en ekstra præventionsmetode (barrieremetode), når du har samleje.
Skift fra en injektion, implantat eller intrauterin prævention.
Start med at bruge MINULET på dagen, hvor den næste injektion, der kun er prægestogen, skal påbegyndes, eller den dag, hvor implantatet, der kun er gestagen, eller intrauterin, der kun er gestagen, fjernes. De første syv dage efter indtagelse af MINULET skal du bruge en yderligere præventionsmetode (barrieremetode), når have sex.
Efter fødslen.
Starten af pillen efter fødslen skal bestemmes af lægen. Han vil beslutte, om behandlingen skal startes i perioden mellem den 21. og den 28. dag eller senere. I sidstnævnte tilfælde er det tilrådeligt at bruge en ekstra barriere metode i de første 7 dage for at tage MINULET tabletter. Hvis der imidlertid er sket samleje i mellemtiden, skal graviditet udelukkes, eller den første menstruation skal afventes, før indtagelsen af MINULET rent faktisk påbegyndes.
Hvis du ammer og vil tage MINULET, skal du først tale med din læge.
Efter en spontan eller induceret abort.
Følg din læge recept.
Ophør af ansættelsesforhold
Du kan til enhver tid stoppe med at bruge MINULET. Hvis du ikke ønsker at blive gravid, skal du kontakte din læge om andre metoder til prævention.
Hvis du vil stoppe med at bruge MINULET, fordi du ønsker moderskab, skal du tale med din læge. I dette tilfælde er det generelt tilrådeligt at vente, indtil din menstruation er normal igen, før du forsøger at blive gravid.
Hvad skal man gøre hvis ...
du glemmer at tage dine tabletter
- Hvis der er gået mindre end 12 timer siden tidspunktet for det sædvanlige indtag, bevares pillens pålidelighed. Tag den glemte tablet, så snart du husker det, og fortsæt som normalt.
- Hvis der er gået mere end 12 timer siden tidspunktet for det sædvanlige indtag, eller hvis der ikke er taget 2 eller flere tabletter, kan pillens pålidelighed reduceres. Jo større antal på hinanden følgende glemte tabletter, desto større er risikoen for, at præventionen reduceres.Risikoen for graviditet er særlig høj, hvis piller glemmes i begyndelsen og i slutningen af pakningen. Følg instruktionerne herunder (se også diagrammet herunder).
Mere end en glemt tablet i en pakke
Kontakt din læge.
En tablet glemt i den første uge
Tag tabletten, så snart du husker det (selvom det betyder at tage to tabletter på samme tid) og fortsæt som normalt. Brug yderligere præventionsmetoder (barrieremetode) i de næste 7 dage.
Hvis seksuelt samkvem fandt sted i ugen forud for glemsomheden, er der mulighed for graviditet. Informer din læge straks.
En tablet glemt i den anden uge
Tag den glemte tablet, så snart du husker det (selvom det betyder at tage to tabletter på samme tid) og fortsæt som normalt. Pillens pålidelighed bevares. Der kræves ikke yderligere prævention.
En tablet glemt i den tredje uge
Et af følgende alternativer kan vælges uden behov for yderligere prævention.
- Tag den glemte tablet, så snart du husker det (selvom det betyder at tage to tabletter på samme tid) og fortsæt som normalt. Start den nye pakke, så snart den nuværende er færdig, uden mellemrum mellem de to pakker. Tilbagetrækningsblødning kan ikke forekomme, før den anden pakning er færdig, men intermenstruel blødning (pletblødning) kan forekomme i løbet af dagene ved indtagelse. Eller
- Afbryd tabletterne fra den aktuelle pakning, observer et interval på 7 dage eller mindre (tæl også dagen for den glemte pille) og fortsæt med en ny pakning. Hvis du vælger dette alternativ, kan du altid starte den nye pakke samme dag i ugen, hvor du normalt starter.
Hvis du glemmer at tage en eller flere tabletter og ikke har menstruation i det første pillefrie interval, er det muligt, at du er gravid. Kontakt din læge, inden du starter den nye pakning.
Ved opkastning og / eller diarré
Hvis der opstår opkastning eller diarré inden for 4 timer efter indtagelse af MINULET, kan absorptionen af den aktive ingrediens være ufuldstændig. Det er som om tabletten er glemt. Brug af tabletter fra en ny pakning er påkrævet som beskrevet ovenfor.Følg derfor de anvisninger, der er angivet i tilfælde af glemte tabletter.
I tilfælde af uventet blødning
Med alle orale præventionsmidler kan vaginal blødning forekomme i de første måneder efter at have taget det mellem menstruationen. Normalt forsvinder uregelmæssig blødning, når kroppen har vænnet sig til pillen (normalt efter cirka 3 antagelsescyklusser). Det er altid tilrådeligt at konsultere din læge, men især hvis disse blødninger vedvarer, bliver intense eller gentager sig med mellemrum.
I tilfælde af ubesvaret menstruation
Hvis alle tabletterne er taget korrekt, ikke er opstået, eller der er taget anden medicin, er det meget usandsynligt, at du er gravid. Fortsæt med at bruge produktet som normalt.
Hvis din menstruation ikke forekommer to gange i træk, er det muligt, at du er gravid. Kontakt straks din læge. Start ikke den nye pakning, før din læge har udelukket graviditet.
Overdosering Hvad skal man gøre, hvis man har taget for meget Minulet
Symptomer på kombineret oral overdosis af p -piller hos voksne og børn omfatter kvalme, tæthed i brystet, forvirring, mavesmerter, søvnighed / træthed, abstinensblødning.
Der er ingen specifikke modgift, og enhver videre behandling skal være symptomatisk.
I tilfælde af utilsigtet indtagelse / indtagelse af en overdreven dosis MINULET, skal du straks underrette din læge eller gå til det nærmeste hospital.
Spørg din læge eller apotek, hvis du har yderligere spørgsmål om brugen af MINULET.
Bivirkninger Hvad er bivirkningerne af Minulet
Ligesom alle andre MINULET -lægemidler kan det forårsage bivirkninger, men ikke alle får det.
Hvis du oplever bivirkninger, især hvis de er alvorlige og vedvarende, eller en ændring i din helbredstilstand, som du tror kan være forårsaget af pillen, skal du kontakte din læge.
Der er en øget risiko for venøs tromboemboli (VTE) for alle kvinder, der bruger et kombineret oralt præventionsmiddel. For information om forskelle i risiko mellem COC'er, se afsnit Særlige advarsler.
Alvorlige bivirkninger
Alvorlige reaktioner forbundet med brugen af pillen og relaterede symptomer, som kræver afbrydelse af behandlingen, er også beskrevet i afsnittet "Forholdsregler ved brug": "Trombose" og "Tumorer":
- arterielle tromboemboliske ulykker (især myokardieinfarkt, cerebrovaskulær ulykke, forbigående iskæmisk angreb);
- venøse tromboemboliske ulykker (flebitis, lungeemboli);
- hypertension, koronar hjertesygdom;
- hyperlipidæmi (hypertriglyceridæmi og / eller hyperkolesterolæmi)
- alvorlig mastodyni, godartet mastopati;
- intens og usædvanlig hovedpine, migræne, svimmelhed, synsændringer;
- forværring af epilepsi;
- hepatocellulært carcinom, kolestatisk gulsot;
- chloasma;
- optisk neuritis, vaskulær trombose i nethinden
Beskrivelse af nogle bivirkninger
En øget risiko for:
- arterielle og venøse trombotiske og tromboemboliske hændelser, herunder myokardieinfarkt, slagtilfælde, forbigående iskæmiske anfald, venetrombose og lungeemboli, og denne risiko diskuteres mere detaljeret i afsnittene "Forholdsregler ved brug" og "Særlige advarsler";
- cervikal intraepitelial neoplasi og livmoderhalskræft;
- brystkræftdiagnose.
- godartede levertumorer (f.eks. fokal nodulær hyperplasi, hepatisk adenom)
For mere information, læs disse afsnit i denne indlægsseddel og kontakt straks din læge.
Andre bivirkninger
Følgende bivirkninger er blevet rapporteret hos kvinder, der bruger pillen:
Mest almindelige komplikationer:
- brystspænding, forstørrelse, smerter og udflåd
- hovedpine, migræne
- ændringer i seksuel lyst, deprimeret humør, irritabilitet
- intolerance over for kontaktlinser
- kvalme, ubehag
- nervøsitet
- ændringer i vaginale sekreter
- væskeretention / ødem
- ændringer i kropsvægt (stigning eller fald), ændringer i appetit (stigning eller fald)
- overfølsomhedsreaktioner
- oligomenorré, amenoré, dysmenoré
- intermenstruel blødning
- vaginitis, herunder candidiasis
Sjældne komplikationer:
- opkastning, mavesmerter og kramper i maven
- depression
- hudlidelser (acne, alopeci, seborrhea, hypertrichose, udslæt, erythema nodosum, erythema multiforme)
- overfølsomhedsreaktioner, herunder meget sjældne tilfælde af urticaria, angioødem og alvorlige reaktioner med respiratoriske og kredsløbssymptomer; forværring af systemisk lupus erythematosus
- forværring af åreknuder
- oppustet følelse
- pancreatitis
- iskæmisk colitis
- galde lithiasis
- inflammatorisk tarmsygdom (Crohns sygdom, colitis ulcerosa)
- fald i serum folatniveauer.
P-piller kan forværre allerede eksisterende galdeblæresygdom og kan fremskynde udviklingen af denne sygdom hos tidligere asymptomatiske kvinder.
Overholdelse af instruktionerne i denne indlægsseddel reducerer risikoen for bivirkninger.
Indberetning af bivirkninger
Tal med din læge eller apotek, hvis du får bivirkninger, herunder mulige bivirkninger, som ikke er nævnt i denne indlægsseddel. Bivirkninger kan også rapporteres direkte via det nationale rapporteringssystem på "www.agenziafarmaco.gov.it/it/responsabili". Ved at rapportere bivirkninger kan du hjælpe med at give flere oplysninger om sikkerheden ved dette lægemiddel. "
Udløb og opbevaring
Se udløbsdatoen angivet på pakken.
FORSIGTIG: BRUG IKKE LÆGEMIDLET EFTER UDLØBSDATOEN, DER ER angivet på emballagen.
Den angivne udløbsdato refererer til produktet i intakt emballage, korrekt opbevaret.
Særlige opbevaringsforhold
Opbevares ved en temperatur, der ikke overstiger 25 ° C.
Lægemidler bør ikke bortskaffes via spildevand eller husholdningsaffald. Spørg din apotek om, hvordan du skal smide medicin, du ikke længere bruger. Dette vil hjælpe med at beskytte miljøet.
Opbevar denne medicin utilgængeligt for børn.
Sammensætning og farmaceutisk form
Sammensætning
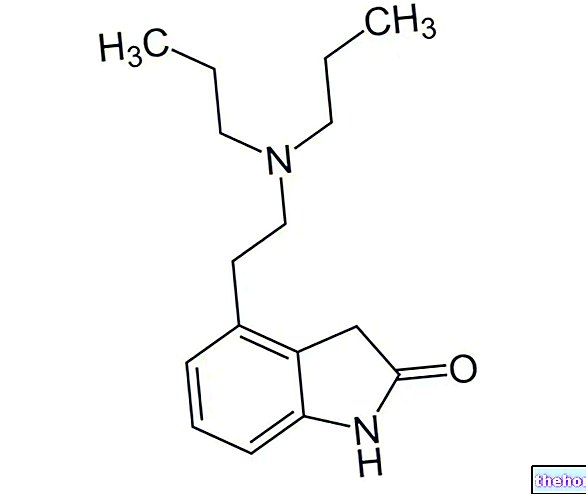
Hver overtrukne tablet indeholder: Aktive ingredienser: gestoden 0,075 mg; ethinylestradiol 0,03 mg.
Hjælpestoffer: lactose, majsstivelse, povidon 25.000, natriumcalciumedetat, magnesiumstearat, saccharose, povidon 700.000, macrogol 6000, calciumcarbonat, talkum, ethylenglycolester af montansyre (E -voks).
Farmaceutisk form og indhold
Overtrukne tabletter til oral brug.
Karton indeholdende 1 kalenderpakke med 21 overtrukne tabletter.
Indlægsseddel: AIFA (Italian Medicines Agency). Indhold offentliggjort i januar 2016. De foreliggende oplysninger er muligvis ikke opdaterede.
For at få adgang til den mest opdaterede version er det tilrådeligt at få adgang til webstedet AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttige oplysninger.
01.0 LÆGEMIDLETS NAVN
MINULET 0,075 MG + 0,03 MG OVERLAGTE TABLETTER
02.0 KVALITATIV OG KVANTITATIV SAMMENSÆTNING
Hver overtrukket tablet indeholder:
Aktive ingredienser: gestoden 0,075 mg; ethinylestradiol 0,03 mg.
Den fulde liste over hjælpestoffer findes i afsnit 6.1.
03.0 LÆGEMIDDELFORM
Overtrukne tabletter til oral brug.
04.0 KLINISKE OPLYSNINGER
04.1 Terapeutiske indikationer
Forebyggelse af befrugtning.
04.2 Dosering og indgivelsesmåde
Rekrutteringsmetode
MINULET -pakken indeholder 21 tabletter. En tablet skal tages om dagen i 21 på hinanden følgende dage, efterfulgt af en suspension af indtagelse i 7 dage. Den første tablet skal tages ud af kalenderen med "1" (placeret ved siden af ordet "START").
Den næste tablet skal tages den næste dag fra den nærliggende boks i henhold til pilens retning: på denne måde er det let at kontrollere dag for dag, om tabletten er taget eller ej.
Tabletterne skal sluges uden at tygge, hver dag, muligvis på samme tid, helst efter aftensmaden.
Efter at have taget alle 21 tabletter, skal du stoppe med at tage det i 7 dage.
En abstinensblødning starter normalt 2 eller 3 dage efter den sidste tablet og er muligvis ikke færdig, før den næste pakning startes.
Hver efterfølgende pakning startes dagen efter den tabletfrie pause.
Det betyder, at den anden pakke MINULET startes præcis på samme dag i ugen, hvor den første pakke blev startet, fire uger tidligere.
SÅDAN STARTER DU BEHANDLINGEN MED MINULET
Ingen hormonel prævention i den foregående måned
Indtagelsen af MINULET -tabletter skal begynde på den første dag i den naturlige menstruationscyklus (dvs. den første menstruationsdag) .Det er også muligt at starte MINULET mellem 2. og 5. dag i cyklussen, men i dette tilfælde i løbet af den første cyklus, anbefales det også at bruge en ikke-hormonel præventionsmetode (f.eks. kondom eller spermicid) i de første syv dage efter indtagelse af MINULET-tabletter.
Skifter fra et andet kombineret p -piller
Den første tablet MINULET skal helst tages dagen efter den sidste aktive tablet af det tidligere præventionsmiddel eller senest dagen efter den sædvanlige tabletfrie pause eller dagen efter den sidste placebotablet af det tidligere orale præventionsmiddel.
Skifte fra et præestogen, der kun er gestagen (minipille, implantat, intrauterin enhed, klar til injektion)
Det er muligt at ændre når som helst, hvis du kommer fra minipillen, og indtagelsen af MINULET skal begynde den følgende dag.I tilfælde af et implantat skal indtagelsen af MINULET begynde på samme dag som det progestogen-kun implantat eller den intrauterine enhed, der kun er progestogen, fjernes eller, i tilfælde af et injicerbart præparat, der kun er progestogen, den dag, den næste injektion skal gives.I alle disse tilfælde skal kvinden også rådes til at bruge et ikke-hormonelt præventionsmiddel understøttelsesmetode i de første syv dage for at tage MINULET -tabletter.
Efter en første trimester abort
Behandling med MINULET kan startes med det samme uden behov for yderligere prævention.
Efter en fødsel eller anden trimester abort
Da den umiddelbare postpartumperiode er forbundet med en øget risiko for tromboemboli, bør MINULET ikke startes tidligere end den 21.-28. Dag efter fødslen hos ikke-ammende mødre eller efter en anden trimesterabort. Hun bør også rådes til også at bruge en ikke- hormonel præventionsmetode i løbet af de første syv dage efter indtagelse af MINULET -tabletter. Hvis der imidlertid er sket samleje i mellemtiden, skal graviditet udelukkes, eller den første menstruation skal ventes, før MINULET rent faktisk påbegyndes (se afsnit 4.4 "Tromboemboli" og 4.6).
UREGELMÆSSIG INDTAGELSE AF TABLETTER
Antikonceptionsbeskyttelse kan falde, hvis du glemmer at tage tabletterne, især hvis den glemte opstår i løbet af de første dage af behandlingscyklussen.
Hvis forsinkelsen i at tage en tablet er mindre end 12 timer fra det sædvanlige tidspunkt, reduceres præventionsbeskyttelsen ikke. Den glemte tablet skal tages, så snart den glemte tablet er glemt, og efterfølgende tabletter skal tages på det sædvanlige tidspunkt.
Hvis forsinkelsen i at tage en tablet er mere end 12 timer fra det sædvanlige tidspunkt, eller hvis der ikke er taget 2 eller flere tabletter, er prævention ikke længere sikret. Følgende forslag kan derfor gives i daglig praksis.
Første uge
Den sidste glemte tablet skal tages, så snart den glemte tablet er lagt mærke til, selvom det betyder at tage to tabletter på samme dag De næste tabletter skal tages på det sædvanlige tidspunkt. Derudover bør en ikke-hormonel præventionsmetode (f.eks. Kondomer) anvendes i de næste 7 dage. . Hvis seksuelt samkvem fandt sted i løbet af den foregående uge, bør muligheden for graviditet overvejes. Jo større antal glemte tabletter og jo kortere det pillefrie interval, desto større er risikoen for graviditet.
Anden uge
Den sidste glemte tablet skal tages, så snart den glemte tablet er bemærket, selvom det betyder, at man skal tage to tabletter på samme tid. Efterfølgende tabletter skal tages på det sædvanlige tidspunkt. . Det er ikke nødvendigt at bruge nogen præventionsmetode , forudsat at tabletterne i de 7 dage forud for den første glemte tablet er taget korrekt; hvis ikke, eller hvis mere end en glemt tablet, bør det anbefales at anvende yderligere forholdsregler i 7 dage.
Tredje uge
I betragtning af, at det tabletfrie interval er nært forestående, er risikoen for reduceret prævention pålidelig større.Imidlertid kan ændring af p-pillemønsteret stadig forhindre reduktion af prævention. Det er derfor ikke nødvendigt at bruge yderligere præventionsmetoder, når du bruger en af de følgende to muligheder, så længe alle tabletter er taget korrekt i de 7 dage forud for den første glemte tablet. Ellers bør det anbefales at følge den første af de to muligheder og også at tage yderligere forholdsregler i de næste 7 dage.
1. Den sidste glemte tablet skal tages, så snart den glemte tablet bliver bemærket , selvom det betyder at tage to tabletter på samme dag. Efterfølgende tabletter skal tages på det sædvanlige tidspunkt. . Den næste pakning skal startes umiddelbart efter afslutningen af den foregående, dvs. uden at observere det pillefrie interval mellem de to pakker. I dette tilfælde er det usandsynligt, at tilbagetrækningsblødning forekommer inden slutningen af den anden pakning, men under "indtagelsen" tabletterne, pletblødning eller gennembrudsblødning kan forekomme.
2. Du kan også blive bedt om at stoppe med at tage tabletter fra den aktuelle pakning. Du bør derfor observere et pillefrit interval på op til 7 dage, inklusive dem, hvor tabletter er glemt, og derefter fortsætte med et tabletfrit interval. ny emballage.
Hvis der er gået glip af tabletter, og der ikke er abstinensblødning i det første normale tabletfrie interval, bør muligheden for en igangværende graviditet overvejes.
ANBEFALINGER I tilfælde af opkastning og / eller overskrift
Hvis der opstår opkastning eller diarré inden for 4 timer efter at tabletten er taget, kan absorptionen af tabletterne være ufuldstændig. Brug af tabletter fra en ny pakning er påkrævet som beskrevet ovenfor. Se anbefalingerne i afsnittet "UREGELMÆSSIG TABLETINDTAGELSE". Fra en ny pakning.
04.3 Kontraindikationer
Kombinerede orale præventionsmidler bør ikke anvendes i følgende tilfælde:
• overfølsomhed over for de aktive stoffer eller over for et eller flere af hjælpestofferne
• arterielle tromboemboliske ulykker eller arteriel tromboembolisk patologi i historien (især myokardieinfarkt, cerebrovaskulær ulykke)
• venøs tromboembolisk ulykke eller venøs tromboembolisk sygdom i historien (dyb venetrombose, lungeemboli), med eller uden udløsere
• nuværende eller tidligere prodrom af en trombose (f.eks. Forbigående iskæmisk anfald, angina pectoris)
• kardiovaskulære lidelser: hypertension, forhøjet blodtrykshistorie, sygdomme relateret til hypertension eller nyresygdom, koronararteriesygdom, valvulopati, rytmeforstyrrelser, der kan forårsage blodpropper
• arvelig eller erhvervet disposition for venøs eller arteriel trombose
• hovedpine med fokale neurologiske symptomer, såsom aura
• diabetes kompliceret af mikro- eller makroangiopati
• oftalmisk patologi af vaskulær oprindelse
• alvorlig leversygdom, enten nuværende eller tidligere, indtil leverfunktionsværdierne er vendt tilbage til det normale
• nuværende eller tidligere pancreatitis, hvis det er forbundet med alvorlig hypertriglyceridæmi
• levertumorer, nuværende eller tidligere, godartede eller ondartede
• kendte eller mistænkte maligne patologier i kønsorganerne (endometriumkarcinom) eller i brystet, hvis de er hormonafhængige
• kolestatisk gulsot under graviditet eller gulsot i forbindelse med tidligere brug af p -piller
• vaginal blødning af ukendt art
• kendt eller mistænkt graviditet
• forbindelse med Ritonavir.
Tilstedeværelsen af en eller flere risikofaktorer for venøs eller arteriel trombose kan udgøre en kontraindikation til brug (se pkt. 4.4) Hvis nogen af disse tilstande optræder for første gang under brug af det orale præventionsmiddel, skal indtagelsen af præparater stoppes med det samme.
04.4 Særlige advarsler og passende forholdsregler ved brug
LÆGEUNDERSØGELSE
En grundig personlig og familiemæssig sygehistorie og en fysisk fysisk undersøgelse (herunder blodtryksbestemmelse) bør tages, før en COC påbegyndes eller genindgives, som angivet i afsnittene "Kontraindikationer" (afsnit 4.3) og "Særlige advarsler"; Fysisk undersøgelse bør gentages mindst årligt under brug af p -piller. Der bør udføres en PAP, hvis patienten har / har haft promiskuøs seksuel aktivitet eller som på anden måde er angivet. Periodisk medicinsk evaluering er også vigtig, da nogle kontraindikationer (f.eks. Et forbigående iskæmisk anfald osv.) Eller risikofaktorer (f.eks. En "familiehistorie med venøs eller arteriel trombose) kan forekomme for første gang under" brug af en kombineret oral prævention. Hyppigheden og typen af disse vurderinger bør skræddersyes individuelt til patienten, men bør generelt være særlig opmærksom på blodtryk, bryst, lever, ekstremiteter, mave og bækken, herunder cervikal cytologi (PAP -test) og relaterede laboratorietests.
Det første opfølgende besøg bør finde sted 3 måneder efter starten på COC. De undersøgelser, der kræves ved det første besøg og beskrevet ovenfor, bør udføres ved hvert årligt besøg.
Kvinder bør advares om, at orale præventionsmidler ikke beskytter mod HIV -infektion (AIDS) eller andre seksuelt overførte sygdomme.
SÆRLIGE ADVARSLER
Cigaretrygning øger risikoen for alvorlige kardiovaskulære bivirkninger forbundet med brug af p -piller. Denne risiko stiger med alderen og med antallet af røget cigaretter (15 eller flere cigaretter om dagen) og er mere udtalt hos kvinder. Over 35 år Kvinder, der bruger p -piller, bør kraftigt rådes til ikke at ryge.
MINULET indeholder derfor lactose Det må ikke bruges af patienter med arvelig galactoseintolerance, Lapp lactase -mangel eller i tilfælde af glucose / galactose malabsorptionssyndrom.
MINULET indeholder saccharose og er ikke egnet til personer med arvelig fructoseintolerance, glucose / galactose malabsorptionssyndrom eller sucrase-isomaltasemangel.
THROMBOEMBOLISKE FORSTØRRELSER OG ANDRE KARDIOVASKULÆRE PROBLEMER
Hjerteanfald
En øget risiko for myokardieinfarkt har været forbundet med brug af p -piller.Risikoen er primært til stede hos rygere eller hos kvinder med andre risikofaktorer for koronar hjertesygdom som hypertension, hyperkolesterolæmi, sygelig fedme, diabetes.Risikoen er meget lav. under 30 år.
Risiko for arteriel og venøs tromboembolisk sygdom
Inden ordination af p -piller er det nødvendigt at foretage systematisk forskning om tilstedeværelsen af risikofaktorer for arteriel og venøs tromboembolisk sygdom og overveje kontraindikationer og forholdsregler ved brug.
Behandlingen bør afbrydes, hvis der opstår advarselssymptomer på forestående komplikationer: usædvanlig intens hovedpine, synsforstyrrelser, forhøjet blodtryk, kliniske tegn på flebitis og lungeemboli.
At begrænse eksponeringen for østrogen og gestagen så meget som muligt er i overensstemmelse med principperne for god terapeutisk praksis. For enhver kombination af østrogen-gestagen bør den foreskrevne dosering være den, der indeholder den laveste mængde effektivt østrogen og gestagen, der er kompatibelt med en lav sats af svigt og med patientens individuelle behov Kvinder, der bruger p -piller for første gang, bør ordineres præparater, der indeholder mindre end 50 mg østrogen.
Risiko for venøs tromboemboli (VTE)
Anvendelse af ethvert kombineret p-piller medfører en øget risiko for venøse trombotiske hændelser og tromboemboliske hændelser såsom dyb venetrombose og lungeemboli sammenlignet med ikke-brug. Den øgede risiko er størst i løbet af det første brugsår hos en kvinde, der starter et p -piller for første gang. Denne øgede risiko er dog lavere end risikoen for trombotiske hændelser og venøs tromboemboli forbundet med graviditet, at det anslås i 60 tilfælde pr. 100.000 gravide kvindeår. Venøs tromboemboli er dødelig i 1-2% af tilfældene.
Epidemiologiske undersøgelser har vist, at forekomsten af venøs tromboemboli hos brugere af lavt østrogen -COC (COC'er)
Flere epidemiologiske undersøgelser har vist, at brugere af kombinerede orale præventionsmidler indeholdende ethinylestradiol, for det meste i en dosis på 30 mikrogram, og et progestin som gestoden har en øget risiko for trombotiske hændelser og venøs tromboemboli sammenlignet med kvinder, der bruger kombinerede orale præventionsmidler. mcg af ethinylestradiol og gestagen levonorgestrel.
Data fra nogle yderligere undersøgelser viste imidlertid ikke denne øgede risiko.
For produkter indeholdende 30 mikrogram ethinylestradiol i kombination med desogestrel eller gestoden sammenlignet med dem, der indeholder mindre end 50 mikrogram ethinylestradiol og levonorgestrel, anslås en samlet relativ risiko for venøse tromboemboliske hændelser at være mellem 1,5 og 2,0. Forekomsten af trombotiske hændelser og venøs tromboemboli for kombinerede orale præventionsmidler indeholdende levonorgestrel og ethinylestradiol mindre end 50 mcg er cirka 20 tilfælde pr. 40 sager pr. 100.000 kvindeår, det vil sige 10-20 ekstra sager pr. 100.000 kvindeår. Dette tal kan sammenlignes med 5-10 tilfælde pr. 100.000 kvindeår hos ikke-brugere. Virkningen af relativ risiko på antallet af ekstra tilfælde ville være størst i løbet af det første år, hvor en kvinde første gang bruger et kombineret p -piller.I løbet af det første år med at tage risikoen for trombotiske hændelser og venøs tromboemboli er størst for alle kombinerede orale præventionsmidler.
Alle disse oplysninger skal tages i betragtning ved ordination. Når man overvejer valget af prævention (er), bør alle ovenstående oplysninger tages i betragtning.
Yderst sjældent er der rapporteret trombose i andre vaskulære områder, f.eks. Lever-, mesenterisk, nyre- eller nethindearterie eller vene, hos kvinder, der tager p -piller. Der er ingen enighed om, at forekomsten af disse hændelser er forbundet med brugen af kombinerede orale præventionsmidler.
Symptomer på venøs eller arteriel trombose kan omfatte: smerter og / eller hævelse i det ene ben; pludselig alvorlig smerte i brystet, uanset om den stråler til venstre arm eller ej; pludselig åndenød; hoste, der pludselig starter usædvanlig, alvorlig, langvarig hovedpine pludseligt delvis eller fuldstændigt synstab diplopi; sløret tale eller afasi; svimmelhed kollaps med eller uden fokal anfald svaghed eller markant følelsesløshed pludselig påvirker den ene side eller en del af kroppen; motoriske forstyrrelser; akut mave.
Risikoen for tromboemboli (venøs og / eller arteriel) øges med:
- alder
- rygevaner
fedme (kropsmasseindeks over 30 kg / m2);
- dyslipoproteinæmi;
- forhøjet blodtryk;
- hjerteklappefejl
- atrieflimren;
- langvarig immobilisering, større operation, enhver benoperation eller alvorlige traumer. Under disse omstændigheder anbefales det at stoppe med at tage det kombinerede orale præventionsmiddel (ved elektiv kirurgi, hvilket øger risikoen for trombose) mindst 4 uger før operationen og genoptage det tidligst 2 uger efter fuldstændig genopretning.
- en nylig fødsel eller anden trimesterabort: da perioden umiddelbart efter fødslen er forbundet med en øget risiko for tromboemboli, bør p-piller startes tidligst 28 dage efter fødslen hos en kvinde, der ikke ammer, eller efter en anden trimesterabort .
Arteriel trombose og tromboemboli
Anvendelse af p -piller øger risikoen for arterielle trombotiske og tromboemboliske episoder.
Rapporterede episoder omfatter myokardieinfarkt og cerebrovaskulære hændelser (iskæmisk og hæmoragisk slagtilfælde, forbigående iskæmisk anfald). For information om vaskulær trombose i nethinden se afsnittet "Øjenlæsioner".
Risikoen for trombotiske og tromboemboliske arterielle hændelser øges yderligere hos kvinder med underliggende risikofaktorer.
Der skal udvises forsigtighed ved ordination af p -piller til kvinder med risikofaktorer for trombotiske og tromboemboliske episoder.
• Der er ingen enighed om åreknudernes og overfladisk tromboflebitis mulige rolle i venøs tromboemboli.
• Den øgede risiko for tromboemboli under barselperioden bør overvejes (for information se afsnit 4.6).
• Andre medicinske tilstande, der har været forbundet med cirkulationsforstyrrelser, omfatter diabetes mellitus, systemisk lupus erythematosus, hæmolytisk uræmisk syndrom, kronisk inflammatorisk tarmsygdom (Crohns sygdom og ulcerøs colitis) og seglcelleanæmi.
En stigning i hyppigheden eller sværhedsgraden af migræne under brug af en p -piller (som kan være prodromal for en cerebrovaskulær hændelse) kan være en grund til straks at stoppe med at tage p -piller.
Biokemiske faktorer, der kan være tegn på arvelig eller erhvervet disposition for venøs eller arteriel trombose, omfatter Aktiveret Protein C -resistens, hyperhomocysteinæmi, antitrombin III -mangel, protein C -mangel, protein S -mangel, antiphospholipid -antistofsyndrom (anticardiolipin -antistoffer, lupus -antikoagulant).
Ved overvejelse af risiko / fordel -forholdet bør læger huske på, at tilstrækkelig behandling af en klinisk tilstand kan reducere den tilhørende risiko for trombose, og at risikoen forbundet med graviditet er højere end den, der er forbundet med brug af p -piller..
KREFT
Karsinom i reproduktive organer og bryst
Den vigtigste risikofaktor for livmoderhalskræft er vedvarende human papillomavirusinfektion.
En øget risiko for livmoderhalskræft (cervikal intraepitelial neoplasi og invasiv livmoderhalskræft) er blevet rapporteret i nogle epidemiologiske undersøgelser af kvinder om langtidsbehandling med p-piller; der er imidlertid stadig ingen konsensus om, i hvilket omfang dette fund kan tilskrives forvirrende virkninger på grund af seksuel adfærd og andre faktorer, såsom humant papillomavirus (HPV).
Risikofaktorer involveret i udviklingen af brystkræft omfatter stigende alder, familiehistorie, fedme, nulliparitet og avanceret alder for det første fuldtids graviditet.
En metaanalyse af 54 epidemiologiske undersøgelser viste, at kvinder, der i øjeblikket bruger p-piller, har en lidt øget relativ risiko for brystkræft (RR = 1,24), og at den øgede risiko gradvist forsvinder i løbet af den 10-årige periode. Afbrydelse af behandlingen. Da brystkræft er sjælden hos kvinder under 40 år, er det ekstra antal brystkræft, der er diagnosticeret hos kvinder, der tager eller for nylig har taget et kombineret p -piller, lavt sammenlignet med risikoen for brystkræft. Det løber i løbet af en kvindes hele liv.
I tilfælde af udiagnosticeret unormal kønsblødning angives passende diagnostiske foranstaltninger.
Hepatisk neoplasi
Godartede levertumorer og endnu sjældnere maligne levertumorer er sjældent blevet rapporteret hos kvinder, der tager p -piller. I isolerede tilfælde har disse tumorer resulteret i livstruende intra-abdominal blødning. Hvis en kvinde, der tager et kombineret p-piller, udvikler alvorlige smerter i øvre del af maven, leverforstørrelse eller tegn, der tyder på intra-abdominal blødning, bør muligheden for leverkræft overvejes, når diagnosen stilles.
ANDRE FORHOLD
Cerebrovaskulær sygdom
P -piller har vist sig at øge risikoen for cerebrovaskulære episoder (trombotisk og hæmoragisk slagtilfælde). Risikoen er højere blandt hypertensive kvinder over 35 år og også rygere.
Hypertension har vist sig at være en risikofaktor for både p-piller og ikke-p-kvinder for begge typer slagtilfælde, mens rygning ser ud til at øge risikoen for hæmoragisk slagtilfælde.
Leverfunktion
Akutte eller kroniske forstyrrelser i leverfunktionen kan kræve afbrydelse af COC -behandling, indtil markører for leverfunktion er vendt tilbage til det normale.Genskab af kolestatisk gulsot, der allerede forekommer under graviditet eller under tidligere steroidbehandling, kræver behandling. Seponering af det kombinerede orale præventionsmiddel.
Kvinder med en historie med COC-relateret kolestase eller kvinder, der udvikler kolestase under graviditet, er mere tilbøjelige til at opleve denne tilstand, når de bruger p-piller. Disse patienter, der tager et p-piller, bør overvåges nøje, og hvis cholestase gentager sig, bør det kombinerede orale præventionsmiddel afbrydes.
Akutte og kroniske forstyrrelser af leverfunktionen kan kræve afbrydelse af COC, indtil leverfunktionen er vendt tilbage til normal.
Øjenskader
Der er rapporteret tilfælde af nethindetrombose under brug af p -piller.Hvis der opstår uforklarligt delvis eller fuldstændigt synstab, begyndelsen af proptose eller diplopi, papillært ødem eller vaskulære læsioner i nethinden, bør brugen af COC afbrydes og årsagen vurderes straks.
Migræne / hovedpine
Udseende eller forværring af migræne eller udvikling af hovedpine med karakteristikken tilbagevendende, vedvarende og alvorlig, udgør situationer, der kræver afbrydelse af COC og evaluering af årsagen.
Kvinder med migræne (især migræne med aura), der tager p -piller, kan have en øget risiko for slagtilfælde (se pkt. 4.3).
Angioødem
Eksogene østrogener kan fremkalde eller forværre symptomerne på angioødem, især hos kvinder med arveligt angioødem.
Virkninger på lipid- og kulhydratmetabolisme
Glukoseintolerance er blevet rapporteret hos patienter, der bruger p -piller. Selvom p -piller kan påvirke perifer insulinresistens og glukosetolerance, er der ingen tegn på behovet for behandlingstilpasning hos diabetespatienter, der bruger kombinerede orale præventionsmidler. Patienter med diabetes eller glukoseintolerance bør imidlertid overvåges nøje, når de tager p -piller (se pkt. 4.4 "Særlige advarsler og forsigtighedsregler ved brug").
En lille procentdel af kvinderne oplever ændringer i lipidværdier, mens de tager et kombineret p-piller. Hos kvinder med ukontrolleret dyslipidæmi bør en ikke-hormonel præventionsmetode overvejes. Vedvarende hypertriglyceridæmi kan forekomme hos en lille andel af kvinder, der bruger en kombineret oral prævention. Øgede plasmatriglycerider hos COC -brugere kan føre til pancreatitis og andre komplikationer.
Østrogen øger plasma-lipoprotein med høj densitet (HDL-kolesterol), mens et fald i HDL-kolesterol er blevet rapporteret med mange progestogener.
Nogle gestagener kan forhøje koncentrationer af lavdensitetslipoprotein (LDL) og kan vanskeliggøre kontrol af hyperlipidæmi.
Den resulterende effekt af et kombineret oralt præventionsmiddel afhænger af den balance, der opnås mellem doserne af østrogen og progestin samt arten og den samlede mængde af gestagen, der anvendes i præventionen. Indholdet i begge hormoner skal tages i betragtning, når man vælger det orale præventionsmiddel . kombineret.
Kvinder, der behandles for hyperlipidæmi, bør følges nøje, hvis de vælger at bruge p -piller.
Folatniveauer
Serum folatniveauer kan reduceres ved kombineret oral prævention. Dette kan være af klinisk betydning, hvis kvinden bliver gravid kort tid efter stop med p -piller.
Væskeophobning
P -piller bør ordineres med forsigtighed til kvinder, hvis medicinske tilstande kan forværres ved væskeretention.
Blodtryk
Brug af orale præventionsmidler er kontraindiceret hos kvinder med forhøjet blodtryk eller med hypertension relateret sygdom eller nyresygdom eller tidligere forhøjet blodtryk (se pkt. 4.3).
Selvom der er rapporteret en lille stigning i blodtrykket hos mange kvinder, der tager p -piller, sker der sjældent en klinisk relevant stigning i blodtrykket. Der er ikke fastslået en sammenhæng mellem brug af p -piller og hypertension. Men hvis der opstår klinisk signifikant hypertension under brug af en p -piller, bør lægen som en sikkerhedsforanstaltning stoppe med at tage P -piller og behandle hypertensionen.
Tarmens patologier
Crohns sygdom og ulcerøs colitis er blevet rapporteret i forbindelse med kombineret oral prævention.
Forstyrrelser i den følelsesmæssige sfære
Kvinder, der har en betydelig mental depression, mens de tager p-piller, skal afbryde behandlingen og bruge en alternativ præventionsmetode for at afgøre, om dette symptom er lægemiddelrelateret.Kvinder med en depression i fortiden og som tager orale præventionsmidler bør overvåges nøje, og behandlingen bør stoppes, hvis alvorlig depression opstår.
Uregelmæssig blødning
Uregelmæssig blødning (pletblødning eller intermenstruel blødning) kan forekomme, når der tages COC, især i de første behandlingsmåneder. Derfor er evalueringen af uregelmæssig vaginal blødning kun meningsfuld efter en afviklingsfase på cirka 3 behandlingscyklusser.
Hvis uregelmæssig blødning vedvarer eller opstår efter tidligere regelmæssige cyklusser, bør en ikke-hormonel ætiologi overvejes, og passende diagnostiske foranstaltninger, herunder curettage, bør implementeres for at udelukke malign sygdom eller graviditet.
Hos nogle kvinder forekommer tilbagetrækningsblødninger muligvis ikke i løbet af det tabletfrie interval. Hvis p-piller er taget som beskrevet i afsnit 4.2, er det usandsynligt, at hun er gravid. , skal graviditet udelukkes, før du fortsætter med at tage p -piller.
Chloasma kan lejlighedsvis forekomme, mens de tager p -piller, især hos kvinder med en historie med chloasma gravidarum; patienter med tendens til chloasma bør undgå udsættelse for sol eller ultraviolet stråling.
Begyndelsen eller forværringen af nedenstående tilstande er blevet rapporteret både under graviditet og under samtidig brug af p -piller; der er imidlertid ingen afgørende beviser for sammenhængen mellem disse tilstande og p -piller: gulsot og / eller kløe fra kolestase, dannelse af galdesten, porfyri, systemisk lupus erythematosus, uræmisk-hæmolytisk syndrom, Sydenhams chorea, herpes gestationis, høretab fra otosklerose.
Pædiatrisk brug
Sikkerhed og virkning af p -piller er blevet fastslået hos kvinder i den reproduktive alder.Brug af disse lægemidler før menarche er kontraindiceret.
Geriatrisk brug
P -piller er ikke indiceret hos postmenopausale kvinder.
REDUKTION ELLER TAB PÅ EFFEKTIVITET
Effekten af p -piller kan falde i tilfælde af at man glemmer at tage tabletter (se afsnit 4.2 "UREGELMÆSSIG TABLETTAGNING"), ved opkastning og / eller diarré (se afsnit 4.2 "ANBEFALINGER I tilfælde af opkastning og / eller diarre") eller tager anden medicin samtidigt (se pkt. 4.5).
Hypericum perforatum -præparater bør ikke tages samtidigt med lægemidler, der indeholder orale præventionsmidler, digoxin, theophyllin, carbamazepin, phenobarbital, phenytoin på grund af risikoen for nedsatte plasmaniveauer og nedsat terapeutisk effekt af orale præventionsmidler, digoxin, theophyllin, carbamazepin, phenobarbital, phenytoin ( se afsnit 4.5 Interaktioner).
04.5 Interaktioner med andre lægemidler og andre former for interaktion
INTERAKTIONER
Interaktion med andre lægemidler, der resulterer i øget clearance af kønshormoner, kan føre til intermenstruel blødning eller reducere effekten af det orale præventionsmiddel.
Stoffer, der kan reducere serumkoncentrationerne af ethinylestradiol:
Kontraindicerede associationer
Ritonavir: risiko for reduceret præventionseffekt på grund af faldende plasmaniveauer af østrogen.
Foreninger anbefales ikke
Enzyminducerende midler: antikonvulsiva (phenobarbital, phenytoin, primidon, carbamazepin), rifabutin, rifampicin, griseofulvin, dexamethason, topiramat, phenylbutazon: risiko for nedsat præventionseffekt på grund af øget levermetabolisme under behandlingen og i cyklussen efter suspension af behandlingen.
Modafinil: risiko for reduceret prævention under behandling og i cyklussen efter afbrydelse af behandlingen.
Nogle proteasehæmmere og sandsynligvis også oxycarbamazepin, felbamat og nevirapin.
Hypericum perforatum (perikon), sandsynligvis ved induktion af hepatiske mikrosomale enzymer.
Foreninger skal evalueres
Nogle antibiotika (f.eks. Ampicillin, tetracyclin): risiko for reduktion af præventionseffekten på grund af reduktion af den enterohepatiske cirkulation af østrogener.
Stoffer, der kan øge serumkoncentrationerne af ethinylestradiol:
- atorvastatin
- konkurrerende hæmmere af sulfatering i mave -tarmvæggen, såsom ascorbinsyre (C -vitamin) og paracetamol (acetaminophen)
- stoffer, der hæmmer cytochrom P450 3A4 -isoenzymer, såsom indinavir, fluconazol, voriconazol og troleandomycin.
Troleandomycin kan øge risikoen for intrahepatisk kolestase under samtidig administration med p-piller.
Ethinylestradiol kan forstyrre metabolismen af andre lægemidler ved at hæmme levermikrosomale enzymer eller ved at inducere hepatisk lægemiddelkonjugering, især glucuronokonjugering eller ved andre mekanismer.
Derfor kan plasma- og vævskoncentrationer enten øges (f.eks. Cyclosporin, theophyllin, kortikosteroider) eller reduceres (f.eks. Lamotrigin, levothyroxin og valproat).
Kvinder, der gennemgår kortvarig behandling med et eller flere lægemidler, der tilhører en af de nævnte klasser, skal ud over det kombinerede orale præventionsmiddel midlertidigt anvende en barrieremetode i hele varigheden af samtidig indtagelse af lægemidlet og i de 7 dage efter afbrydelse af behandlingen. I tilfælde af behandling med rifampicin, sammen med det kombinerede orale præventionsmiddel, bør der anvendes en barrieremetode i hele tiden, hvor rifampicin tages, og i 28 dage efter behandlingens ophør. Hvis samtidig administration af lægemidlet fortsætter efter afslutningen af en P-pakning, skal den næste P-pakning startes uden at observere det sædvanlige tabletfrie interval.
I tilfælde af langvarig behandling med leverenzyminduktorer anbefales det at øge dosis af præventionsteroider. Hvis en høj dosis af p -piller ikke er angivet eller virker utilfredsstillende eller upålidelig, f.eks. I tilfælde af uregelmæssige menstruationer, bør brug af en anden præventionsmetode anbefales.
Flunarizin: risiko for galactorrhea på grund af brystvævets øgede følsomhed over for prolactin på grund af flunarizin.
Hypericum perforatum -præparater bør ikke administreres samtidigt med orale præventionsmidler, da dette kan føre til tab af præventionsevne. Der er rapporteret om uønskede graviditeter og genoptagelse af menstruationscyklussen. Dette skyldes induktion af enzymer, der er ansvarlige for metabolismen af lægemidler fra Hypericum perforatum-baserede præparater. Induktionseffekten kan fortsætte i mindst 2 uger efter, at behandlingen med Hypericum perforatum -produkter er stoppet.
Laboratorieeksamener
Anvendelse af præventionsteroider kan påvirke resultaterne af nogle laboratorietests, herunder leverfunktionstest (reduktion af bilirubin og alkalisk fosfatase), skjoldbruskkirtlen (stigning i total T3 og T4 på grund af en stigning i TBG, nedsat fri T3 -harpiksabsorbering), binyre ( øget plasmakortisol, øget kortisolbindende globulin, nedsat dehydroepiandrosteronsulfat) og nyre (øget plasmakreatinin og kreatininclearance), plasmaproteinniveauer af transport, f.eks. af kortikosteroidbindende globulin og lipid / lipoproteinfraktioner, glukosemetabolisme, koagulation og fibrinolyse , fald i serum folatniveauer. Ændringer er generelt inden for området for normale laboratorieværdier.
04.6 Graviditet og amning
Graviditet
Produktet er ikke indiceret under graviditet.
I modsætning til diethylstilbestrol giver nuværende kliniske data og resultaterne af adskillige epidemiologiske undersøgelser os mulighed for at overveje at reducere risikoen for misdannelser i forbindelse med administration af østrogen i begyndelsen af graviditeten, alene eller i kombination.
Desuden kan de risici, der er forbundet med den seksuelle differentiering af fosteret (især hunnen), som er beskrevet med de første stærkt androgenomimetiske progestogener, ikke ekstrapoleres til de nyere progestogener (f.eks. Det, der anvendes i dette lægemiddel), som er markant mindre eller slet ikke androgenomimetik.
Følgelig berettiger opdagelsen af en graviditet hos en patient, der tager en "østrogen-gestagen-kombination", ikke aborten.
Hvis der opstår graviditet under brug af p -piller, skal behandlingen afbrydes. Der er ingen afgørende beviser for, at østrogener og gestagener i p -piller kan skade fosteret, hvis undfangelsen sker ved et uheld ved brug af p -piller. Kombineret (se afsnit 4.3 "Kontraindikationer").
Fodringstid
Amning kan påvirkes af p -piller, da de kan reducere mængden og ændre sammensætningen af modermælk. Anvendelse af p -piller bør derfor frarådes indtil amningens afslutning. Små mængder steroider. Præventionsmidler og / eller deres metabolitter kan udskilles i mælk, men der er ingen tegn på, at dette påvirker babyens helbred negativt.
04.7 Virkninger på evnen til at føre motorkøretøj og betjene maskiner
MINULET er ikke undersøgt for dets virkninger på evnen til at føre motorkøretøj eller betjene maskiner.
04.8 Bivirkninger
Der er en øget risiko for venøs tromboemboli (VTE) for alle kvinder, der bruger et kombineret oralt præventionsmiddel. For information om forskelle i trombotisk risiko mellem p -piller, se pkt.4.4.
Følgende bivirkninger er blevet rapporteret hos kvinder, der bruger p -piller:
Relativt sjældne komplikationer, som dog kræver afbrydelse af behandlingen:
- arterielle tromboemboliske ulykker (især myokardieinfarkt, cerebrovaskulær ulykke, forbigående iskæmisk angreb)
- venøse tromboemboliske ulykker (flebitis, lungeemboli);
- hypertension, koronar hjertesygdom
- hyperlipidæmi (hypertriglyceridæmi og / eller hyperkolesterolæmi)
- alvorlig mastodyni, godartet mastopati;
intens og usædvanlig hovedpine, migræne, svimmelhed, ændringer i synet
- forværring af epilepsi;
- hepatocellulært carcinom, kolestatisk gulsot;
- chloasma;
- optisk neuritis, vaskulær trombose i nethinden.
Mere almindelige komplikationer, der generelt ikke kræver afbrydelse af behandlingen, men som det kan overvejes at anvende en alternativ oral prævention:
- kvalme, let hovedpine, vægtændringer (stigning eller fald), irritabilitet, nervøsitet, tyngde i benene
- ømhed i brystet, ømhed ved berøring, øget volumen, udledning
- intermenstruel blødning, ændringer i vaginal udledning, oligomenorré, amenoré, dysmenoré, ændringer i libido;
- øjenirritation ved brug af kontaktlinser.
Sjældent:
- hudlidelser (alopeci, acne, seborrhea, hypertrichose, udslæt, erythema nodosum, erythema multiforme)
- deprimeret humør
- opkastning og kramper i maven
- overfølsomhedsreaktioner, herunder meget sjældne tilfælde af urticaria, angioødem og alvorlige reaktioner med respiratoriske og kredsløbssymptomer. Forværring af systemisk lupus erythematosus.
- forværring af åreknuder.
- følelse af oppustethed.
- glukoseintolerance og forværring af porfyri
- pancreatitis
- iskæmisk colitis
- galde lithiasis
- inflammatorisk tarmsygdom (Crohns sygdom, ulcerøs colitis)
- fald i serum folatniveauer.
Andre bivirkninger, der almindeligvis kan forekomme:
- væskeretention / ødem, ændringer i appetit (stigning eller fald), vaginitis, candidiasis
Brug af p -piller har været forbundet med en øget risiko for:
- arterielle og venøse trombotiske hændelser og tromboemboliske hændelser, herunder myokardieinfarkt, slagtilfælde, forbigående iskæmisk anfald, venøs trombose og lungeemboli
- cervikal intraepitelial neoplasi og livmoderhalskræft
- diagnosticering af brystkræft.
- godartede levertumorer (f.eks. fokal nodulær hyperplasi, hepatisk adenom).
P-piller kan forværre allerede eksisterende galdeblæresygdom og kan fremskynde udviklingen af denne sygdom hos tidligere asymptomatiske kvinder.
Virkninger på afbrydelse af behandlingen: amenoré efter behandlingen.
Når behandlingen afbrydes, kan amenoré uden ægløsning observeres (forekommer hyppigere hos kvinder med tidligere uregelmæssigheder i cyklussen). Dette løser normalt spontant. Hvis dette fortsætter, er det tilrådeligt at undersøge muligheden for hypofyseforstyrrelser inden yderligere recept.
04.9 Overdosering
Symptomer på overdosis COC hos voksne og børn omfatter kvalme, ømhed i brystet, forvirring, mavesmerter, søvnighed / træthed, abstinensblødning.
Der er ingen specifikke modgift, og enhver videre behandling skal være symptomatisk.
05.0 FARMAKOLOGISKE EGENSKABER
05.1 Farmakodynamiske egenskaber
Farmakoterapeutisk gruppe: systemiske hormonelle præventionsmidler; faste østrogen-gestagenforeninger.
ATC -kode: G03AA10
P -piller virker ved at undertrykke gonadotropiner. Selvom den primære mekanisme for denne handling er hæmning af ægløsning, omfatter andre ændringer ændringen i livmoderhalsslim (hvilket øger vanskeligheden ved at sæd kommer ind i livmoderen) og ændringen i endometrium (hvilket reducerer sandsynligheden for "plante").
Når COC'er tages konsekvent og korrekt, er den sandsynlige fejlfrekvens 0,1%; i almindelig praksis er fejlfrekvensen for alle orale præventionsmidler 5%. Effektiviteten af de fleste præventionsmetoder afhænger af deres korrekte anvendelse. Det er mere sandsynligt, at metoden mislykkes, hvis de kombinerede orale præventionsmidler glemmes.
Følgende ikke-antikonceptionsmæssige fordele i forbindelse med brugen af p-piller understøttes af epidemiologiske undersøgelser, der har meget anvendte formuleringer, der indeholder doser større end 35 mcg ethinylestradiol eller 50 mcg mestranol.
EFFEKTER PÅ MENSTRUEL CYKLUS
Forbedring af menstruationens regelmæssighed.
Reduktion af blodtab og reduktion af forekomsten af jernmangelanæmi.
Fald i forekomsten af dysmenoré.
EFFEKTER I forbindelse med "Hæmning af" OVULATION
Fald i forekomsten af funktionelle ovariecyster.
Fald i forekomsten af ektopiske graviditeter.
ANDRE EFFEKTER
Nedsat forekomst af fibroadenomer og fibrocystisk brystsygdom.
Fald i forekomsten af akut inflammatorisk sygdom i bækkenet.
Fald i forekomsten af endometriecancer.
Fald i forekomsten af kræft i æggestokkene.
Reduceret sværhedsgrad af acne.
05.2 Farmakokinetiske egenskaber
Gestoden absorberes fuldstændigt og hurtigt i fordøjelseskanalen. De maksimale blodniveauer nås efter cirka en time. Det udsættes ikke for en stærk "first pass-effekt"; det har en halveringstid i terminalfasen temmelig kort og lavere end levonorgestrel. Elimineringen sker hovedsageligt via renal med en halveringstid på cirka 24 timer. Inden for 7 dage efter en enkelt administration er eliminering af urin eller fæces praktisk talt fuldstændig.
"Ethinylestradiol absorberes hurtigt og fuldstændigt i fordøjelseskanalen. Blodtoppen nås efter ca. 1 time. Blodniveauer falder relativt hurtigt i en første fase og langsommere i en anden fase (halveringstid 26 timer). L" 40% eliminering sker i urinen og 60% i fæces.
05.3 Prækliniske sikkerhedsdata
Toksicitet
Den akutte toksicitet af de to komponenter er lav:
Tilsvarende er toksiciteten af kombinationen af de to steroider lav.I forholdene 1: 0,60, 1: 0,57 og 1: 0,30 var den akutte toksicitet altid> 4 g / kg hos mus og rotter for os.
Kroniske toksicitetsundersøgelser af sammenhængen mellem de to aktive ingredienser, udført hos rotter (26-27 uger) og hunde (27-28 uger) viste ingen organotoksisk virkning selv ved højere doser. De eneste ændringer observeret (atrofi af testikler og prostata og ændringer i bryst og endometrium) med de højeste doser (4,75 mg / kg for progestin og 47,5 mg / kg for østrogen) er dem, der er relateret til komponenternes farmakodynamiske virkning.
Test på rotter har vist en klar interferens med fertiliteten op til dens undertrykkelse i forhold til de anvendte doser af østrogen-gestagen.
Tilstrækkelige undersøgelser har vist fravær af teratogene, embryotoksiske virkninger og peri- eller postnatal toksicitet.
Mutagenicitetstest var negative, og kræftfremkaldende tests udført på mus og rotter i 24 måneder gav resultater svarende til dem, der blev fundet med lignende forbindelser.
06.0 LÆGEMIDDELOPLYSNINGER
06.1 Hjælpestoffer
Lactose; majsstivelse; povidon 25.000; natrium calcium edetat; magnesiumstearat, saccharose; povidon 700.000; makrogol 6.000; calciumcarbonat; talkum; ethylenglycolester af montansyre (E voks).
06.2 Uforenelighed
Der er ingen kendte uforligeligheder
06.3 Gyldighedsperiode
3 år.
06.4 Særlige opbevaringsforhold
Opbevares ved en temperatur, der ikke overstiger 25 ° C.
06.5 Den umiddelbare emballages art og emballagens indhold
PVC -blister med 21 overtrukne tabletter.
06.6 Brugsanvisning og håndtering
Se sekt. 4.2.
07.0 INDEHAVER AF MARKEDSFØRINGSTILLADELSE
Pfizer Italia S.r.l., Via Isonzo, 71 - 04100 Latina
08.0 MARKEDSFØRINGSTILLADELSESNUMMER
A.I.C. n. 026286029
09.0 DATO FOR FØRSTE TILLADELSE ELLER FORNYELSE AF TILLADELSEN
24. oktober 1988/31. Maj 2010
10.0 DATO FOR REVISION AF TEKSTEN
26/02/2013
11.0 FOR RADIO -STOFFER, FULDFØR DATA OM DEN INTERNE RADIATIONSDOSIMETRI
12.0 TIL RADIO -STOFFER, YDERLIGERE DETALJEREDE INSTRUKTIONER OM EKSPORÆR FORBEREDELSE OG KVALITETSKONTROL
TJEKLIST FOR PRESCRIPTORER - KOMBINEREDE HORMONALE KONTRACEPTIVER
Brug venligst denne tjekliste sammen med produktresuméet under enhver konsultation om kombinerede hormonelle præventionsmidler.
• Det tromboemboli (f.eks. dyb venetrombose, lungeemboli, hjerteanfald og slagtilfælde) udgør en vigtig risiko forbundet med brug af p -piller.
• Risikoen for tromboemboli med en CHC er højere:
- under første år d "beskæftigelse;
- når han går genoptage brug efter en pause i indtagelse på 4 eller flere uger.
• P -piller indeholdende ethinylestradiol i kombination med levonorgestrel, norgestimat eller norethisteron have lavere risiko at forårsage venøs troembolisme (VTE).
• Risikoen for en kvinde afhænger også af hendes baseline risiko for tromboemboli. Beslutningen om at bruge et COC skal derfor tage hensyn til kontraindikationer og individuelle risikofaktorer, især dem, der vedrører tromboemboli - se nedenstående bokse og det relevante produktresumé.
• Beslutningen om at bruge ethvert CHC frem for et med den laveste risiko for venøs tromboemboli (VTE) bør kun træffes efter et interview med kvinden for at sikre, at hun forstår:
- det risiko tromboemboli forbundet med dets COC;
- effekten af enhver risikofaktor iboende i hans risiko for trombose;
- som man skal være særlig opmærksom på tegn og symptomer af en trombose.
Husk, at en kvindes risikofaktorer kan variere over tid. Det er derfor vigtigt at bruge denne tjekliste ved hver konsultation.
• Du skal opereres;
• Det er nødvendigt, at du gennemgår en længere periode med immobilisering (som i tilfælde af en ulykke eller sygdom eller for et "støb i underekstremitet).
→ I disse tilfælde ville det være bedre at genoverveje, om man skal bruge et ikke-hormonelt præventionsmiddel, indtil risikoen vender tilbage til det normale..
• Rejse i en længere periode (> 4 timer);
• Udvikle nogen af kontraindikationer eller risikofaktorer for kombinerede præventionsmidler;
• Hun har født de sidste par uger.
→ I sådanne situationer skal din patient være særlig opmærksom på at fange tegn og symptomer på tromboemboli.
Opfordre kraftigt kvinder til at læse indlægssedlen, der følger med hver COC -pakke, herunder symptomer på trombose, som de omhyggeligt skal passe på.
Indberet alle formodede bivirkninger fra COC til de territorialt kompetente lægemiddelovervågningskontorer eller til AIFA som krævet i gældende lovgivning
VIGTIG INFORMATION OM KOMBINEREDE ORALE CONTRACEPTIVER (COCS) OG RISIKOEN FOR BLODKLODER
Alle kombinerede præventionsmidler øger risikoen for at få en blodprop. Den samlede risiko for en blodprop ved at tage et kombineret hormonelt præventionsmiddel (COC) er lille., men blodpropper kan repræsentere en alvorlig tilstand og i meget sjældne tilfælde endda dødelig.
Det er meget vigtigt, at du genkender, hvornår du kan have større risiko for at udvikle en blodprop, hvilke tegn og symptomer du skal passe på, og hvilke handlinger du skal tage.
I hvilke situationer er risikoen for en blodprop højere?
- i løbet af det første år med brug af et p -piller (herunder ved genoptagelse af brug efter et interval på 4 eller flere uger)
- hvis du er overvægtig
- hvis du er over 35 år
- hvis du har et familiemedlem, der har haft en blodprop i en relativt ung alder (dvs. under 50)
- hvis du har født i de sidste par uger
Selv ryger og over 35 år, anbefales det kraftigt at stoppe med at ryge eller bruge en ikke-hormonel præventionsmetode.
Kontakt straks en læge, hvis du oplever et af følgende symptomer:
• Alvorlig smerte eller hævelse i et af benene som kan ledsages af slaphed, varme eller ændringer i hudens farve, såsom udseendet af bleghed, rødme eller blålig farve. Han kunne have dyb venetrombose.
• Det pludselige og uforklarlig åndenød eller begyndende hurtig vejrtrækning svær brystsmerter, der kan stige med dyb vejrtrækning en pludselig hoste uden indlysende årsag (som kan producere blod). Det kan være en alvorlig komplikation af dyb venetrombose kaldet lungeemboli. Dette sker, hvis blodproppen vandrer fra benet til lungen.
• En smerte i brystet, ofte skarp, men som nogle gange opstår såsom utilpashed, en følelse af tryk, vægt, ubehag i overkroppen, der udstråler til ryggen, kæben, halsen, armen med en følelse af fylde forbundet med fordøjelsesbesvær eller kvælning, svedtendens, kvalme, opkastning eller svimmelhed. Det kan være et hjerteanfald.
• Følelsesløshed eller svaghed i ansigt, arm eller ben, især på den ene side af kroppen; vanskeligheder med at tale eller forstå en "pludselig forvirring af sindet, et pludseligt synstab eller sløret syn; hovedpine / migræne intens og værre end normalt. Dette kan være et slagtilfælde.
Hold øje med symptomer på en blodprop, især hvis:
• har lige været opereret
• du har været immobiliseret i lang tid (f.eks. På grund af en ulykke eller sygdom, eller fordi du har haft benet i støbning)
• har rejst langt (i mere end 4 timer)
Husk at fortælle din læge, sygeplejerske eller kirurg, at du tager et kombineret hormonelt præventionsmiddel, hvis:
• Du har fået eller skal opereres
• Der er en situation, hvor en læge spørger dig, hvilken medicin du tager
For mere information bedes du læse indlægssedlen, der følger med lægemidlet, og straks rapportere eventuelle bivirkninger forbundet med brugen af det kombinerede hormonelle præventionsmiddel til din læge eller apotek.