Almindelighed
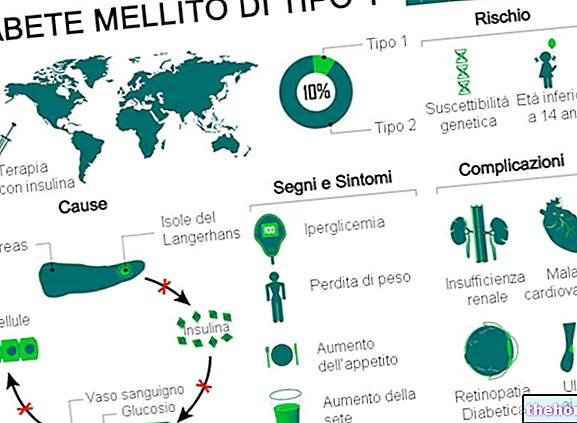
Type 1 diabetes mellitus er en metabolisk lidelse forårsaget af mangel (eller alvorlig mangel) på insulin, et hormon produceret af bugspytkirtlen.
De klassiske symptomer vedrører hovedsageligt øget vandladning, tørst og appetit og vægttab.

De bagvedliggende årsager til denne autoimmune reaktion er dårligt forstået; det antages, at de kan være af en genetisk type eller af endogen eller eksogen stress.
Den vigtigste test, der gør det muligt at diagnosticere type 1 -diabetes mellitus og skelne den fra type 2 -diabetes, er baseret på søgningen efter de autoantistoffer, der er involveret i den autoimmune reaktion.
For at leve kræver diabetikeren type 1 administration af eksogent insulin, det er en syntetisk form af hormonet, der ligner det naturlige. Denne terapi skal følges på ubestemt tid og går generelt ikke på kompromis med normale daglige aktiviteter. Alle type 1-diabetikere er uddannet og uddannet i selvstyring af insulinlægemiddelbehandling.
Ubehandlet forårsager type 1 diabetes mellitus forskellige alvorlige komplikationer, både akutte og kroniske. Andre komplikationer af type 1 diabetes mellitus er af sikkerhedsmæssig karakter og er hovedsageligt baseret på hypoglykæmi forårsaget af administration af en overdreven dosis insulin.
Type 1 diabetes mellitus tegner sig for 5-10% af de samlede diabetes-tilfælde på verdensplan.
Bugspytkirtel og type 1 diabetes mellitus
Kort Anatomo-funktionel tilbagekaldelse
Bugspytkirtlen er et kirtelorgan, der griber ind ved at støtte fordøjelsessystemet og det endokrine system af hvirveldyr.
Hos mennesker findes det i bughulen bag maven.
Det er en endokrine kirtel, der producerer flere vigtige hormoner, herunder insulin, glucagon, somatostatin og pancreatisk polypeptid.
Det spiller også en eksokrin rolle, da det udskiller en fordøjelsessaft indeholdende specifikke enzymer til fordøjelse af kulhydrater, proteiner og lipider i chymmen.
Ved type 1 -diabetes er det kun insulins endokrine funktion, der er kompromitteret.
Patofysiologi
Type 1 (også kendt som T1D) er en form for diabetes mellitus forårsaget af den autoimmune læsion af bugspytkirtlens betaceller. Når de er beskadiget, producerer disse celler ikke længere insulin, uanset hvad risikofaktorerne og de forårsagende enheder kan være.
Tidligere blev type 1 diabetes mellitus også omtalt som insulinafhængig eller ungdomsdiabetes, men i dag betragtes disse definitioner som grundlæggende forkerte eller ufuldstændige.
De enkelte årsager til type 1 diabetes mellitus kan relateres til forskellige patofysiologiske processer, som igen ødelægger betacellerne i bugspytkirtlen. Processen foregår gennem disse trin:
- Rekruttering af autoreaktive CD4 hjælper T -celler og cytotoksiske CD8 T -celler
- Rekruttering af autoantistoffer B
- Aktivering af det medfødte immunsystem.

Årsager
Årsagerne til type 1 diabetes mellitus er ukendte.
Flere forklarende teorier er blevet fremført, og årsagerne kan være en eller flere af dem, vi vil liste:
- Genetisk disposition
- Tilstedeværelse af en diabetogen aktivator (immunfaktor)
- Eksponering for et antigen (f.eks. En virus).
Genetik og arv
Type 1 diabetes mellitus er en sygdom, der involverer mere end 50 gener.
Afhængigt af locus eller kombinationen af loci kan sygdommen være: dominerende, recessiv eller mellemliggende.
Det stærkeste gen er IDDM1 og findes på kromosom 6, mere præcist i 6p21 -farvningsområdet (MHC klasse II). Nogle varianter af dette gen øger risikoen for nedsat karakteristik af histokompatibilitet af type 1. Disse omfatter: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 og DQB1 0201, som er mere almindelige i europæiske og nordamerikanske befolkninger. Bemærkelsesværdigt synes nogle at spille en beskyttende rolle.
Et barns risiko for at udvikle type 1 diabetes mellitus er:
- 10%, hvis faderen er ramt
- 10%, hvis broderen påvirkes
- 4%, hvis moderen er ramt og var 25 eller yngre på leveringstidspunktet
- 1%, hvis moderen er ramt og var over 25 år på leveringstidspunktet.
Miljømæssige faktorer
Miljøfaktorer påvirker udtryk for type 1 diabetes mellitus.
For monozygotiske tvillinger (som har den samme genetiske arv), når den ene af de to er ramt af sygdommen, har den anden kun 30-50% chance for at manifestere den. Det betyder, at sygdommen i 50-70% af tilfældene angriber kun en af de to identiske tvillinger. Det såkaldte konkordansindeks er mindre end 50%, hvilket tyder på en MEGET vigtig "miljøpåvirkning.
Andre miljøfaktorer refererer til boligområdet. Visse europæiske områder, hvor kaukasiske befolkninger er bosat, har en 10 gange større risiko for debut end mange andre. I tilfælde af en flytning synes faren at stige eller falde baseret på destinationslandet.
Virussernes rolle
En teori om årsagerne til begyndelsen af type 1 diabetes mellitus er baseret på interferens af en virus, hvilket vil udløse immunsystemet, der af stadig mystiske årsager ender med at angribe også betacellerne i bugspytkirtlen.
Den virale familie Coxsackie, som rubellavirus tilhører, ser ud til at være involveret i denne mekanisme, men beviserne er endnu ikke tilstrækkelige til at bevise det. Faktisk påvirker denne modtagelighed ikke hele befolkningen, og kun nogle individer ramt af røde hunde udvikler type 1 diabetes mellitus.
Dette antydede en vis genetisk sårbarhed, og ikke overraskende blev den arvelige tendens til bestemte HLA -genotyper identificeret. Imidlertid forbliver deres korrelation og autoimmune mekanisme misforstået.
Kemikalier og lægemidler
Nogle kemikalier og visse lægemidler ødelægger selektivt bugspytkirtelceller.
Det pyrinuron, et gnavericid frigivet i 1976, ødelægger selektivt betaceller i bugspytkirtlen, der forårsager diabetes mellitus type 1. Dette produkt blev trukket tilbage fra de fleste markeder i slutningen af 1970'erne, men ikke overalt.
Der streptozotocin, et antibiotikum og kræftmiddel, der bruges i kemoterapi mod kræft i bugspytkirtlen, dræber organets betaceller ved at fratage det den endokrine kapacitet til insulin.
Symptomer
Klassiske symptomer på type 1 diabetes mellitus omfatter:
- Polyuri: overdreven vandladning
- Polydipsia: øget tørst
- Xerostomia: mundtørhed
- Polyfagi: øget appetit
- Kronisk træthed
- Uberettiget vægttab.
Akutte komplikationer
Mange type 1 -diabetikere diagnosticeres ved begyndelsen af visse komplikationer, der er typiske for sygdommen, såsom:
- Diabetisk ketoacidose
- Ikke-ketotisk hyperosmolær-hyperglykæmisk koma.
Diabetisk ketoacidose: Hvordan sker det?
Ketoacidose af type 1 diabetes mellitus opstår på grund af akkumulering af ketonlegemer.
Dette er metabolisk affald forårsaget af forbrug af fedt og aminosyrer til energiformål. Denne omstændighed manifesteres af mangel på insulin og det deraf følgende mangel på glukose i vævene.
Tegn og symptomer på diabetisk ketoacidose omfatter:
- Xeroderma: tør hud
- Hyperventilation og takypnø: dyb og hurtig vejrtrækning
- Døsighed
- Mavesmerter
- Han trak sig tilbage.
Ikke-ketotisk hyperosmolær-hyperglykæmisk koma
Meget ofte udløst af en "infektion eller ved at tage medicin i nærværelse af type 1 diabetes mellitus, har den en dødelighed på op til 50%.
Den patologiske mekanisme giver:
- Overdreven glykæmisk koncentration
- Intens nyrefiltrering for glukoseudskillelse
- Manglende rehydrering.
Det viser sig ofte med fokale eller generaliserede anfald.
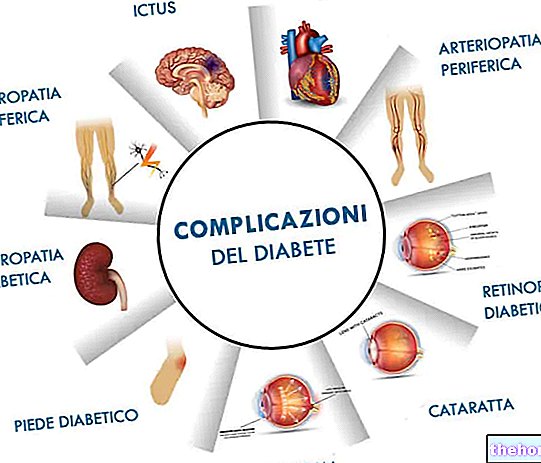
Kroniske komplikationer
De langsigtede komplikationer af type 1 diabetes mellitus er hovedsageligt relateret til makro- og mikroangiopatier (komplikationer af blodkarrene).
Komplikationer af dårligt administreret type 1 diabetes mellitus kan omfatte:
- Vaskulære sygdomme i makrocirkulationen (makroangiopatier): slagtilfælde, myokardieinfarkt
- Vaskulære sygdomme i mikrocirkulationen (mikroangiopatier): retinopatier, nefropatier og neuropatier
- Andre, beslægtede eller ikke relaterede til ovenstående: diabetisk nyresvigt, følsomhed over for infektioner, diabetisk fodamputation, grå stær, urinvejsinfektioner, seksuel dysfunktion osv.
- Klinisk depression: i 12% af tilfældene.
Det patologiske grundlag for makroangiopatier er aterosklerose.
Kardiovaskulær sygdom og neuropati kan imidlertid også have et autoimmun grundlag. For denne form for komplikation har kvinder en 40% højere risiko for død end mænd.
Infektioner i urinvejene
Personer med type 1 diabetes mellitus viser en øget hastighed af urinvejsinfektioner.
Årsagen er blære dysfunktion relateret til diabetisk nefropati. Dette kan forårsage et fald i følsomheden, hvilket igen fører til en stigning i urinretention (risikofaktor for infektioner).
Seksuel dysfunktion
Seksuel dysfunktion er ofte et resultat af fysiske faktorer (såsom nerveskader og / eller dårlig cirkulation) og psykologiske faktorer (såsom stress og / eller depression forårsaget af sygdommens krav).
- Hanner: de mest almindelige seksuelle problemer hos mænd er erektions- og ejakulationsvanskeligheder (retrograd komplikation).
- Kvinde: Statistiske undersøgelser har vist, at der er en signifikant sammenhæng mellem type 1 diabetes mellitus og seksuelle problemer hos kvinder (selvom mekanismen er uklar). De mest almindelige dysfunktioner omfatter nedsat følsomhed, tørhed, vanskeligheder / manglende evne til at opnå orgasme, smerter under sex og nedsat libido.
Diagnose
Type 1 diabetes mellitus er kendetegnet ved tilbagevendende og vedvarende hyperglykæmi, som kan diagnosticeres med et eller flere af følgende krav:
- Fastende blodsukker svarende til eller større end 126 mg / dL (7.0mmol / L)
- Blodsukker svarende til eller større end 200 mg / dl (11,1 mmol / L), 2 timer efter oral administration af en oral mængde svarende til 75 g glucose (glukosetolerancetest)
- Hyperglykæmi symptomer og diagnostisk bekræftelse (200 mg / dL eller 11,1 mmol / L)
- Glyceret hæmoglobin (type A1c) lig med eller større end 48 mmol / mol.
NB. Disse kriterier anbefales af Verdenssundhedsorganisationen (WHO).
Debut
Omkring ¼ af mennesker med type 1 diabetes mellitus begynder med diabetisk ketoacidose. Dette defineres som en "metabolisk acidose forårsaget af" stigningen i ketonlegemer i blodet; denne stigning skyldes igen det eksklusive energiforbrug af fedtsyrer og aminosyrer.
Mere sjældent kan type 1 diabetes mellitus begynde med hypoglykæmisk kollaps (eller koma). Dette skyldes overdreven produktion af insulin i de få øjeblikke før den sidste afbrydelse, hvilket er en ret farlig situation.
Differential diagnose
Diagnose af andre former for diabetes forekommer under forskellige omstændigheder.
For eksempel med almindelig screeneng, med tilfældig påvisning af hyperglykæmi og gennem genkendelse af sekundære symptomer (træthed og synsforstyrrelser).
Type 2-diabetes identificeres ofte sent for begyndelsen af langsigtede komplikationer, såsom: slagtilfælde, myokardieinfarkt, neuroparer, fodsår eller vanskeligheder med at helbrede sår, øjenproblemer, svampeinfektioner og fødsler, der lider af makrosomi eller hypoglykæmi.
Et positivt resultat, i fravær af entydig hyperglykæmi, skal under alle omstændigheder bekræftes ved gentagelse af et positivt resultat.
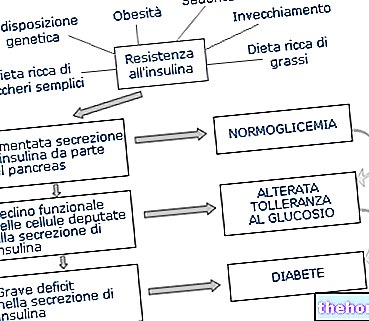
Differentialdiagnosen mellem type 1 og type 2 diabetes mellitus, begge karakteriseret ved hyperglykæmi, vedrører hovedsageligt årsagen til metabolisk svækkelse.
Mens der i type 1 er en signifikant reduktion i insulin på grund af ødelæggelsen af pancreas -beta -celler, i type 2 er der insulinresistens (fraværende i type 1).
En anden faktor, der kendetegner type 1 diabetes mellitus, er tilstedeværelsen af antistoffer rettet mod ødelæggelse af pancreas -beta -celler.
Autoantistof detektion
Udseendet i blodet af autoantistoffer, der er knyttet til type 1 -diabetes mellitus, har vist sig at være i stand til at forudsige sygdommens begyndelse, selv før hyperglykæmi.
De vigtigste autoantistoffer er:
- Ø -celle autoantistoffer
- Insulin autoantistoffer
- Autoantistoffer målrettet mod 65 kDa isoform af glutaminsyredecarboxylase (GAD),
- Tyrosin-phosphatase anti-IA-2 autoantistoffer
- Zinktransporter 8 autoantistoffer (ZnT8).
Per definition kan diagnosen type 1 -diabetes IKKE stilles før symptomdebut og kliniske tegn. Imidlertid kan udseendet af autoantistoffer stadig afgrænse en tilstand af "latent autoimmun diabetes".
Ikke alle forsøgspersoner, der viser et eller nogle af disse autoantistoffer udvikler diabetes mellitus type 1. Risikoen stiger, når den stiger; for eksempel med tre eller fire forskellige antistoftyper opnås et risikoniveau på 60-. 100%.
Tidsintervallet mellem forekomsten af autoantistoffer i blodet og begyndelsen af klinisk diagnosticeret type 1 diabetes mellitus kan være et par måneder (spædbørn og små børn); på den anden side kan det hos nogle individer tage flere år.
Kun assayet af anti-ø-celle autoantistoffer kræver konventionel immunofluorescens-detektion, mens de andre måles med specifikke radiobindingstest.
Forebyggelse og terapi
Type 1 diabetes mellitus kan i øjeblikket ikke forebygges.
Nogle forskere hævder, at det kunne undgås, hvis det behandles ordentligt i sin latente autoimmune fase, før immunsystemet aktiveres mod betaceller i bugspytkirtlen.
Immunsuppressive lægemidler
Det ser ud til, at cyclosporin A, et immunsuppressivt middel, er i stand til at blokere ødelæggelsen af betaceller. Imidlertid gør dets nyretoksicitet og andre bivirkninger det yderst upassende til langvarig brug.
Anti-CD3 antistoffer, herunder teplizumab og "otelixizumab, ser ud til at bevare insulinproduktionen. Mekanismen for denne effekt skyldes sandsynligvis bevarelsen af regulatoriske T -celler. Disse mediatorer undertrykker aktiveringen af immunsystemet, opretholder homeostase og tolerancen for selvantigener. Varigheden af disse effekter er stadig ukendt
Anti-CD20-antistofferne af rituximab de hæmmer B-celler, men de langsigtede virkninger er ukendte.
Kost
Nogle undersøgelser har antydet, at amning reducerer risikoen for at udvikle type 1 diabetes mellitus.
Indtagelse af D -vitamin på 2000 IE i det første leveår har vist sig at være forebyggende, men årsagssammenhængen mellem næringsstoffet og sygdommen er uklar.
Børn med antistoffer mod betacelleproteiner, når de behandles med vitamin B3 (PP eller niacin), viser en drastisk reduktion i forekomsten i løbet af de første syv leveår.
Stress og depression
Den psykologiske stress forbundet med livsstilen for type 1 -diabetikeren er af betydelig størrelse; ikke overraskende inkluderer komplikationerne ved denne patologi også depressive symptomer og større depression.
For at undgå dette er der forebyggende foranstaltninger, herunder: motion, hobbyer og deltagelse i velgørende formål.
Insulin
I modsætning til type 2 diabetes er kost og motion ikke en kur.
Ved hormoninsufficiens er type 1 -diabetikere tvunget til at injicere insulin subkutant eller gennem pumpning.
I dag er insulin syntetisk i naturen; tidligere har man brugt hormoner af animalsk oprindelse (kvæg, heste, fisk osv.).
Der er fire hovedtyper af insulin:
- Hurtigt virkende: "effekten sætter ind på 15" minutter, når en højde mellem 30 og 90 ".
- Korttidsvirkende: "effekten indtræder på 30" minutter og når sit højdepunkt mellem 2 og 4 timer.
- Mellemliggende handling: effekten sker inden for 1-2 timer, med en top mellem 4 og 10 timer.
- Langtidsvirkende: administreret en gang om dagen, det har en effekt, der sker inden for 1-2 timer, med en "langvarig handling, der varer i alle 24.
OPMÆRKSOMHED! Et overskud af insulin kan forårsage hypoglykæmi (
Koststyring og blodsukkerdetektion er to meget vigtige faktorer, der tjener til at undgå overskydende og defekt af eksogent insulin.
Med hensyn til kosten er en af grundstenene kulhydrattællingen; hvad angår det glykæmiske skøn, er det imidlertid tilstrækkeligt at bruge en elektronisk enhed (glucometer).
Se også: Type 1 diabetes mellitus diæt.
Målet med kost- / hormonstyring er at holde glykæmi omkring 80-140 mg / dl på kort sigt og glyceret hæmoglobin under 7%for at undgå langsigtede komplikationer.
For yderligere information: Lægemidler til behandling af type 1 -diabetes "
Bugspytkirtel transplantation
Ved type 1 diabetes mellitus, især i tilfælde, hvor insulinbehandling er vanskeligere, er det også muligt at foretage en transplantation af betaceller i bugspytkirtlen.
Vanskelighederne hænger sammen med rekruttering af kompatible donorer og bivirkninger ved brug af lægemidler mod afvisning.
Succesraten i de første 3 år (defineret som insulinuafhængighed) anslås at være omkring 44%.
Epidemiologi
Type 1-diabetes tegner sig for 5-10% af alle diabetes-tilfælde eller 11-22.000.000 på verdensplan.
I 2006 ramte type 1 diabetes mellitus 440.000 børn under 14 år og var den primære årsag til diabetes hos dem under 10 år.
Diagnosen af type 1 -diabetes stiger hvert år med cirka 3%.
Priser varierer meget fra land til land:
- I Finland 57 tilfælde pr. 100.000 om året
- I Nordeuropa og USA 8-17 tilfælde pr. 100.000 om året
- I Japan og Kina, 1-3 tilfælde pr. 100.000 om året.
Asiatiske amerikanere, spansktalende amerikanere og spanske amerikanere af farve er mere tilbøjelige til at få type 1-diabetes mellitus end ikke-spanske hvide.
Forskning
Type 1 diabetes forskning finansieres af regeringer, industri (f.eks. Farmaceutiske virksomheder) og velgørende formål.
I øjeblikket bevæger eksperimentet sig i to forskellige retninger:
- Pluripotente stamceller: Disse er celler, der kan bruges til at generere yderligere specifikke betaceller. I 2014 gav et eksperiment med mus et positivt resultat, men før disse teknikker kan bruges hos mennesker, er der brug for mere forskning.
- Vaccine: Vacciner til behandling eller forebyggelse af type 1 -diabetes er designet til at fremkalde immuntolerance på betaceller i bugspytkirtlen og insulin. Efter nogle mislykkede resultater er der i øjeblikket ingen fungerende vaccine. Nye protokoller er blevet iværksat siden 2014.